- Главная
- Статьи
- Ваше здоровье
- О вреде ложноположительных результатов
14 Февраля 2017
Анна Ставина, XX2 век
но альтернативы ей пока нет.
Регулярное проведение маммографии на сегодняшний день является единственным способом раннего выявления рака молочной железы.
Однако бывает и так, что пациенткам сообщают о «подозрительной» маммограмме, а последующие анализы показывают, что тревога была ложной.
Как сообщается в новом исследовании, женщины, оказавшиеся в такой ситуации, склонны откладывать следующую маммографию или даже отказываться от регулярного проведения процедуры.
Исследование базировалось на анализе медицинских данных 261767 жительниц Чикаго. Результаты работы были опубликованы в издании Cancer Epidemiology, Biomarkers and Prevention (Dabbous et al., Impact of a False-Positive Screening Mammogram on Subsequent Screening Behavior and Stage at Breast Cancer Diagnosis).
Оказалось, что женщины, которым было рекомендовано проходить маммографию раз в год, после получения ложноположительных результатов откладывали процедуру в среднем на 13 месяцев. То есть, фактически следующее обследование осуществлялось через два года, а не через один. Те же, у кого результаты были отрицательными, обычно «запаздывали» всего на 3-6 месяцев.
Это изменение графика, в свою очередь, могло сказаться на шансах пациентки выжить, если опухоль впоследствии всё-таки появлялась. Вероятность, что рак будет диагностирован на поздней стадии, у женщин из второй группы составила в среднем 0,3%. А у тех, кто уже пережил «ложную тревогу», риск позднего выявления опухоли был несколько увеличен – он составил 0,4%.
Некоторые пациентки после получения ложноположительных результатов переставали посещать клинику вовсе. Однако неизвестно, связано ли это с тем, что они приняли решение отказаться от процедуры – или начали проходить её где-то ещё.
«Это очень тонкая грань, – рассказывает ведущий автор исследования Фирас Даббус (Firas Dabbous) из Института исследований и инноваций Джеймса и Хелен Рассел (James & Helen Russell Institute for Research & Innovation). – Мы понимаем, что выявлять опухоли, если они есть, необходимо. Но при этом мы хотели бы уберечь пациентов от обилия ложноположительных результатов и ненужной последующей диагностики».
Вопрос, как часто женщинам следует проходить маммографию, до сих пор является предметом активных споров в профессиональном сообществе.
Ошибочные положительные результаты вызывают у пациенток вполне объяснимую тревогу.
К тому же для опровержения диагноза женщинам приходится проходить дорогостоящие и иногда болезненные процедуры, в том числе биопсию. Получается, что вред от обследования может перевесить возможную пользу».
«Авторы работы обнаружили значительные задержки в проведении маммографий, – рассказывает вице-президент Американского онкологического общества (American Cancer Society) Роберт Смит (Robert Smith).
– Если их наблюдения удастся воспроизвести в других исследованиях, это будет означать, что женщинам, получившим ложноположительные результаты маммографии необходимо уделять дополнительное внимание.
Например, таким пациенткам можно отправлять несколько сообщений, напоминающих о необходимости пройти обследование».
Особенности маммографии как скринингового метода таковы, что частота ложноположительных результатов составляет около 10%. Проведение биопсии при этом требуется в 7-17% случаев. При этом пациентки, которым всё-таки провели биопсию с отрицательным результатом, на 19% чаще отказываются от последующих маммографий по сравнению с теми, кому биопсия не понадобилась.
Однако, при всех недостатках маммографии, более совершенных методик раннего выявления рака молочной железы в распоряжении медиков пока нет. Поэтому эксперты не рекомендуют отказываться от маммографии и проходить её по возможности регулярно.
Портал «Вечная молодость» http://vechnayamolodost.ru 14.02.2017
назад
- 28
- Августа
- 2015
Исследование крови методом ПЦР позволяет обнаружить раковые клетки в среднем за 7,9 месяцев до появления видимых признаков рецидива рака груди у женщин.
читать
- 16
- Сентября
- 2014
Пленочное тактильное устройство, состоящее из наночастиц и полимеров, определяет в молочной железе наличие и форму опухолей размером менее 10 миллиметров. Его применение позволит почти в 2 раза повысить выживаемость пациенток с раком груди.
читать
- 27
- Июня
- 2014
И у носительниц мутантной копии BRCA1, и у тех, у кого она отсутствует, по анализу свободной ДНК в крови можно задолго до начала болезни найти молекулярную «подпись», связанную с уровнем метилирования ДНК в определенных участках генома.
читать
- 04
- Октября
- 2013
Победить рак можно только при одном непременном условии: выявить на доклинической стадии. Что этому мешает в России? Что надо сделать, чтобы эти препоны преодолеть?
читать
- 13
- Июня
- 2013
Последнее исследование ученых из Оксфорда может склонить чашу весов в сторону «маммо-скептиков» и заставить многих британок еще тщательнее взвесить все «за» и «против», прежде, чем отправиться на маммографию.
читать
Новости — Unim — лаборатория гистологии и иммуногистохимии
Рак молочной железы – самый частый вид рака у женщин, он развивается приблизительно у каждой десятой женщины. Важно знать, что на ранних стадиях этот вид рака излечим в 90% случаев. В тоже время на ранних стадиях чаще всего симптомы отсутствуют, поэтому специально для того, чтобы выявить заболевание у людей, не имеющих жалоб, были разработаны скрининговые методы.
Маммография
Маммография в настоящее время считается лучшим способом раннего выявления рака молочной железы. Доказано, что широкое применение маммографии привело к достоверному снижению смертности от этого вида рака. К сожалению, результаты маммографии не всегда гарантируют 100% точность. Иногда результаты маммографии ложноположительные – когда обнаруживаются подозрительные очаги, но после проведения дополнительных исследований (повторная маммография, УЗИ, МРТ, диагностическая пункция с цитологическим исследованием и биопсия с обязательным гистологическим исследованием) диагноз «рак» не подтверждается. В 10-15% случаев возможно появление ложноотрицательных результатов, когда существующую опухоль обнаружить не удается. Цифровая маммография демонстрирует лучшие результаты, особенно у женщин с плотной тканью молочной железы. Новый вид маммографии — томосинтез, или 3D маммография, в сочетании с обычной маммографией, может улучшить обнаружение мелких опухолей и снизить необходимость повторной томографии в связи с ложнопозитивными результатами. Томосинтез пока не является стандартным скрининговым методом и он не общедоступен, исследования его диагностической значимости продолжаются.
Регулярные ежегодные процедуры маммографии женщинам должны проводиться начиная с 40 лет (в индивидуальных случаях, когда риск развития рака груди повышен, регулярные обследования с использованием дополнительных методов могут начинаться раньше).
Другие методы скрининга рака груди
Другие методы, такие как УЗИ и МРТ, обычно не используются как скрининговые методы рака молочной железы. Их применение оправдано у женщин с высокой вероятностью рака груди, у женщин с высокой плотностью ткани молочной железы и при обследовании женщин с уже выявленной опухолью. Из отрицательных черт МРТ как метода скрининга – большое количество ложноположительных результатов (а это означает тревожность пациентки, неопределенность диагноза, большое количество дополнительных исследования ,биопсию, а иногда и травмирующие хирургические вмешательства).
Самообследование
Некоторые исследования показали, что самообследование не снижает смертность от рака молочной железы. Дело в том, что нащупать опухоль обычно получается только тогда, когда она уже достигла довольно крупных размеров. Таким образом, самообследование не должно заменять ежегодную маммографию. Тем не менее, многие врачи продолжают советовать своим пациенткам самостоятельно осматривать и ощупывать молочные железы (существует специально разработанная последовательность действий, см. ниже). Действительно, при ежемесячном самообследовании трудно не заметить изменений кожи, выделений из соска, уплотнения. В таких случаях необходимо обратиться к врачу, и даже если маммография не выявит изменений, памятуя о 10-15% ложноотрицательных результатов, жалобы будут весомым основанием для назначения дополнительного обследования.
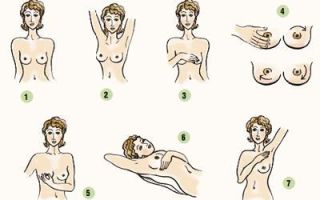
Ниже приведены пять основных этапов, которые ежемесячно рекомендутся выполнять каждой женщине.
Шаг 1. Внимательный осмотр груди в зеркале. Плечи должны быть при этом расправлены, руки на бёдрах.
- На что необходимо обращать особое внимание:
- — Обычного ли размера, формы и цвета обе молочные железы?
- — Нет ли деформации или отёка?
- При обнаружении следущих изменений необходимо обратиться к врачу:
- — Неравномерная окраска, сморщивание или натяжение кожи;
- — Изменение местоположения соска, втяжение соска, или, наоборот, его выпячивание.
- — Покраснение, болезненность, полнокровие, отёк.
Шаг 2. Необходимо поднять руки вверх и осмотреть грудь, обращая внимание на те же пункты, что и в шаге 1.
Шаг 3. Обратить внимание, не появились ли выделения из одного или обоих сосков (водянистая, белая или желтоватая жидкость, кровь).
Шаг 4. Для выполнения этого этапа необходимо лечь на спину. Правая рука обследует левую молочную железу, левая рука – правую. Твёрдыми скользящими движениями, используя подушечки выпрямленных сведённых вместе пальцев руки, круговыми ощупывать грудь.
Обследовать необходимо всю железу от ключицы до верхних отделов живота, от подмышки до грудины. Удобнее использовать определённую последовательность, чтобы не пропустить ни одного участка – например, начинать от соска и заканчивать наружными границами груди.
Другой вариант – движение “полосами”, сверху вниз.
Шаг 5. Обследование груди аналогично описанному в шаге 4, но в положении стоя или сидя.
В сочетании с регулярными скрининговыми обследованиями, соблюдение этих простых правил должно стать полезной привычкой заботы о собственном здоровье.
Что нужно знать о раке груди: От факторов риска до профилактики
Рак молочной железы — это злокачественная опухоль, а значит, она может прорастать в соседние ткани или распространяться (метастазировать) в другие органы. Подавляющее большинство случаев рака груди регистрируется среди женщин, но у мужчин это заболевание тоже случается.
Развитие рака груди —длительный процесс, занимающий годы. Всё начинается с изменения одной-единственной клетки: она отличается по строению от нормальных клеток молочной железы, становится «неуправляемой» — начинает активно делиться, формируя растущую опухоль.
Считается, что при пальпации молочной железы возможно определить образования диаметром в один сантиметр и более, но чтобы достичь этого размера, требуется в среднем девять лет (у всех пациенток скорость роста разная и составляет от двух до восемнадцати лет).
У некоторых пациенток скорость роста настолько невысокая, что опухоль не причинит неприятностей до конца жизни.
Рак груди представляет наибольшую опасность из всех заболеваний молочной железы, но гораздо чаще встречаются доброкачественные образования. Они могут повышать риск развития рака, однако сами по себе не угрожают здоровью женщины и в большинстве случаев не требуют лечения.
При этом крайне важно правильно диагностировать состояние, чтобы не пропустить рак груди на ранних стадиях.
Актриса Синтия Никсон, известная по своей роли в сериале «Секс в большом городе», узнала о том, что у неё рак груди, во время очередной маммографии (у её матери было это заболевание, потому Никсон регулярно проходила плановые осмотры).
Впрочем, при таком методе диагностики не всегда можно точно сказать, является ли заболевание доброкачественным или требует более пристального внимания. Во многих случаях рекомендуется биопсия — забор небольшого фрагмента тканей молочной железы.
Предсказать заранее, как будет вести себя раковая опухоль у конкретной пациентки, тоже практически невозможно. Без применения скрининговых (профилактических) исследований выявление рака груди возможно только на поздних стадиях.
Ежегодное обследование не может гарантировать предотвращение заболевания на 100%, зато существенно повысит шанс пациентки на выздоровление за счёт более раннего обнаружения опухоли.
Хотя современные профилактические меры (о них расскажем дальше) позволяют выявить рак груди до появления каких-либо симптомов, встречаются и клинически выраженные формы — от уплотнений и отека железы до втяжения и истончения кожи, покраснений и так далее.
В некоторых случаях заболевание распространяется в лимфатические узлы, находящиеся подмышкой или в области ключицы, и вызывает их увеличение или уплотнение еще до того, как опухоль в самой груди вырастет и сможет быть прощупана.
Перечисленные симптомы могут обнаруживаться и при доброкачественных образованиях, но в случае появления любого из них необходимо тщательное обследование.
Точность маммографии
Маммография успешно обнаруживает рак молочной железы, особенно у женщин старше пятидесяти. В целом надежность этого обследования — приблизительно 78%, то есть примерно в 78% случаев результаты маммографии, подтверждающие наличие рака молочной железы, оказываются верными. Для женщин старше пятидесяти этот процент выше — примерно 83%.
| Ложноположительный диагноз (гипердиагностика) Одним из недостатков такого небольшого процента пропущенных случаев рака являются ложноположительные результаты. Ложноположительные результаты — это когда маммограмма показывает в молочной железе изменения, похожие на злокачественные, но позже выясняется, что они доброкачественные. Чем чаще женщина проходит маммографию, тем выше риск того, что один из результатов проверки окажется ложноположительным. Исследования показывают, что, если в течение десяти лет каждый год проходить маммографию, шансы хоть раз получить ложноположительные результаты составляют не меньше 60-70 процентов.(Hubbard RA. Cumulative probability of false-positive recall or biopsy recommendation after 10 years of screening mammography: a cohort study.2011). Ложноположительные результаты могут напугать женщину и доставить ей ненужные волнения, но все же этот недостаток не перевешивает пользу, которую имеет маммографический скрининг для выявления РМЖ на ранних стадиях. Чаще всего ложноположительные результаты маммографии встречаются у следующих групп женщин:
Кроме того, результаты анализов зависят от профессионализма рентгенолога. |
| Ложноотрицательный диагноз |
Бывает и такое, что маммографическое исследование показывает нормальные результаты, а со временем выясняется, что у пациента уже во время маммографии был рак. Такой результат маммографии называется ложноотрицательным. Маммограф пропускает рак приблизительно в 20% случаев. Чаще всего это происходит у молодых женщин, поскольку ткань молочной железы молодых женщин плотнее. На наличие ложноотрицательного диагноза также влияют следующие факторы:
Женщина, сталкивающаяся с ложноотрицательным диагнозом (результаты проверки указывают на то, что рака нет, когда на самом деле он есть), может отложить визит к врачу даже тогда, когда симптомы становятся очевидны. Если же симптомы не очевидны, по вине ложноотрицательного результата маммографии женщина не станет спешить проходить дополнительные обследования, направленные на оценку имеющихся (неочевидных) симптомов. Бывает и так, что врач, приняв во внимание ложноотрицательные результаты маммографии, не посчитает нужным направить пациентку на дальнейшие обследования. Все это может привести к тяжелым последствиям. Важно помнить о том, что, какими бы ни были результаты маммографии, ни в коем случае нельзя откладывать клиническое обследование — плановое или связанное с разъяснением каких-либо необычных симптомов. |
| Маммография — это безопасный и эффективный метод обследования молочных желез, доступный, в том числе, и женщинам с имплантами молочной железы. Однако следует учитывать, что импланты усложняют расшифровку результатов маммографии, поэтому важно сообщить медицинскому персоналу об их наличии до начала проведения маммографии. Маммограф должен быть запрограммирован на получение изображения наивысшего качества. Иногда приходится особенным образом размещать молочную железу в маммографе. Обычно при наличии имплантатов снимки молочной железы делают с четырех различных ракурсов (а не с двух, как в большинстве случаев). Иногда женщинам с имплантатами может быть порекомендовано дополнительное обследование (например, МРТ молочных желез). По возможности, остановите свой выбор на медицинском центре, в котором работают специалисты (техники, врачи-радиологи), знакомые с проведением маммографии для женщин с имплантатами молочной железы. |
Требуется предварительная запись, чтобы попасть к специалисту и избежать очередей
- Результаты абдоминопластики
- МИФЫ о блефаропластике Все неизведанное часто обрастает мифами, которые, передаваясь из уст в уста, прочно входят в сознание масс. Пластическая хирургия пока только набирает обороты популярности, и многие ее аспекты овеяны легендами. Разберемся, какие же убеждения о блефаропластике подробнее…
- УЗИ молочных желез УЗИ — неинвазивный метод диагностики с помощью ультразвуковых волн. В ходе ультразвукового исследования высокочастотные звуковые волны проходят через молочную железу, и их отраженный сигнал записывается в виде изображения, которое называется сонограмма. Проводящий УЗИ специалист помещает подробнее…
Рак молочной железы (группы риска)
Рак молочной железы – гроза современной женщины.
Статистические данные сообщают о том, что в последнее время участились случаи регистрации заболевания не только у женщин, традиционно считавшихся представительницами группы риска по возрасту – 35-45 лет, но и у более молодых женщин – от 25 лет. Получается, рискует каждая? Как узнать, насколько вы рискуете? Как не оказаться в лапах этого страшного заболевания?
В первую очередь в группу риска следует отнести тех женщин, которые имеют наследственную и семейную предрасположенность. Наличие у таких женщин ближайших родственниц по женской линии, имевших в анамнезе рак молочной железы, напрямую относит их к группе риска поэтому заболеванию.
Научными исследованиями доказан факт увеличения риска заболевания раком молочной железы у тех женщин, у которых лабораторная диагностика определяет наличие генов рака молочной железы — BRCA-I в хромосоме 17 и BRCA-II в хромосоме 13.
Определение этих генов повышает риск возникновения рака молочной железы в среднем на 5 — 10%.
Очень большое значение, поскольку развитие рака молочной железы очень часто связывают с гормональным всплеском, имеет первая беременность и вообще наличие детей. Доказано, что нерожавшие женщины рискуют гораздо чаще, чем счастливые матери.
Аборты – одна из основных причин развития рака молочной железы.
Дело в том, что аборт практически означает резкое вмешательство в гормональный фон женщины, организм которой уже настроился на вынашивание беременности, реагируя на внедрение плодного яйца в полость матки изменением гормонального фона.
Когда происходит собственно аборт, происходит удаление зародыша, между тем как организм «по инерции» продолжает вырабатывать гормоны, ответственные за нормальное течение беременности.
Таким образом, могут возникать серьезные гормональные «всплески», способные образовывать опухоли в ткани молочной железы. Особенно серьезно рискуют заработать рак молочной железы те женщины, которые впервые забеременели после 35 лет или сделали в это время первый аборт. Причина – все тот же гормональный всплеск.
По этой же причине в группу риска могут быть отнесены женщины, выбравшие в качестве основного средства предохранения от нежелательной беременности оральные контрацептивы, созданные в массе своей на гормональной основе.
Хотя последними научными данными и доказана относительная безвредность контрацептивов в развитии различных гормональных заболеваний, тем не менее, нельзя скидывать со счетов тот факт, что они могут быть причиной нарушения репродуктивной функции при длительном (более 4 лет) применении, поэтому те женщины, которые планируют в будущем иметь детей, должны задуматься о другом способе контрацепции.
Также большое значение имеет регулярность половой жизни женщины. Женщины, отличающиеся нормальной сексуальной активностью, имеют в 2 раза ниже риск заболевания раком молочной железы.
Наоборот, среди одиноких женщин, сознательно отказывающихся от половых отношений, довольно высок риск развития не только рака молочной железы, но и других заболеваний груди.
Женщины, у которых рано наступили месячные, а климакс – наоборот, очень поздно, все из-за того же сильного гормонального изменения в организме также находятся в группе риска по заболеванию раком молочной железы.
Печально, но довольно часто после того, как у женщины обнаруживается злокачественная опухоль в одной из молочных желез, через некоторое время диагностируется опухоль и в другой.
Существующие заболевания молочных желез – фиброзно-кистозная мастопатия, пролиферативные состояния – изменение клеточной структуры ткани, в которой активно образуются новые клетки, которые, разрастаясь, способны проникать в соседние структуры – также способны сильно ухудшить ситуацию.
Приводя статистические данные, ученые утверждают, что подобные патологии способны увеличить риск возникновения рака молочной железы в 1,5-3,5 раза.
Такие сложные заболевания, как сахарный диабет, ожирение, заболевания щитовидной железы, гипертоническая болезнь, имеют более высокий риск, чем другие женщины. Постоянное злоупотребление алкоголем и никотином не только сказывается отрицательно на общем состоянии здоровья, но также выступает в качестве фактора риска для развития рака молочной железы.
Предраковые заболевания
Предраковые заболевания – такие состояния, при которых очень высока вероятность развития рака молочной железы. Так, например, довольно распространенным заболеванием, которым страдают 8 из 10 женщин, является мастопатия, имеющая дисгормональную природу.
Иначе мастопатию называют фиброзно-кистозной болезнью, однако различают и диффузные, и узловые, и пролиферирующие, и фиброзные, и фиброзно-кистозные формы, имеющие как четкие, так и нечеткие границы, специфические выделения из соска, определенные болевые ощущения или ощущения дискомфорта. В основе развития мастопатии лежит нарушение гормонального статуса организма, и поэтому мастопатии или дисплазии относятся к дисгормональным гиперплазиям молочной железы. Многие исследователи относят мастопатии, включающие большую группу заболеваний, к предраковым.
Таже к предраковым заболеваниям относят другие доброкачественные опухоли молочной железы: внутрипротоковую папиллому, аденому соска, аденому, фиброаденому, листовидную опухоль и т.д.
Довольно часто в основе развития мастопатии и других заболеваний молочной железы лежат именно гормональные нарушения – различные патологии гипоталамо-гипофизарно-яичниковой системы, колебания уровней факторов роста и гормонов (эстрогена, прогестерона, дегидроэпиандростерона, трийодтиронина, тироксина, лютеинизирующего гормона, бета-хорионического человеческого гонадотропина). Важной причиной может выступать изменение концентрации и активности цитоплазматических рецепторов к этим гормонам.
Диагностика заболеваний молочной железы
Диагностика заболеваний молочной железы – это серьезное полноценное комплексное обследование, включающее прежде всего клинический осмотр молочных желез, их пальпацию, маммографию – микроволновую радиотермометрию, УЗИ, по необходимости — пункцию узловых образований и подозрительных участков с последующим цитологическим исследованием пунктата. Как правило, молочные железы подлежат исследованию приблизительно на 5-7 день менструального цикла, что связано с возможным нагрубанием молочных желез и затруднением диагностики.
Маммография, которая проводится при обнаружении какого-либо подозрительного образования в ткани молочной железы – очень ценное диагностическое исследование.
Оно представляет собой рентгеновское исследование молочной железы в двух проекциях.
В центре проводится микроволновая маммография, не подвергающая грудь женщины вредным облучениям, являющаяся более простым в использовании методом и обладающая высокой диагностической ценностью.
УЗИ молочных желез – это исследование, уже давно ставшее «золотым стандартом» диагностики заболеваний молочной железы.
Это абсолютно безвредное, но очень информативное исследование, которое необходимо проходить не реже одного, а лучше – два раза в год, особенно по достижении более старшего возраста – 35 лет и более.
УЗИ молочных желез способно обнаружить в ткани молочной железы даже очень мелкие образования, размером не более 3 мм.
Очень хорошо зарекомендовали себя в диагностики заболевания рака молочной железы лабораторные анализы на онкомаркеры – специфические вещества, вырабатывающиеся в организме в ответ на развитие опухоли. Высокую диагностическую ценность для определения рака молочной железы, имеет анализ СА 15-3.
Лечение заболеваний молочной железы
Лечение любых форм заболеваний молочной железы проводится индивидуально, в соответствии с конкретной ситуацией пациентки, в зависимости от формы, стадии, течения, особенностей конкретного заболевания. Бытует мнение, что рак – это приговор и больному раком, причем в любой его форме, надеяться не на что, а остается лишь спокойно ожидать смерти.
Это не более чем стереотип, утверждают ученые! Онкологи обращают внимание женщин на то, что в настоящее время I и II стадии рака молочной железы успешно лечатся безоперационным способом, и прибегать к операции совсем не обязательно! Однако речь идет только о тех случаях, когда диагностика рака молочной железы была проведена своевременно и так же своевременно была назначена специфическая терапия. Иногда, например, если заболевание имеет узловую форму, сопровождается пролиферацией, а также если речь идет о доброкачественных опухолях, возможно провести секторальную резекцию молочной железы со срочным гистологическим исследованием удаленного участка. После оперативного вмешательства каждая пациентка обязательно проходит гормонкорригирующую терапию, позволяющую провести качественное лечение дисгормональных расстройств, вызвавших развитие заболевания. Важно понимать, что основной причиной развития подобных нарушений, вызывающих развитие предраковых состояний и рака молочной железы, служит все-таки гормональный дисбаланс, поэтому необходимо пройти серьезное комплексное обследование у гинеколога и гинеколога-эндокринолога, а также совершать плановые осмотры у онколога-маммолога.
В маммологическом центре к лечению любых форм заболеваний молочных желез подходят комплексно.
Комплексное обследование дает возможность установить причину возникновения подобных заболеваний и провести эффективное лечение – коррекцию гормонального баланса с обязательным использованием иммуномодулирующих и биостимулирующих препаратов для поддержания и укрепления иммунитета, а также комплекс средств антигомотоксикологического ряда, не имеющих в своем составе химически синтезированные ингредиентов. Используемые нашими специалистами препараты созданы на базе натуральных компонентов – растительных и животных экстрактов, минералов, витаминов, ферментов, полезных веществ, легко усваиваются организмом и не обладают токсическим действием, что очень важно для проведения реабилитационной терапии. Все используемые средства прошли проверку в Российском центре стандартизации и метрологии, рекомендованы к использованию ВОЗ и Минздравом РФ и приняты маммологами всего мира в качестве метода «золотого стандарта» лечения различных заболеваний молочной железы, в том числе и рака.
Наши маммологии предупреждают об опасности самолечения: даже если Вы применяете очень эффективные средства, которые помогли Вашей подруге при начинающейся мастопатии, мастите, фиброаденоме или раке, это не значит, что они способны помочь Вам, т.к. течение болезни у каждого человека может быть абсолютно индивидуальным, и с этим необходимо считаться.
Кроме того, применяемые при самолечении средства не устраняют причину, вызвавшую воспалительный процесс, и он продолжает развиваться. Ну и, в конце концов, пока Вы не поработаете с основной причиной, вызвавшей гормональный дисбаланс, явившийся причиной возникновения рака или предракового состояния – нарушением гормональной сферы – болезнь никуда не уйдет.
Не занимайтесь самолечением, доверьтесь профессионалам и радуйтесь жизни!
Оценка риска рака молочной железы с помощью маммографии | Клиники «Евроонко»
В Мельбурне (Австралия) недавно был разработан первый в мире метод прогнозирования риска развития рака молочной железы с применением маммографии. Это открытие может привести к революции в скрининге для женщин.
Результаты исследования, проведенного под руководством ученых из Мельбурнского университета, были опубликованы в научном журнале International Journal of Cancer.
Исследователи обнаружили два новых признака, позволяющих оценить риск развития рака молочной железы. Их можно выявить с помощью маммографии.
Метод оказался более точным в выявлении групп повышенного риска, чем оценка плотности ткани груди и генетические анализы.
Авторы работы уверены: если их методика будет внедрена в клиническую практику, то она поможет решить многие актуальные проблемы:
- улучшить скрининг и сделать его более эффективным;
- снизить показатели смертности от рака груди;
- уменьшить стресс от процедуры для женщин и повысить у них мотивацию проходить скрининг;
- эффективно оценивать риск у женщин с высокой плотностью ткани груди.
Еще с конца 1970-х годов известно, что у женщин с повышенной плотностью ткани груди выше риск развития злокачественных опухолей. И именно у них сложнее всего обнаружить рак на ранней стадии с помощью маммографии.
«Облака» в молочной железе
Ученые из Мельбурнского университета применили компьютерные алгоритмы для анализа маммограмм. В исследовании приняли участие многие женщины — как здоровые, так и с диагностированным раком молочной железы. Для того чтобы получить информацию об уровне риска развития онкологического заболевания, использовались два метода:
- «Метод перисто-кучевых облаков» — измерение уровня плотности ткани молочной железы при обычных и последовательно более высоких уровнях яркости снимков с применением полуавтоматического компьютерного метода.
- «Метод перистых облаков» — оценка структуры тканей с помощью искусственного интеллекта (ИИ) и высокоскоростных вычислений.
Когда две методики были объединены, они показали высокую эффективность в определении риска развития рака.
Джон Хоппер (John Hopper), профессор Мельбурнского университета и ведущий автор исследования, рассказывает:
Эти методы могут совершить революцию в маммографическом скрининге. Они не требуют дополнительных затрат: нужно лишь установить компьютерные программы, которые врач будет использовать во время маммографии. Параллельно можно использовать и другую информацию, такую как семейный анамнез, образ жизни. Это поможет составить максимально полную картину.
Авторы работы отмечают, что не нужно стремиться подогнать всех женщин под единый стандарт. Скрининг должен быть максимально персонализированным.
Внедрение цифровой маммографии и компьютерных программ позволяет оценить риски индивидуально для каждой женщины и дать рекомендации по поводу дальнейшего скрининга, которые будут оптимальны в конкретном случае. Не нужно руководствоваться только возрастом пациентки.
В настоящее время в Австралии только 55% женщин в возрасте от 50 до 74 лет регулярно проходят маммографии. В России ситуация не лучше. Авторы нового метода утверждают, что мотивация женщин проходить скрининг может сильно повыситься, если они будут уверены, что получат от врача максимально точную, достоверную информацию и персонализированные рекомендации.
В свою очередь, врачи «Евроонко» напоминают, что каждой женщине старше 40 лет необходимо проходить маммографию каждые 1–2 года.
Это помогает выявить рак груди на ранней стадии и сильно повышает шансы на успешное лечение. Также в «Евроонко» доступны комплексные скрининговые программы — чек-апы.
Они помогают всесторонне оценить здоровье женщины и своевременно диагностировать многие заболевания.
Источник: sciencedaily.com.
Грозит ли вам рак молочной железы? | Университетская клиника
Это заболевание, раньше поражавшее в основном женщин старше 45-50 лет, сейчас зачастую встречается и в молодом возрасте. Участилось возникновение агрессивных форм, за короткое время приводящих к летальному исходу.
С чем же связано распространение рака молочных желез? Кому грозит опасность и как вовремя обнаружить недуг?
Причины роста заболеваемости раком груди
Поразительно, но в европейских странах с высоким уровнем медицины женщины болеют этой болезнью во много раз чаще, чем в государствах Азии и Африки. Это доказывает, что большинство причин, вызывающих рак, связано с цивилизованным образом жизни:
- Современные дамы мало рожают и недолго кормят грудью. Природой предусмотрено, чтобы женский организм отдыхал от менструальных циклов во время беременности и кормления. Однако цивилизация разрушила этот приспособительный механизм, что привело к частным гормональным сбоям и росту рака груди.
- Лишний вес – как выяснили ученые, жировая ткань является своеобразной железой, выделяющей разнообразные гормоны, в том числе влияющие на состояние молочных желез. Поскольку эндокринные органы в нашем организме связаны воедино, такое изменение концентрации гормонов вызывает разные заболевания, в том числе онкологические.
- Прием гормональных контрацептивов без обследования и врачебной консультации. При правильном использовании эти таблетки оберегают от рака груди, но при бесконтрольном приеме провоцируют гормональный сбой, вызывающий рак.
- Более поздние сроки рождения детей. Современные женщины рожают намного позже, чем их мамы или бабушки. Если еще 20-30 лет назад рождение первого ребенка с 18 лет считалось нормой, сейчас многие решаются на первую беременность, только перешагнув тридцатилетний рубеж. Такая ситуация также приводит к раку.
- Плохая экология, малоподвижный образ жизни и питание с преобладанием искусственных продуктов также провоцируют раковые опухоли. Поэтому женщинам, родившим одного-двух детей, особенно если беременность была поздней, а срок грудного вскармливания – недолгим, необходимо постоянное наблюдение у маммолога.
Врачебному контролю подлежат пациентки, долгое время принимавшие гормональные препараты, работающие на вредном производстве и имеющие лишний вес.
Обременительное наследство
Ученые выяснили, что в 40% случаев рак молочной железы является наследственным, то есть заложен в генах. Существует два варианта наследственного рака:
Семейный, при котором заболевание возникает из-за изменений в нескольких генах. На эту долю онкопатологий приходится примерно 20% от всего числа случаев.
Наследственный, связанный с наследованием мутирующих видоизмененных генов BRCA1 и BRCA2. Их наличие вызывает не только рак молочной железы, но и опухоли яичников, простаты, желудка, кишечника.
Заподозрить неблагоприятный наследственный фактор можно по следующим признакам:
- Частые случаи рака в семье, причем раковые опухоли могут затрагивать не только молочную железу. У родственников часто возникают онкопатологии простаты, легких, желудка.
- Появление нетипичных форм рака, например ракового поражения молочной железы у мужчин. Еще одна форма такого рака – тринегативная – крайне злокачественная, развитие которой не связано с уровнем гормонов.
- Множественный рак у родственников. Например, одновременное развитие опухоли в двух молочных железах или груди и яичниках.
- Тенденция к раннему развитию онкопатологии – в таких семьях злокачественные опухоли появляются в раннем возрасте, а иногда даже в детском.
Девушкам и женщинам, попавшим в группы риска, нужно один-два раза в год посещать маммолога и обследоваться на онкопатологии молочных желез.
Современные методы обнаружения злокачественных опухолей молочной железы
УЗИ молочных желез – диагностический метод, позволяющий рассмотреть структуру железы и выявить признаки изменения тканей. В отличие от маммографии, такой метод диагностики не сопровождается облучением, поэтому полностью безопасен и может применяться даже во время беременности. Современные ультразвуковые аппараты выявляют даже опухоли, имеющие размер менее 2 см.
Определение маркеров рака – веществ, образующихся в железе при наличии злокачественных новообразований. Это простой анализ, для проведения которого достаточно взять венозную кровь, содержащую антигены.
Раковые опухоли молочной железы быстро растут, влияя на организм женщины. Во время их роста выделяются вещества, называемые антигенами – белковыми соединениями, характерными для рака. Обнаружение их в крови свыше допустимых (референсных) значений указывает на раковые опухоли.
При раке молочной железы определяется несколько онкомаркеров. Поскольку пока не существует универсальный маркер, показывающий все возможные онкопатологии, для постановки диагноза желательно сдать несколько анализов.
РЭА – раковый эмбриональный антиген. Вещество получило свое название из-за выработки его человеческим эмбрионом. Однако после рождения РЭА выделяются в минимальных количествах и его обычный уровень не превышает 3 нг/мл. У курящих женщин показатель может повышаться до 5,5 нг/мл. При развитии раковых опухолей молочной железы концентрация РЭА значительно увеличивается.
Концентрация этого вещества растет также при опухолях кишечника головы, шеи, легких, желчного пузыря, щитовидной железы. Поэтому его превышение всегда означает необходимость проверки состояния организма.
СА 15-3 – ещё один антиген, концентрацию которого измеряют для определения опухолей молочной железы. Это соединение в небольшом количестве выделяется клетками органов дыхания, молочной железой и маткой. Однако его количество в здоровом организме невелико и составляет не более 25 нг/мл. При развитии раковых опухолей молочной железы концентрация вещества в крови многократно повышается.
СА 15-3 начинает обнаруживаться в крови уже на первых стадиях болезни, задолго до появления первых клинических признаков, и достигая по мере развития опухоли 75% информативности. Причем, в отличие от других онкомаркеров, при доброкачественных новообразованиях его концентрация почти не увеличивается.
Наиболее эффективным методом диагностики рака считается сочетание РЭА и СА 15-3 и маммографии. В случае получения неопределенных результатов проводится биопсия молочной железы со взятием кусочка ткани на клеточный анализ.
Современные методы обследования женщин определяют вероятность возникновения рака молочной железы. Это дает возможность выявить болезнь на ранней стадии, когда её можно вылечить щадящими хирургическими методами, не прибегая к полному удалению органа.