Развитие одной из опасных сосудистых патологий — инсульта или инфаркта, увеличивается с каждым годом. Особенно рискуют мужчины, гипертоники и те, кто страдает эндокринопатиями. В группе повышенной опасности находятся также люди, близкие родственники которых страдали от сердечно-сосудистых болезней.
К счастью, риски и инсульта, и инфаркта можно значительно снизить. Для этого не нужно выполнять каких-то сложных действий или полностью менять привычный график. Мы расскажем о тех мерах профилактики инсульта и инфаркта, которые позволят максимально снизить риск обеих сосудистых (васкулярных) катастроф.
Факторы риска обоих заболеваний
Предупреждение любой патологии основывается на максимальном устранении факторов риска. Ими являются:
- Факторы, на которые невозможно повлиять. Это возраст, пол (мужчины до 50 лет болеют чаще, потом цифры уравниваются), генетическая склонность к кардиоваскулярным патологиям.
- Факторы, которые возможно модифицировать: профилактика инсульта и инфаркта направлена именно на их устранение. Это курение (в том числе кальяна или вейпа), повышенный уровень холестерина, гипертония, злоупотребление алкогольными напитками, гиподинамия, употребление транс-жиров и простых углеводов в большом количестве, избыточная масса тела (особенно при увеличении прослойки абдоминального жира), сахарный диабет и другие заболевания эндокринной системы, гиперкоагуляционные состояния, повышение уровня гомоцистеина (особой серосодержащей кислоты), заболевания периферических сосудов, патологии соединительной ткани.
Конечно, у каждой из сосудистых катастроф есть свои предрасполагающие факторы. Так, некроз участка сердечной мышцы возникает, в основном, у тех людей, у которых гипертрофирована стенка левого желудочка, иногда спазмируются коронарные сосуды, развился амилоидоз.
Факторами риска преимущественно инсульта являются нарушения сердечного ритма, гемоглобинопатии, опухоли мозга, эндокардит или ревматическое поражение сердечных клапанов. Всё же, в основе обоих заболеваний — сходный механизм развития.
Это закупорка артерии, питающей сердце или мозг, тромбом, который или образовался на поверхности атеросклеротической бляшки, или «отлетел» из сердца или вен нижних конечностей.
Поскольку и механизм, и большинство риск-факторов идентичны, в мерах профилактики инсульта и инфаркта есть много общего. Об этом и поговорим.
Немедикаментозные превентивные меры
Это:
- Питание. Клиническими исследованиями в профилактике инсульта и инфаркта подтверждена эффективность низкокалорийной диеты, которая будет богата фруктами, овощами и орехами, а также будет включать обязательное употребление рыбы и чеснока. Продуктов, богатых животными жирами и транс-жирами в рационе почти не должно быть. Количество поваренной соли тоже нужно снизить — до 3–5 г в сутки.
- Физическая активность. Оптимально рассчитывать индивидуальную повседневную нагрузку так, чтобы она длилась не менее 30 минут в день, и частота пульса при этом не превышала 60% от рассчитанной максимальной частоты.
- Снижение веса. Индекс массы тела не должен превышать 25–27 кг/м2, иначе вес становится дополнительной нагрузкой на сосуды. Для его снижения нужно подобрать лечебную диету. Возможно, понадобятся и препараты профилактики инсульта и инфаркта, которые будут снижать аппетит.
- Независимость от вредных привычек. Никотин и этанол приводят к повреждению всех слоев сосудистых стенок, увеличивают кровяную вязкость. Отказ от этих вредных привычек приводит к восстановлению кардиоваскулярной системы в течение трёх лет (максимальные изменения происходят уже в первые 3–6 месяцев). Это снижает риски сосудистых катастроф на 60%.
- Коррекция психологического состояния. Исходя из данных клинических исследований, антистрессовые программы, психотерапия или работа с психологом при стрессах, депрессии, потере социальной поддержки снижает риск васкулярных катастроф на 34%, а повторного инфаркта — на 29%. В некоторых случаях для психологической профилактики инсульта и инфаркта препараты назначались — из группы антидепрессантов.
Медикаментозные превентивные меры
Для предупреждения развития сердечно-сосудистых катастроф используются различные препараты.
В прошлом разделе мы уже говорили о медикаментах, помогающих снизить аппетит и восстановить эмоциональное равновесие: они не обязательны к применению, а только помогают снизить риск-факторы.
Но есть также препараты профилактики инсульта и инфаркта, которые действительно снижают риски возникновения этих заболеваний. Они рекомендованы Всемирной организацией здравоохранения.
Антигипертензивные препараты
Между сосудистыми катастрофами и уровнем артериального давления существует тесная взаимосвязь. Так, повышение «нижней» цифры давления всего на 7 мм рт. ст.
увеличивает риск инфаркта на 27%, гибели участка мозга — на 42%, а также более вероятно приводит к развитию сердечной недостаточности и почечных патологий.
Следовательно, важный этап профилактики инсульта и инфаркта — снижение артериального давления.
Людям, у которых риск сосудистых катастроф небольшой (нет вредных привычек, лишнего веса, сахарного диабета) снижать артериальное давление нужно, если оно будет превышать 140/90 мм рт. ст. У тех же, кто болен сахарным диабетом, хроническими заболеваниями почек, сердечно-сосудистыми патологиями, нельзя допускать цифр выше 130/90 мм рт. ст.
Для такой профилактики инсульта и инфаркта препараты могут применяться из разных групп. В основном, это блокаторы ангиотензин-превращающего фермента (иАПФ). Такие средства не только помогают удерживать давление на целевых цифрах, но также и предупреждают изменения в миокарде, которые возникают при гипертонии и ишемической болезни.
Дополнительно к иАПФ могут применяться бета-блокаторы. Их задача — уменьшить потребность сердца в поступлении кислорода. Препараты урежают пульс. Неселективные представители этой группы не назначаются при бронхиальных патологиях.
Другими антигипертензивными препаратами для профилактики инсульта и инфаркта могут стать мочегонные средства. Их назначают, в основном, когда повышается только «нижнее» давление. Они эффективно комбинируются с иАПФ, снижая риск сосудистых катастроф.
Липидснижающая терапия
Исходя из результатов многоцентровых исследований, эффективная профилактика инсульта и инфаркта требует обязательного снижения холестерина и липопротеидов низкой плотности. Для этого применяются препараты из групп статинов или фибратов.
При назначении липидснижающей терапии тщательно контролируются показатели работы печени, почек, сердца. Приём этих препаратов продолжается до достижения уровня холестерина в 1.8 ммоль/л, если не возникает побочных эффектов.
Зачастую прием статинов или фибратов дополняется применением препаратов омега-3-жирных кислот. Эти вещества особенно эффективны для вторичной профилактики — предупреждения рецидива сосудистой катастрофы.
Антитромботическая терапия
Ключевую роль в развитии сердечно-сосудистых катастроф играет именно активация тромбоцитов. Следовательно, у людей из группы высокого риска необходимым условием профилактики является антитромбоцитарная терапия.
Стандартом такой терапии является аспирин, применяемый в низких дозах (50–100 мг/сутки). Он ингибирует фермент циклооксигеназу, что блокирует образование в тромбоцитах вещества под названием тромбоксан A2.
В этом случае кровяные пластинки не оседают в участках сосудов, где есть атеросклеротические бляшки или где отмечается низкая скорость кровотока.
Следовательно, тогда не будет того субстрата, который может «оторваться» и закупорить одну из артерий — питающую мозг или сердце.
Одним из представителей таких препаратов профилактики инсульта и инфаркта является Тромбо АСС 50 или 100 мг. Он представляет собой ацетилсалициловую кислоту (АСК). Каждая таблетка, содержащая АСК, покрыта пленочной кишечнорастворимой оболочкой, и это неспроста.
По данным ряда исследований, применение кишечнорастворимой формы позволяет снизить риск развития осложнений со стороны желудочно-кишечного тракта и улучшает переносимость препарата при длительной терапии.
1 Ацетилсалициловая кислота способствует снижению риска образования тромбов и непосредственной профилактике инфаркта миокарда и инсульта.2
*Имеются противопоказания, перед применением необходимо проконсультироваться со специалистом
1В. В. Косарев, С. А. Бабанов «Клиническая фармакология современных антиагрегантов и их место в фармакотерапии ишемической болезни сердца и ассоциированных состояний», РМЖ Кардиология, №5, 2013
2Р. М. Газизов, Е. А. Ацель «Применение ацетилсалициловой кислоты для первичной и вторичной профилактики сердечно-сосудистых заболеваний» РМЖ Медицинское обозрение, №11, 2014 с.827-831
RUS-GPS-THR-NON-12-2018-1415
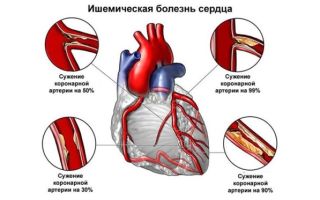
Ишемическая болезнь сердца: факторы риска, виды, диагностика и лечение, реабилитация
Проблемы с сердцем занимают сегодня одно их первых мест среди всех заболеваний. По данным ВОЗ, смертность от подобных патологий составляет 31 % и является наиболее частой причиной летальных исходов во всем мире. С возрастом риск повышается, поэтому многие пожилые люди часто сталкиваются с таким диагнозом, как ишемическая болезнь. К сожалению, чем старше человек, тем тяжелее течение заболевания и сложнее лечение, тем более при осложнении другими хроническими болезнями: анемией, диабетом, гипертонией. Все это вкупе значительно повышает смертность.
Что такое ИБС и как проявляется?
Нарушение кровообращения и сужение сосудов вызывают поражение сердечной мышцы — миокарда, который постоянно не дополучает кислород. Это и становится причиной возникновения ИБС.
Правда, новейшие исследования выявили и еще один сопутствующий фактор — возрастной износ тканей сердца: с годами рабочая постепенно заменяется нерабочей, скапливающейся в артериях и сосудах.
А это напрямую ведет к кислородному голоданию миокарда.
Кроме того, у пожилых людей значительно снижается количество калия, в то время как возрастает концентрация кальция и натрия. Из-за этого импульс проходит все хуже и вынужден перескакивать с одного кардиомиоцита на другой, что со временем вызывает фибрилляции предсердий и желудочковую экстрасистолию.
Распознать ишемическую болезнь не всегда просто. Вначале она может проявляться лишь кратковременной болью, напоминающей сдавленность в области левой руки и сердца. Иногда она переходит в лопатку либо плечо.
Пожилой человек жалуется на ощущение тяжести в груди, изредка — на болезненный живот. Но в целом эти незначительные симптомы не вызывают беспокойства.
И лишь с усилением болей появляется потребность осмотра врачом.
Существуют и вовсе безболезненные формы ИБС, которые сопровождаются лишь периодическими приступами стенокардии, одышкой.
К другим признакам патологии относят:
- необычную иррадиацию боли в затылок, шею, челюсть, лоб либо же ее ощущение только в этих зонах;
- повышение артериального давления;
- неврологическую симптоматику;
- изменение сердечного ритма и в сторону повышения до 120 ударов, и в сторону понижения до 50 ударов.
Чаще всего все эти признаки присутствуют по утрам, особенно при подъеме с кровати. В остальное же время могут полностью отсутствовать. Однако со временем их частота повышается. Этому способствуют метеофакторы, обильный прием пищи, физические нагрузки и жирные блюда.
Причины и факторы риска
Истончение стенок сосудов, снижение их тонуса и способности к восстановлению являются естественными причинами возникновения ишемической болезни сердца. Однако существует и ряд внешних факторов, приводящих к этой патологии.
Среди них самым распространенным принято считать атеросклероз в любой его форме: от незначительно суженных артерий до полной сосудистой окклюзии. Другая частая причина ИБС — тромбоэмболия на фоне атеросклеротического поражения. Сюда же стоит отнести и сахарный диабет, который к тому же может влиять на скрытое течение заболевания.
Кроме того, в большинстве случаев ишемическую болезнь сердца диагностируют у курильщиков, а также людей:
- с избыточным весом;
- с высоким артериальным давлением;
- употребляющих алкоголь;
- ведущих пассивный образ жизни, в котором практически полностью отсутствует физическая активность;
- регулярно испытывающих стресс и находящихся в депрессии.
Виды и формы
Ишемию классифицируют на острую и хроническую. Первая кратковременная и длится 1–14 дней, к ней относят:
- Внезапную сердечную смерть — причиной становится желудочковая тахиаритмия. Возникает неожиданно и требует оказания помощи в течение часа от начала приступа. В противном случае наступает летальный исход.
- Инфаркт миокарда — одна из артерий прекращает свою работу из-за закупорки тромбом и не наполняет сердечную мышцу кровью. Это вызывает отмирание тканей и кислородное голодание. Спасти больного можно только при своевременно оказанной медпомощи.
- Нестабильная стенокардия — при стрессе или физнагрузке появляются резкие приступы боли в области груди, которые длятся не более 15 минут. Процесс со временем может приводить к инфаркту.
Хроническая ИБС считается одной из наиболее распространенных среди пожилых людей. Она разрушает организм медленно и может проявляться в нескольких формах:
- микроваскулярная ишемия, провоцирующая сужение сосудов и нехватку кислорода, что приводит к инфаркту или остановке сердца;
- сердечная недостаточность, связанная с плохим кровообращением: орган работает слабо и не выталкивает достаточное количество крови;
- аритмия, характеризующаяся неправильным сокращением сердца;
- постинфарктный кардиосклероз, происходящий по причине замещения сердечной мышцы соединительной тканью, что нарушает функции органа. Обычно это наблюдается после случившегося инфаркта;
- безболевая ишемическая болезнь сердца.
Диагностика и лечение
Ишемическая болезнь сердца является серьезной патологией, которая может вызывать разного рода осложнения. В их числе недостаточный объем метаболических процессов в клетках миокарда, рубцевание мышечной ткани, тонус желудочков и нарушение главной функции — перекачивания крови. Кроме того, болевой синдром мешает пожилым людям двигаться и дышать, приводит к слабости, отечности и вялости.
Все это требует своевременной и наиболее полной диагностики, которая может дать надежду на благополучное излечение. Процесс включает в себя несколько этапов:
- Определение характера болей.
- Семейный анамнез, позволяющий выявить родственников с этой патологией.
- Определение факторов риска, усугубляющих ситуацию.
- Осмотр специалистом.
- Назначение ряда исследований:
- общий и биохимический анализ крови;
- коагулограмма, показывающая уровень свертываемости;
- ЭКГ и УЗИ;
- рентгенография;
- стресс-ЭХОкг;
- сцинтиграфия миокарда;
- коронароангиография;
- мультиспиральная компьютерная томография.
Все это вкупе позволяет поставить верный диагноз и при необходимости начать соответствующее лечение.
Для каждого пациента назначается индивидуальная терапия с различными лекарственными препаратами и их разной дозировкой. Как правило, такое медикаментозное лечение возможно при незапущенном заболевании.
Оно в обязательном порядке сопровождается назначением диеты, которая позволяет консервировать патологические процессы, выводить из организма вредные жиры и токсические продукты клеточного распада.
Так, для устранения спазмов и расширения артерии выписывают нитраты, блокаторы бета-адренергических рецепторов уменьшают потребность сердечной мышцы в кислороде, антагонисты кальция предупреждают повреждение клеток, а антиагреганты позволяют снизить активность тромбоцитов.
По показаниям также назначаются физиотерапевтические процедуры, в числе которых сухие углекислые ванны, гипербарическая оксигенация и криотерапия.
В более серьезных случаях либо если все остальные методы терапии не оказали должного эффекта, возможно проведение хирургического вмешательства. Коронарное шунтирование способствует улучшению кровоснабжения органа за счет соединения поврежденных сосудов с артериями. Ангиопластика же увеличивает просвет аорты через микроскопические надрезы, выполняемые специальным оборудованием.
Прогноз
Практически всем пожилым людям назначают пожизненный прием антикоагулянтов, регулярный контроль артериального давления и сдачу анализа на свертываемость крови. Обязателен полный отказ от вредных привычек и соблюдение здорового питания: никаких сигарет, алкоголя, жирной и жареной пищи.
Даже в старости важно приобщиться к активному образу жизни — больше ходить, ездить на велосипеде, плавать. Нужно следить за массой тела и уровнем холестерина. И, безусловно, соблюдать назначение врача, регулярно принимая положенные в конкретном клиническом случае медикаменты.
После перенесенного инфаркта и операций необходимо пройти 1,5-месячную реабилитацию.
При следовании всем рекомендациям качество жизни стариков с ИБС значительно повышается. К тому же значительно снижается риск летального исхода от инфаркта миокарда.
Факторы риска сердечно-сосудистых заболеваний
Факторы риска – это особенности жизни человека, которые способствуют развитию, прогрессированию и проявлению заболевания. Факторы риска бывают устранимые и не устранимые.
Устранимые – это факторы риска, которые можно тем или иным способом устранить или бороться с ними (курение, избыточный вес, высокий уровень холестерина, повышенное артериальное давление, стрессы, малоподвижный образ жизни и др.).
НЕ устранимые – это факторы риска, которые устранить невозможно (Ваш возраст и пол, наследственная предрасположенность и др.).
Курение.
В России распространенность курения составляет 63,2% среди мужского и 9,7% среди женского населения в возрасте 15 лет и старше. Курение повышает риск развития ССЗ в 3 раза, способствует развитию болезней органов дыхания, вызывает сексуальные расстройства, способствует развитию опухолевых заболеваний вызывает повышение артериального давления на 8-10 мм рт ст.
Избыточный вес/ожирение. Избыточная масса тела результат неправильного питания, которая способствует нарушению работы всех систем и органов. Сердце человека с избыточным весом работает с удвоенной силой.
Лишний вес увеличивает риск болезней сердца, инсульта, болезни желчного пузыря, артрита, и даже рака. Если Вы обнаружите, что имеете избыточную массу тела, то у Вас есть два выхода: 1 – уменьшить калорийность потребляемой пищи; 2 – повысить уровень физической активности.
Результаты будут наилучшими, если Вы будете выполнять обе. Даже незначительное похудение способствует снижению риска ССЗ.
Злоупотребление алкоголем.
Алкоголь приводит к избыточному весу, способствует увеличению липкости тромбоцитов в крови, что приводит к сгущению крови, тем самым ухудшая её прохождение через сосуды и повышает риск развития инсульта и внезапной смерти, приводит к повышению уровня артериального давления, риску развития цирроза печени. Регулярное употребление пива приводит к нарушению гормонального фона в организме человека, в результате этого мужчина постепенно превращается в женщину, а женщина в мужчину.
Малоподвижный образ жизни (гиподинамия).
У людей с низкой физической активностью ССЗ развиваются в 2 раза чаще, чем у лиц, ведущих физически активный образ жизни.
Регулярные физические упражнения нормализуют массу тела, поддерживают сердечно-сосудистую систему в хорошей форме, способствуют снижению уровня «плохого» холестерина, повышают уровень «хорошего» холестерина, стимулируют обменные процессы.
Старайтесь посвящать, по крайней мере, 30 минут нагрузкам умеренной интенсивности, таким как ходьба, легкая атлетика или даже уборка.
Высокое кровяное давление.
Артериальная гипертензия (высокое кровяное давление) увеличивает риск болезни сердца, инсульта и сердечной недостаточности. Существует несколько способов контроля кровяного давления: придерживайтесь сбалансированной диеты с низким содержанием соли и натрия, регулярно занимайтесь спортом и поддерживайте здоровый вес.
Высокий уровень холестерина в крови. Холестерин – это жироподобное вещество, жизненно необходимое человеку, которое входит в состав мембран всех клеток организма, он требуется для образования желчных кислот, многих гормонов, витамина Д. Различают «плохой» и «хороший» холестерин.
Каждый человек, начиная с 20-летнего возраста должен проверять уровень холестерина каждые 5 лет. Лишний холестерин и жир в крови нарастает на стенках сосудов и эти образования, названные бляшкой, могут привести к блокированию сосудов.
Можно снизить уровень холестерина, придерживаясь сбалансированной диеты, оставаясь физически активным и поддерживая здоровый вес.
Стресс.
В жизни каждого человека стрессы занимают огромное место. При стрессовой ситуации увеличивается выброс в кровь гормонов надпочечников — адреналина и норадреналина. Они усиливают работу сердца и повышают уровень артериального давления.
Одновременно увеличивается свертываемость крови, растет риск образования тромбов, снижаются защитные силы иммунной системы, что тоже может привести к развитие болезней сосудов.
Единственный способ справиться со стрессом – научиться расслабляться.
Стоматологическая поликлиника № 2
К сожалению, от таких жизненно опасных заболеваний, как инсульт или инфаркт, не застрахован ни один человек. Причина их возникновения – острое нарушение мозгового кровообращения, связанное с болезнями сердца и сосудов. Для предотвращения этих тяжелых заболеваний крайне важно проводить регулярную профилактику инсульта и инфаркта.
Особенно это касается людей с наследственной предрасположенностью к сердечно-сосудистым болезням. Люди, перенесшие инфаркт или инсульт, практически всегда нуждаются в последующем длительном лечении. Тому, кто ухаживал за такими больными, хорошо известно, насколько резко меняется жизнь самого человека, его родных и близких.
Общеизвестно, что кислород и питательные вещества сердце получает через кровеносные сосуды (коронарные артерии). При прекращении кровотока в сердце происходит серьезное повреждение этого жизненно важного органа. Внезапное прекращение кровотока приводит к инфаркту.
В свою очередь такое заболевание, как инсульт, подразделяется на геморрагический и ишемический. Самым сложным вариантом считается геморрагический инсульт, имеющий тяжелые последствия.
В этом случае кровеносный сосуд не выдерживает повышенного давления на стенку и разрывается. В результате происходит кровоизлияние, отек, при этом пораженный участок мозга погибает.
При ишемическом инсульте сохраняется целостность стенки сосуда, но кровоток по нему прекращается вследствие спазма или закупорки тромбом.
По мнению многих врачей-специалистов, большинство инфарктов и инсультов можно предотвратить. Для этого необходимо осуществлять профилактические меры, которые, безусловно, предпочтительнее лечения. Следует учитывать факторы риска, к числу которых относятся употребление спиртного, курение.
Избавление от табакокурения сократит вероятность появления инсульта и инфаркта, а также избавит человека от онкологических проблем с легкими. Необходимо ограничить употребление алкоголя. Мужчинам можно ежедневно выпивать не более двух порций алкоголя, женщинам одну.
Порция равняется 10-ти граммам спирта, пол бутылке пива, половине стакана вина, 25-ти граммам водки.
В качестве профилактики инсульта и инфаркта важно сбалансировать рацион питания, больше употреблять фруктов и овощей.
Они содержат вещества, которые способствуют предупреждению вышеуказанных заболеваний, эффективно предохраняют кровеносные сосуды, сердце, ткани головного мозга. Рекомендуется ежедневно употреблять по 400 – 500 граммов овощей и полезных фруктов.
От инсультов, инфарктов предохраняет клетчатка. Кроме овощей и фруктов, источниками клетчатки являются фасоль, бобы, горох, овсяная крупа.
Следует избегать соленых продуктов питания. Не стоит добавлять много соли в пищу, нужно учитывать, что в сутки рекомендовано потреблять не больше одной чайной ложки соли. К слову, замороженные полуфабрикаты (бизнес-ланчи) тоже могут быть чрезмерно солеными.
Также требуется изменить рацион питания и значительно уменьшить употребление жирной пищи. Обильное употребление животных жиров с большой вероятностью повышает риск возникновения инфаркта и инсульта.
В то же время, дважды в неделю рекомендуется употреблять в пищу жирные сорта рыбы. Рыба содержит очень полезные жиры, среди которых выделяется полиненасыщенная жирная кислота Омега-3.
Она предотвращает образование сгустков крови и тромбов, соответственно, предохраняет от инфарктов и инсультов.
Повышенная масса тела и низкая физическая активность значительно повышают опасность возникновения сердечно-сосудистых заболеваний.
Люди с повышенным уровнем содержания сахара в крови подвергаются наибольшему риску возникновения инфарктов и инсультов.
Достаточными профилактическими мерами при вышеуказанных заболеваниях является сохранение нормальной массы тела, поддержание физической активности, регулярный контроль за показателями кровяного давления.
Таким образом, профилактика инфаркта и инсульта достаточна проста – это здоровый образ жизни. Только при планомерном соблюдении всех требуемых норм и правил можно сохранить собственное здоровье и уберечь себя от тяжелых заболеваний, а своих близких от необходимости проводить жизнь в постоянной тревоге о вашем самочувствии. Будьте благоразумны, берегите себя!
Ишемический инсульт: прогнозы, последствия и реабилитация
2019-08-02
По данным ВОЗ, инсульт — вторая по частоте причина смерти после ишемической болезни сердца. В России происходит почти полмиллиона инсультов в год. Каждый 8-й инсульт заканчивается смертью.
Ишемический инсульт случается при сдавливании или закупоривании мозговых артерий. Он встречается более чем в 80% случаев.
По данным фонда по борьбе с инсультом ОРБИ, в большинстве случаев инсульт приводит к инвалидности и лишь 10-13% пациентов возвращается к прежней жизни.
Последствия инсульта и жизнь человека зависят от того, насколько быстро оказали медицинскую помощь, от качества лечения и последующей реабилитации.
Ишемический инсульт: когда секунды на счету
Самыми частыми причинами ишемического инсульта головного мозга считаются атеросклероз и попадание тромба в артерии головного мозга.
Ишемия губительно влияет на головной мозг: нарушение циркуляции крови в клетках и их кислородное голодание приводят к гибели тканей.
Степень повреждения тканей зависит от времени, которое они провели без кислорода, а также от индивидуальных особенностей больного.
Значительно увеличивают риск инсульта заболевания сердца, в том числе аритмия и гипертоническая болезнь, атеросклероз, сахарный диабет. Нарушение кровообращения также может произойти на фоне проблем со свертываемостью крови или длительного и интенсивного стресса. Курение, избыточный вес, отсутствие физических нагрузок — важнейшие факторы риска.
В рекомендациях ВОЗ предложена концепция под названием «Время — мозг». Ее суть проста: чем раньше пациенту с инсультом окажут медицинскую помощь, тем выше шанс сохранить максимально возможное количество клеток мозга, и, как следствие, восстановить большинство функций.
Важно вовремя распознать симптомы ишемического инсульта и обратиться за экстренной медицинской помощью. Как показали исследования, сами пациенты узнают симптомы инсульта только в 33–50% случаев. Поэтому ответственность ложится на родственников и людей, оказавшихся рядом.
Существует быстрый тест, который помогает выявить ишемический инсульт. Он называется F.A.S.T:
Face (лицо). Попросите человека улыбнуться. Если случился инсульт, один уголок рта будет опущен. Аrms (руки). Попросите поднять обе руки и удерживать их 5 секунд.
При инсульте одна рука опускается или человек совсем не может ей управлять. Speech (речь). Попросите сказать простую фразу. При инсульте речь становится невнятной, неразборчивой. Time (время).
Как можно быстрее вызовите скорую помощь.
В ожидании врачей:
- Обеспечьте доступ воздуха. Исключите давление тугой одежды (расстегните пояс, ремень, галстук). Откройте окна.
- Переверните человека на бок на тот случай, если начнется тошнота.
- Не предлагайте человеку воды или еды. При ишемическом инсульте часто нарушается глотание, человек может захлебнуться.
- Запоминайте поминутно, что происходит с человеком, чтобы потом подробно рассказать об этом врачам. Когда они приедут, вы им здорово поможете.
- Будьте рядом, пока не приедут врачи. Говорите с пострадавшим и наблюдайте за связанностью речи.
После приезда скорой:
- Опишите точное время и порядок появления симптомов.
- Сообщите о хронических заболеваниях пациента (гипертоническая болезнь, сахарный диабет, перенесенный инфаркт миокарда).
- Расскажите о непереносимости лекарственных препаратов, а также о лекарствах, которые принимает пациент.
- Желательно еще до приезда скорой подготовить все медицинские документы: выписки из истории болезни, страховой полис.
- Во время транспортировки пациенту при необходимости окажут неотложную помощь:
- восстановление нормального дыхания;
- снижение артериального давления;
- купирование судорог;
- профилактику отека мозга;
- реанимационные мероприятия.
Оказание помощи в медицинском учреждении
Если пациента удалось доставить в больницу в течение трех часов после ишемического нарушения мозгового кровообращения, есть возможность выполнить процедуру тромболизиса (разрушения тромба). Быстрое устранение кислородного голодания в участках мозга позволит спасти значительную часть поврежденных тканей.
Для определения объема поражения мозга назначается рентген, компьютерная или магнитно-резонансная томография.
Терапию ишемического инсульта можно разделить на несколько основных направлений:
- Медикаментозное лечение. Направлено на улучшение кровообращения в пораженном участке, разжижение крови, снятие отека головного мозга, поддержание деятельности сердца, коррекцию уровня глюкозы;
- Насыщение крови кислородом. Оксигенотерапия проводится, если кровь насыщена кислородом менее, чем на 92–95%. Если это не помогает, пациента переводят на искусственную вентиляцию легких;
- Мероприятия по уходу за пациентом — правильное положение тела, адекватное питание и питьевой режим, профилактика пролежней, бинтование конечностей, уход за катетерами, аппаратами искусственного дыхания, массаж и гимнастика;
- Профилактика осложнений, в том числе пневмонии, инфекций мочевыводящих путей, образования тромбов.
Даже при своевременном оказании экстренных мер для лечения ишемического инсульта полностью восстанавливается только один из трех пациентов. Для повышения шансов на выздоровление (или частичное возвращение утраченных функций) показана реабилитация.
Последствия ишемического инсульта головного мозга
Негативные последствия ишемического инсульта зависит от объема поражения головного мозга, а также от расположения поврежденного участка.
После перенесенного ишемического инсульта развиваются:
- двигательные нарушения: парез (частичный паралич), слабость, тяжесть в конечностях (чаще с одной стороны тела), потеря мелкой моторики, потеря мимики на одной или обеих половинах лица;
- снижение чувствительности;
- нарушения речи: невнятная речь, затрудненность подбора слов, непонимание окружающих;
- нарушения зрения: черные пятна, общее ухудшение зрения, двоение в глазах;
- когнитивные нарушения: снижение внимания, памяти, снижение скорости и качества мышления, расстройства письма и чтения;
- нарушения эмоционального состояния, депрессия.
Прогноз восстановления после ишемического инсульта
Прогноз после перенесенного ишемического инсульта зависит и от социальных, психологических факторов, а также от качества реабилитации.
Ишемический инсульт может привести к потере трудоспособности и к зависимости от окружающих: человек не может позаботиться о себе, ему требуется специализированный уход.
В 18 % случаев наступает повторный инсульт в последующие 5 лет жизни, если больной прекратил прием профилактических препаратов.
Очень важно, чтобы пациенту был подобран необходимый объем физических упражнений. Ограничение подвижности пациента после инсульта может привести к таким осложнениям, как застойные явления, тромбозы, пролежни, задержка стула, образование контрактур и развитие пневмонии.
Комплексная реабилитация позволяет значительно снизить риск смертности от последствий ишемического инсульта, снизить риск повторного инсульта, восстановить утраченные функции или компенсировать их, вернуть навыки самообслуживания, улучшить психологическое состояние.
Реабилитация после инсульта — важнейший этап терапии
Лечение последствий ишемического инсульта можно разделить на несколько направлений:
- Восстановление движения (занятия с физическим терапевтом, акватерапия, занятия на тренажерах, применение современных методик: Бобат-терапия, Экзарта, метод PNF);
- Возвращение независимости в быту (занятия с эрготепаревтом в специально оборудованной тренировочной квартире);
- Восстановление речи и глотания;
- Составление меню с рекомендациями лечащего врача;
- Контроль артериального давления и лекарственная терапия;
- Гигиенические процедуры (в том числе уход за стомами и снятие стом);
- Симптоматическое лечение (профилактика или лечение пролежней, снятие болевого синдрома и т.д.);
- Восстановление контроля органов таза;
- Лечение депрессивных состояний, помощь психолога.
Программа реабилитации проводится в три этапа.
Первый этап начинается с первых дней после перенесенного ишемического инсульта. Возможности активной реабилитации при этом ограничены, так как пациент находится в постели и малоподвижен. Пациента переворачивают, делают массаж, проводят дыхательную гимнастику.
Важно общаться с пациентом, даже если его собственная речь нарушена или он не может ответить. Восприятие речи влияет на работу функциональных участков мозга и положительно сказывается на эмоциональном и физиологическом состоянии человека.
Второй этап длится до нескольких месяцев после перенесенного инсульта. Он может проходить как непосредственно в стационаре, так и в специализированном реабилитационном центре.
В этот период назначают массаж, лечебную гимнастику, физиотерапию. Специалисты работают над речью и когнитивными функциями (память, мышление, воображение).
Этот этап может длиться до полугода: все зависит от тяжести перенесенного инсульта.
В позднем, третьем, реабилитационном периоде применяются активные методы для восстановления функций и навыков. Восстанавливается мелкая моторика, навыки самообслуживания. Важно также сформировать у пациента приверженность к мероприятиям по реабилитации и позитивный настрой.
В некоторых случаях достаточно одного или двух курсов реабилитации (пациента выписывают с подробными рекомендациями и комплексом упражнений, которые нужно выполнять дома).
Центр реабилитации «Три сестры» занимается лечением после ишемического мозгового инсульта. Каждый специалист проводит индивидуальный осмотр пациента и ставит определенные по времени и достижимые цели. Члены команды взаимодействуют между собой и обмениваются информацией, чтобы реабилитация была эффективной.
Государственное бюджетное учреждение здравоохранения Городская поликлиника №1города Новороссийска министерства здравоохранения Краснодарского края
Опубликовано: 17.12.2019 08:55
Инфаркт миокарда – заболевание, при котором из-за закупорки коронарной артерии полноценное кровоснабжение участка сердечной мышцы (миокарда) внезапно и резко прекращается, что ведет к выраженному недостатку кислорода (ишемии), питательных веществ и гибели клеток миокарда.
Этот участок уже не может принимать участия в сердечных сокращениях, поэтому сердце не может обеспечить кровоток в организме. Кислородное голодание начинают испытывать все органы и ткани, что ведет к нарушению их функции. Основная причина инфаркта – повышенный уровень холестерина и некоторых липидов в крови.
Типичные проявления инфаркта миокарда – ощущение сильного сдавления или боли за грудиной либо несколько левее или правее от нее. Боль чаще всего сжимающая, давящая, раздирающая (чувство кола в груди), иногда жгучая.
Характерна иррадиация боли в левое надплечье, плечо, руку, реже в шею и нижнюю челюсть, иногда в правую половину плечевого пояса. Изредка боль локализуется в эпигастральной области.
В отличие от стенокардии боль при инфаркте миокарда продолжается более получаса, обычно несколько часов. Принятый нитроглицерин приносит лишь незначительное и кратковременное облегчение. Часто отмечается резкая слабость и холодный пот.
Нередко в острой стадии инфаркта миокарда у больных наблюдается тошнота, рвота, икота, вздутие живота, имеющие рефлекторный характер. В некоторых случаях инфаркт миокарда протекает практически бессимптомно.
Лицо больного в период боли имеет страдальческий вид, кожа обычно бледная, иногда с цианотичным оттенком. Дыхание учащенное. Артериальное давление в момент возникновения боли может повышаться, но вскоре падает до необычно низкого для больного уровня. Пульс частый, сердечные тоны ослаблены. У большинства больных можно выявить различные аритмии сердца.
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин — не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи. Не выжидайте более 10 минут — в такой ситуации это опасно для жизни.
Восстановительный период после перенесенного инфаркта миокарда длится 4-6 недель. Протекает он у различных больных по-разному. Чаще всего в этот период больные сохраняют работоспособность, но у них иногда случаются приступы стенокардии. В редких случаях течение постинфарктного периода прерывается наступлением повторного инфаркта.
Результаты крупномасштабных международных исследований, в частности, исследования INTERHEART, показали, что определяющее влияние на риск развития инфаркта миокарда оказывают следующие факторы: дислипидемия, курение, АГ, абдоминальное ожирение, психосоциальные факторы (стресс, социальная изоляция, депрессия), сахарный диабет, понижают риск: употребление в достаточном количестве овощей и фруктов, регулярная физическая активность.
Неотложные меры самопомощи и взаимопомощи при сердечном приступе (инфаркте миокарда).
В нашей стране до 80 % смертей происходит вне медицинских организаций — дома, на работе, на даче, в общественных и других местах. Большая часть из них происходит скоропостижно или по механизму внезапной смерти.
Однако, при владении несложными приемами оказания первой доврачебной помощи со стороны людей, окружающих человека, оказавшегося в таком критическом состоянии, а также знание каждого о мерах первой самопомощи может в большинстве случаев спасти жизнь больного.
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда)
- внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной) продолжающиеся более 5 минут;
- аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
- нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе иногда следуют за или предшествуют дискомфорту/болям в грудной клетке
- нередко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Алгоритм неотложных действий:
- Вызвать бригаду скорой медицинской помощи.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно).
- Если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются необходимо второй раз принять нитроглицерин.
- Если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин.
- Если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин не принимать.
- Если больной ранее принимая лекарственные препараты снижающие уровень холестерина в крови дайте больному его обычную дневную дозу и возьмите препарат с собой в больницу.
- Внимание! Больному с сердечным приступом категорически запрещается вставать, ходить, курить и принимать пищу до особого разрешения врача;
- нельзя принимать аспирин (ацетилсалициловую кислоту) при непереносимости его (аллергические реакции), а также при явном и обострении язвенной болезни желудка и двенадцатиперстной кишки;
- нельзя принимать нитроглицерин при резкой слабости, потливости, а также при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
- Профилактика инфаркта миокарда.
Что касается профилактики атеросклероза, тот каждый, кто ознакомился с факторами, способствующими его возникновению, знает, что делать. Правильно поступит тот, кто резко сократит потребление животных жиров, выработает рациональное отношение к питанию. Следует употреблять нежирный творог, обезжиренный кефир.
Больше надо включать в меню богатых клетчаткой овощей – капусту сырую и квашеную, свеклу, морковь (не менее 500 г в сутки). Клетчатка помогает выводить из организма излишки холестерина.
При выявлении первых случаев повышения давления, для чего нужно регулярно, хотя бы раз в один — два месяца, измерять АД и, обратившись к врачу, принять необходимые меры, приостановить развитие гипертонии вполне реально (АД не должно быть выше 140/90 мм рт. ст.).
Если определяется повышенный уровень холестерина, то прибегнув к диетическому и медикаментозному лечению, можно задержать и прогрессирование атеросклероза (максимально допустимый уровень холестерина в крови 5 ммоль/л). Важнейшим профилактическим мероприятием является прекращение курения.
Вредные вещества, находящиеся в дыме сигарет, способствуют развитию и прогрессированию атеросклероза, вызывают колебания артериального давления, сгущают кровь и провоцируют тромбозы. Опасность представляет так называемое пассивное курение, поэтому важно не только бросить курить, но и не находиться в помещениях, где разрешено курить, и в компании курящих лиц. Курение значительно снижает эффект от физических тренировок, поэтому желание достичь максимального эффекта от упражнений и вести активный образ жизни – еще один повод прекратить курить.
С целью своевременного выявления начальных нарушений в деятельности сердечно-сосудистой системы и при необходимости назначения оптимального медикаментозного лечения, способного предотвратить развитие инфаркта миокарда, специалисты настоятельно советуют регулярно проходить диспансеризацию или профилактический медицинский осмотр в поликлинике по месту жительства.
И наконец, важно помнить, что лечение инфаркта назначает только врач, а пациент и его родственники строго выполняют предписания. Самолечение инфаркта, как бы легко он ни протекал, недопустимо!
Инсульт: причины, симптомы, профилактика.
В современном мире от такого заболевания как «инсульт» страдают чаще, чем от «инфаркта миокарда».
Больше всего этому заболеванию подвержены жители крупных городов, где жизнь полна стрессов и переживаний, а так же складывается неблагоприятная экологическая обстановка.
Инсульт обусловливает около 6 миллионов смертей в год во всем мире, и как причина смерти уступает лишь ишемической болезни сердца.
Инсульт это страшный удар, который нередко делит не только жизнь заболевшего, но и жизнь его семьи как бы на две части: «До» и «После».
В одночасье может измениться все: и активный, деятельный человек стать беспомощным инвалидом, нуждающимся в постоянной посторонней помощи, уход за которым тяжелым бременем ложится на его близких, создает немалые трудности социально-экономического характера для общества.
А какую жизнь вынуждены вести люди, перенесшие тяжелый инсульт? Это настоящая подлинная трагедия и невидимые миру слезы, поскольку для многих из них даже выход за пределы квартиры – неразрешимая проблема, а не так уж редко болезнь приковывает к постели, делая больного полностью зависимым от окружающих.
Инсульт – это острое нарушение мозгового кровообращения, приводящее к повреждению вещества мозга и расстройству его функций.
Существует два вида этого заболевания: ишемический инсульт и геморрагический инсульт. Ишемический инсульт возникает, если просвет сосуда перекрывается тромбом или эмболом.
Причина геморрагического инсульта – разрыв стенки сосуда и попадание крови в вещество головного мозга.
Многие факторы риска инсульта являются общими и для других сердечно-сосудистых заболеваний.
Они подразделяются на две большие группы: внутренние — повышенное артериальное давление, возраст, отягощенная наследственность (инсульт, инфаркт миокарда, гипертоническая болезнь у ближайших родственников), повышенное содержание холестерина в крови, ожирение; внешние – эмоциональный стресс, малоподвижный образ жизни, вредные привычки, особенности экологии. Кроме того, инсульт имеет свойственные только ему факторы риска: начальные проявления недостаточности кровоснабжения мозга, дисциркуляторная энцефалопатия, преходящие нарушения мозгового кровообращения, перенесенные ранее инсульты.
Начало инсульта может быть разным. Геморрагический инсульт возникает внезапно. Впоследствии больные даже могут указать, с какого часа и даже минуты у них появились симптомы болезни: сильнейшая головная боль, рвота, головокружение, слабость, недомогание.
Может наблюдаться ухудшение ориентации человека в окружающем пространстве, затруднение речи, потеря сознания, развитие паралича. При ишемическом инсульте начало может протекать медленно.
Часто больные отмечают нарастающие ощущения слабости в одной половине тела, постепенное ухудшение речи, глотания, перекос лица, шаткую походку.
При появлении первых подобных признаков самое правильное – сразу же вызвать «скорую помощь» и госпитализировать больного в неврологическое отделение.
Если инсульт у человека развился остро, с потерей сознания и признаками паралича, до приезда скорой медицинской помощи больного нужно повернуть набок, положить ему под голову подушку (если это случилось дома); свернутую в валик одежду или сумку (если это произошло вне дома).
Для облегчения дыхания – расстегнуть воротник и, придерживая голову руками, постоянно вытирать пену платком, чтобы она не попала в дыхательные пути. Чтобы больной не прикусил язык, между зубами можно вставить расческу или палочку, обернутые платком.
Нельзя с силой удерживать руки и ноги, пытаясь разжать сведенные судорогой пальцы, а тем более, наваливаться на больного всем телом. Это может привести к усилению припадка. Руки и ноги больного следует лишь слегка придерживать, чтобы он не травмировал себя и окружающих.
И никакого нашатырного спирта! Он может вызвать остановку дыхания. Нельзя переносить больного во время приступа. Если у больного не прощупывается пульс, остановилось сердце, прекратилось дыхание нужно сделать непрямой массаж сердца и искусственное дыхание рот в рот. Все остальное – задача бригады «скорой помощи».
Профилактика инсульта основывается на основных принципах здорового образа жизни.
- Знайте и контролируйте свое артериальное давление– оно не должно быть больше 140/90 мм рт.ст..
- Не начинайте курить или откажитесь от курения как можно раньше.
- Добавляйте в пищу как можно меньше соли и откажитесь от консервов и полуфабрикатов, которые содержат ее в избыточном количестве.
- Контролируйте уровень холестерина в крови – максимально допустимый его уровень 5 ммоль/л.
- Соблюдайте основные принципы здорового питания – ешьте больше овощей и фруктов (не менее 500 г в день), откажитесь от добавленного сахара и насыщенного животного жира.
- Не употребляйте алкоголь. Риск развития инсульта наиболее высок в первые часы после принятия спиртного.
- Регулярно занимайтесь спортом. Даже умеренная физическая нагрузка (прогулка на свежем воздухе в течение 30 минут в день) уменьшает риск развития сердечно-сосудистых заболеваний, в том числе и инсульта.
Профилактические медицинские осмотры и консультации, которые можно пройти:
— в поликлинике по месту жительства, где можно пройти диспансеризацию или углубленное профилактическое обследование;
ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края