Когда у вас сахарный диабет, вы зависите от своего рациона. Пища должна поддерживать безопасный уровень сахара в крови и предотвращать скачки. При планировании диеты обязательно встанет вопрос: какой рис можно есть при сахарном диабете?
Хотя некоторые виды риса действительно полезны для здоровья и содержат питательные вещества и клетчатку, они богаты углеводами, а это повышает гликемический индекс (ГИ). Использование ГИ в качестве ориентира поможет вам контролировать диету и поддерживать стабильный уровень сахара в крови.
В рисе много углеводов, но стоит ли исключать рис из своей жизни, если у вас диабет? Хорошая новость: можно кушать рис при сахарном диабете. Главное — правильно выбрать его вид и размер порции.
Белый рис — основной провокатор развития диабета 2 типа. Множественные исследования, опубликованные в таких журналах, как JAMA и Archives of Internal Medicine, показали, что люди, которые едят больше белого риса, с большей вероятностью заболеют диабетом 2 типа по сравнению с людьми, которые его почти не едят.
С другой стороны, бурый рис имеет противоположный эффект. Он не только не вызывает диабет, но и защищает от него. То есть люди, которые едят больше бурого риса, имеют меньший риск заболеть диабетом.
Бурый рис — это необработанная форма зерна, в отличие от белого.
Коричневый рис содержит отруби с высоким содержанием клетчатки, зародыши, в которых сконцентрированы питательные вещества и крахмалистые компоненты эндосперма.
В то же время белый рис содержит только крахмалистый эндосперм. Любой сорт риса, будь то жасмин, басмати или арборио, может быть белым или коричневым, в зависимости от обработки.
Так что же рис при диабете: можно или нет?
На этот счет есть разные мнения. По данным Гарвардской медицинской школы, рис имеет высокий гликемический индекс и содержит много углеводов. Это означает, что он способен быстро повысить уровень глюкозы в крови до очень высокого уровня. Употребление большого количества продуктов с высоким гликемическим индексом повышает инсулинорезистентность и затрудняет контроль уровня сахара в крови.
Рисовый плов, ризотто, жареный рис, приготовленный на пару, рисовые запеканки и супы, а также другие рисовые блюда великолепны на вкус, но к сожалению, рис богат углеводами.
Коричневый рис выглядит более полезным для здоровья. Он также богат углеводами, а его ГИ лишь немного ниже, чем у белого. Но он вызывает немного меньший скачок сахара в крови после еды по сравнению с белым рисом.
Кроме того, согласно исследованию, опубликованному в British Journal of Nutrition, коричневый рис полезен для сердца, так как снижает общий и «плохой» холестерин ЛПНП.
А это замечательное свойство, поскольку диабет сам по себе провоцирует сердечные заболевания.
Есть ли в рисе сахар и углеводы?
В рисе нет сахара, но много крахмала. Сахар и крахмал — это углеводы. Крахмал — это сложный углевод, состоящий из многих частей сахара, называемого глюкозой.
Когда вы едите рис, ваше тело расщепляет крахмал на глюкозу и высвобождает ее в кровоток. Уровень сахара в крови растет. Вот почему есть рис — это все равно что есть сладкую пищу, даже если в ней нет сахара.
Повышает ли употребление риса уровень сахара в крови, если у вас диабет? Да!
Рис — это практически чистый углевод. Одна порция вареного риса содержит 45 граммов углеводов. Но существует существенная разница между белым и бурым рисом. В белом рисе почти нет клетчатки, всего 0,6 грамма на порцию. В коричневом рисе клетчатки уже 3,5 грамма. А именно клетчатка помогает снизить уровень сахара в крови.
Так что все просто: выбирайте бурый рис, потому что эти виды имеют более высокое содержание клетчатки.
Перед покупкой смотрите на упаковку, чтобы понимать, сколько углеводов и других питательных веществ содержит этот сорт риса. Обогащенный рис содержит дополнительные питательные вещества, в том числе витамины и минералы. А если вы заказываете рисовое блюдо в ресторане, обязательно поинтересуйтесь, какие соусы и добавки в него входят — ведь они могут содержать добавленный сахар.
Приведем сравнительную таблицу, в которой видно, сколько углеводов и клетчатки содержит каждый вид приготовленного риса на порцию:
И не забывайте, что пища, содержащая необработанные углеводы, может быть полезна, но если съесть большое количество за лдин присест, вы можете запросто повысить уровень сахара в крови. Поэтому аккуратно распределяйте порции в течение дня.
Чем опасен высокий сахар в крови
Этот простой показатель может свидетельствовать о разных нарушениях обмена веществ и быть предвестником нескольких смертельных заболеваний. Контролировать уровень глюкозы в крови не сложнее, чем измерить температуру. Но если на него не обращать внимания, последствия могут оказаться фатальными.
Причины
Диетологи регулярно призывают нас умерить потребление сладкого и мучного, чтобы избежать появления избыточного веса. Однако, ожирение – лишь одно из следствий высокого сахара в кровотоке (гипергликемии).
Чаще всего причиной и в значительной степени следствием этого выступает сахарный диабет. Нарушенный обмен глюкозы нередко вызывает острые осложнения диабета: кетоацидоз и гипергликемическую кому. Они могут привести к потере сознания и летальному исходу.
Есть и не связанные с диабетом причины, приводящие к гипергликемии:
- неправильное высококалорийное питание (сладкое, мучное жирное)
- стрессы
- хроническая нехватка в организме витаминов группы В
- панкреатит и рак поджелудочной железы
- повышенный уровень гормонов щитовидной железы
- опухоли
- курение
Также поднимает уровень глюкозы приём ряда медицинский препаратов — кортикостероидов, бета-блокаторов, антихолестериновых статинов, ритуксимаба, ниацина, устаревших антидепрессантов и противозачаточных препаратов.
Последствия
В норме у людей обмен глюкозы обладает запасом прочности. Организм может поддерживать нормальный состав плазмы крови даже при повышенной нагрузке.
Однако метаболический запас прочности может исчезнуть в результате нездорового образа жизни. После этого сахар будет повышаться во время инфекционных заболеваний и острого стресса.
Это, помимо всего прочего, негативно сказывается на нервной системе человека и работе головного мозга, а также ведет к почечной недостаточности.
Дисбаланс содержания глюкозы и инсулина в плазме крови приводит к радикальному нарушению обмена веществ, стимулирует гипертонию и развитие атеросклероза сосудов, а значит увеличивает риск инфаркта или инсульта. Многие диабетики умирают от инфаркта, прежде чем у них успевают развиться проблемы со зрением, ногами или почками.
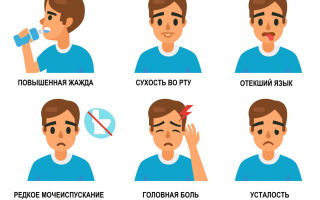
Симптомы повышенного сахара
- резкие колебания веса
- сухость во рту
- постоянная жажда и голод
- частые мочеиспускания
- синдром хронической усталости
- постоянная сонливость при достаточном времени сна
- медленно заживающие раны и ссадины
- запах ацетона в выдыхаемом воздухе
- аритмия
- проблемы со зрением
- истончение и выпадение волос
Мы сами часто подталкиваем организм к чрезмерному повышению уровня глюкозы. Важна не только калорийность продуктов, но и режим питания. Например, полноценный завтрак на целый день стабилизирует метаболизм. Те, кто игнорируют завтрак, имеют в эти дни более высокие уровни инсулина и сахара после обеда, по сравнению с днями, отмеченными утренней едой. Также отрицательно влияют на содержание глюкозы кофе и подсластители. Примечательно, что никакие препараты не могут полностью компенсировать вред такого режима питания.
Как снизить?
Контролировать данный параметр можно и в домашних условиях с помощью глюкометра. Если утром натощак прибор показывает больше 6 ммоль/л или через 2 часа после еды больше 8 ммоль/л, это повод срочно посетить эндокринолога. Если же в любое время показатель превышает 11 ммоль/л, это признак состоявшегося сахарного диабета.
Для детей эти цифры должны быть несколько меньше, а для беременных тест вообще не подходит. Им нужно сдавать двухчасовой тест на толерантность к глюкозе и уже в 1-м триместре. Повышенный уровень сахара на ранних сроках беременности многократно увеличивает риск развития врожденных пороков сердца ребенка.
При этом никакие таблетки от диабета во время беременности принимать нельзя.
У одних людей сахар повышен утром, у других — после еды, у третьих — в вечернее время. В зависимости от этого назначается различная диета, расписание приема лекарств и уколов инсулина. Гипергликемия может также быть связана с резкой существенной потерей веса.
В этом случае почти наверняка имеет место тяжелый диабет 1 типа. Таким больным необходимы регулярные инъекции инсулина.
Если же ситуация не столь серьезна, лечение обычно состоит из низко-углеводной диеты, повышенной физической активности и приема метформина (препараты «Глюкофаж» или «Сиофор») в случае, если у вас наблюдается избыточный вес.
Некоторые виды лекарств от диабета 2 типа (Диабетон, Амарил, Манинил и другие) тоже могут быстро снизить сахар в крови. Тут-то и пригодится сервис по поиску лекарств «Здравсити». Но помните: возвращение здорового обмена веществ требует ежедневных усилий без перерывов на праздники и выходные!
Даже при правильном питании и соблюдении всех врачебных рекомендаций, людям с диабетом необходим ежедневный контроль уровня глюкозы в крови. С заботой о людях с диабетом создан новый уникальный глюкометр OneTouch Verio Reflect®.
Это единственный прибор с функцией ПОМОЩНИКА, который предлагает персональные советы, мотивирует людей с диабетом придерживаться целей лечения и лучше управлять диабетом.
Функция ПОМОЩНИКА
В глюкометре OneTouch Verio Reflect® есть уникальная функция ПОМОЩНИКА Blood Sugar Mentor, благодаря которой он и становится настоящим наставником и другом для людей с диабетом.
Эта функция:
- помогает понять влияние еды, физической активности и препаратов на уровень глюкозы, показывает тенденции к повышению или понижению уровня глюкозы;
- предлагает персональные советы, как действовать при высоких и низких уровнях глюкозы, отображая простые и понятные короткие сообщения на экране;
- мотивируетпридерживаться целей лечения и лучше управлять диабетом, награждая виртуальными наградами (медалями разного уровня) за любой прогресс или особые достижения в самоконтроле. Показывает мотивирующие сообщения («Так держать!» «Поздравляем!» «Отлично!») за достижение даже небольших положительных результатов на пути к поставленной цели.
Нарушение водного обмена
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста. Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций. Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте. Однако наибольшее количество воды у здорового человека выводится из организма почками. В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности. Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека. Разновидности нарушения водного обмена В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды). Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
- Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
- Возможные причины нарушения водного обмена
- При каких заболеваниях развиваются нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации. Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости. В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон. Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности.
При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация).
В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет. К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей. Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения.
Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр.
По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Глюкоза (в крови) (Glucose)
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
Другими анализами, проводимыми для исключения или подтверждения данного заболевания, являются глюкозотолерантный тест ГТГС и гликированный гемоглобин. Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Гликированный гемоглобин – соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1-3 месяца, предшествующие исследованию. Тест используют для диагностики и контроля сахарного диабета.
В биохимическом анализе крови врача могут интересовать такие показатели функции почек, как мочевина, креатинин с подсчетом скорости клубочковой фильтрации (СКФ), а также электролиты: калий, натрий, хлор и др. Мочевина (в крови) (Urea)
Мочевина – конечный продукт расщепления белковых молекул, выводимый из организма почками. Определение уровня мочевины в сыворотке крови используют для оценки выделительной функции почек и контроля эффективности лечения пациентов с почечными заболеваниями.
В клиническом анализе крови при развитии дегидратации могут отмечаться признаки сгущения крови, помимо этого данный анализ может помочь заподозрить наличие в организме воспалительных процессов. Для исследования функции почек необходим общий анализ мочи, особенно оценка плотности мочи, ее кислотности, уровня белка, глюкозы и т.д. Определение концентрационной способности почек проводится с помощью анализа мочи по Зимницкому. Исследование почек зачастую включает в себя УЗИ органов мочевыделительной системы, позволяющее выявить структурные изменения почек, мочеточников, мочевого пузыря. Если врач подозревает кишечную инфекцию, установить возбудителя можно в ходе серологического исследования крови, бактериологического исследования кала или рвотных масс и т.д.
- Что делать при появлении симптомов нарушения водного обмена
- Любые симптомы нарушения водного обмена требуют пристального внимания и обращения к врачу.
- В случае задержки жидкости в организме в связи с развитием отеков мягких тканей, внутренних органов, накоплением жидкости в естественных полостях – до консультации врача, которая должна состояться как можно скорее, стоит ограничить потребление жидкости и соли.
При развитии острой кишечной инфекции, что случается достаточно часто, и избыточной потере воды с жидким стулом и рвотой необходимо применять выпаивание больного специальными водно-солевыми растворами с целью поддержания определенного количества жидкости в организме. Объемы возмещения жидкости определяются врачом в зависимости от выраженности симптоматики. Лечение нарушения водного обмена Нарушение водного баланса достаточно быстро приводит к расстройствам функций многих систем организма. В случае обезвоживания требуется восполнение жидкости, которое проводится под контролем лабораторных показателей. В случае избытка жидкости в организме возможна стимуляция работы почек при помощи лекарственных препаратов. При невозможности консервативного лечения прибегают к заместительной почечной терапии («искусственной почке»). После восстановления баланса и купирования жизнеугрожающих состояний назначается терапия заболевания, вызвавшего развитие водного дисбаланса.
Источники:
- Ющук Н.Д., Венгеров Ю.Я. Инфекционные болезни: Учебник. – М.: Медицина. 2003. – 544 с.
- Национальное руководство: Интенсивная терапия. Краткое издание под ред. акад. Б.Р. Гельфанда, проф. И.Б. Заболотских. — М. : ГЭОТАР-Медиа, 2019. — 928 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Подтверждена связь между употреблением белого риса и диабетом 2 типа
Коллаж: рис и глюкометр / allybally4b/Pixabay
Связь между употреблением очищенного белого риса и риском диабета 2 типа многократно подтверждалась различными исследованиями, но все они были ограничены локальными наблюдениями в отдельно взятых странах. По данным Международной федерации диабета, в настоящее время во всем мире 42,5 миллиона человек страдают диабетом, и ожидается, что к 2045 году это число увеличится до 62,9 миллионов.
Международная группа ученых из Китая, Бразилии, Индии, США, стран Южной Америки, Африки и Европы в течение десяти лет наблюдала за состоянием здоровья более 132 000 взрослых людей 21 страны, чтобы получить более широкое представление о влиянии доступного и популярного продукта на заболеваемость диабетом.
Результаты, опубликованные в сентябрьском выпуске журнала Американской диабетической ассоциации (ADA) показали, что в течение этого времени у 6129 участников, съедавших около 150 граммов белого риса в день, развился диабет 2 типа.
В среднем все участники исследования употребляют ежедневно не менее 128 граммов риса.
Рекордсменами оказались жители стран Южной Азии, которые съедают 630 граммов риса в день, в Юго-Восточной Азии — 239 граммов, в Китае — 200 граммов. Ученые также связывают высокое потребление риса с нехваткой в рационе пшеницы, клетчатки, красного мяса и молочных продуктов. В целом, это логично: в больших количествах рис едят от бедности, а не из-за гастрономических предпочтений.
В рамках исследования ученые также сравнили показатели в Индии и Китае — двух крупнейших стран мира, где рис – основной продукт питания, и при этом они являются лидерами по заболеваемости диабетом. Оказалось, что в отличие от Индии в Китае связь употребления риса с развитием диабета весьма незначительна.
Возможно, причина в том, что китайцы едят номи — клейкий сорт риса, который повсеместно культивируется в этой стране, считают ученые.
Исследование показало также, что способ очищения риса в Индии — с ручного на промышленный, — увеличил распространенность диабета в городских районах с 2% до 25% и с 1% до 14-16% в сельской местности.
Ученые отмечают, что замена белого риса на бурый (неочищенный) снижает гликемический ответ на 23% и на 57% — инсулиновый ответ у индийцев с лишним весом.
При этом массовый отказ от белого риса в пользу бурого маловероятен, поскольку он не так доступен, дольше готовится, его сложнее разжевать и он не так привлекательно смотрится на тарелке.
Поэтому авторы исследования рекомендуют жителям стран с высоким потреблением риса стараться разнообразить свой рацион с помощью других доступных продуктов, например, проса и бобовых.
Если вы — не житель Индии, Бангладеша или Пакистана и имеете возможность разнообразить свой рацион, вам стоит подумать о том, чтобы уменьшить количество белого риса в своем рационе в пользу бурого:
- 100 граммов неочищенного риса содержит меньше калорий и углеводов, чем белый, но при этом в нем в два раза больше клетчатки;
- Бурый рис содержит гораздо больше витаминов, минералов, антиоксидантов и аминокислот;
- Он также снижает риск сердечно-сосудистых заболеваний и помогает поддерживать здоровый вес.
Белый рис в рационе человека с сахарным диабетом
Когда у вас сахарный диабет и вы задумываетесь о правильном питании, существует много продуктов, которые вызывают вопросы. Белый рис – один из них.
Люди с диабетом могут употреблять в пищу белый рис, но его количество необходимо ограничить, так как он содержит много углеводов и может привести к повышению уровня глюкозы крови.
Если вы занимаетесь подсчетом углеводов, то знаете, что «одна порция» белого риса – треть чашки, содержащая 15 г углеводов – это совсем немного, если сравнивать с привычным количеством гарнира, употребляемым в реальной жизни.
Если вы никогда не отмеряли одну треть чашки риса, сделайте это, и вы собственными глазами увидите, как это мало.
Большинство людей в среднем употребляет по 1 – 2 чашки белого риса за раз, таким образом, количество углеводов за один прием пищи достигает 45 – 90 г и, как результат, мы видим скачок уровня глюкозы крови!
Есть и хорошие новости: существует много продуктов, способных заменить белый рис, который уже обработан и лишен питательных веществ и клетчатки. Многие из них приобретают все более широкое распространение в ресторанах и продуктовых магазинах.
Одним из таких «заменителей» является коричневый рис, который практически не подвергается обработке, благодаря чему сохраняет оболочку и зерновой зародыш – именно они содержат питательные вещества и, что немаловажно для уровня глюкозы, пищевые волокна (клетчатку).
Помимо коричневого риса белый рис можно заменить другими зерновыми и псевдозерновыми культурами, которые также содержат и питательные вещества, и пищевые волокна. К ним относятся:
- Киноа;
- Фарро (полба);
- Ячмень;
- Булгур.
Попробуйте использовать что-то из этого списка при приготовлении вторых блюд, запеканок или салатов. Указанные зерновые содержат больше белка и также могут использоваться как альтернатива мясу, если вы следуете вегетарианским принципам питания.
- Белый рис – 89;
- Коричневый рис – 50;
- Киноа – 53;
- Фарро – 30;
- Ячмень – 28;
- Булгур – 48.
Чем выше содержание клетчатки и ниже гликемический индекс употребляемого продукта, тем меньше риск резкого повышения уровня глюкозы после приема пищи.
Пищевые волокна (клетчатка) помогают замедлить пищеварение, способствуя, таким образом, более медленному всасыванию глюкозы в кровь.
Это важно для людей с сахарным диабетом и 1, и 2 типов, так как позволяет лучше контролировать уровень гликемии.
Сахарный диабет
Ежегодно 14 ноября во всем мире проходит «Всемирный день борьбы против диабета». Эта дата была выбрана не случайно.
Именно в этот день родился Фредерик Бантинг, который совместно с Чарльзом Бестом в 1921 году открыл возможность использования инсулина в лечении сахарного диабета. Впервые Всемирный День Диабета прошел в 1991 году.
Он был организован Международной диабетической федерацией и Всемирной организации здравоохранения. С тех пор число стран, в которых проходит эта акция, непрерывно растет.
Цель Всемирного дня борьбы с диабетом – рассказать обществу, каковы главные причины развития диабета, симптомы недуга и его возможные осложнения. А так же донести информацию, какими способами сегодня проводят лечение сахарного диабета.
Сахарный диабет — болезнь XXI века
XXI век характеризуется ростом болезней эндокринной системы. Сахарный диабет – одна из серьезных медико-социальных проблем современности.
Он относится к числу тех хронических заболеваний, которые оказывают серьезное влияние на все сферы человеческой жизни.
Причины сахарного диабета кроются в неправильном образе жизни современного человека, его нерациональном, богатом жирами и углеводами питании, сниженной двигательной активности, резком увеличении стрессовых ситуаций и злоупотребление медикаментами.
Диабет не делает различий: болеют люди всех возрастов, национальностей и уровней благосостояния.
Симптомы сахарного диабет ухудшают качество жизни, а само заболевание значительно сокращает ее продолжительность, увеличивая смертность в 2 – 3 раза.
По данным ВОЗ сахарный диабет входит в тройку заболеваний, наиболее часто приводящих к инвалидизации населения и смерти (атеросклероз, рак и сахарный диабет).
Сахарный диабет представляет собой мировую проблему, которая с годами только растет. Как показывает статистика, в мире этим заболеванием страдает 371 миллион человек, что составляет 7 процентов от всего населения Земли.
Причины диабета и его распространения кроются в кардинальном изменении образа жизни. По подсчетам статистиков, если ситуацию не менять, к 2025 году количество диабетиков возрастет в два раза.
Максимальный процент уровня заболеваемости выявлен среди жителей США, там лечение сахарного диабета необходимо 20 процентам всего населения страны. В России этот показатель равняется 6 процентам.
Несмотря на то, что в нашей стране уровень заболевания не настолько высок, как в США, ученые утверждают, что жители России вплотную приблизились к эпидемиологическому порогу. По количеству заболевших мы входим в первую пятерку стран мира.
При этом, по словам научных экспертов, симптомы сахарного диабета выявлены у большего числа людей и реальные цифры заболеваемости могут быть в два-три раза выше.
При этом более 6 миллионов людей, имеющих симптомы сахарного диабета, пока не обращались к врачу и не знают о наличии у них заболевания.
Сегодня официально на территории России насчитывается более 280 тысяч диабетиков, имеющих заболевание первого типа. Эти люди зависят от постоянного введения инсулина. Ежедневное лечение диабета требуется 16 тысячам детей и 8,5 тысячам подростков.
На лечение сахарного диабета из бюджета здравоохранения тратится около 30 процентов финансовых средств, однако из них почти 90 процентов расходуется на борьбу с осложнениями, а не самой болезнью.
Несмотря на высокий уровень заболеваемости, в нашей стране потребление инсулина самое маленькое и составляет 39 единиц на одного жителя России. Если сравнивать с другими странами, то на территории Польши, например, этот показатель находится на уровне 125, Германии – 200, Швеции – 257.
Причины развития диабета
Основные причины диабета связаны с нарушением углеводного обмена, произошедшего в организме. Это обусловлено одним из двух факторов: либо организм оказывается не в состоянии воспринимать инсулин, либо его количество не покрывает потребности человека.
Факторы риска сахарного диабета:
- Наследственность. Нередко причины диабета кроются в плохой наследственности. Часто болеют члены одной семьи. Однако стоит учитывать, что само заболевание не передается. По наследству переходит лишь предрасположенность к нему.
- Крупный плод. К развитию сахарного диабета склонны женщины, родившие ребенка весом 4,5 и более килограммов.
- Лишний вес. Предрасположенность к диабету больше у полных людей. Часто выраженное ожирение сопровождается диагнозом сахарный диабет.
- Атеросклероз. Употребление жирной пищи животного происхождения может привести к проблемам сердечно-сосудистой системы. А причины развития диабета не редко связаны с выраженным атеросклерозом.
- Неправильное питание. Предрасположенность к диабету часто имеют люди, которые переедают и перегружают поджелудочную железу. К развитию недуга может привести избыток в рационе мучных блюд, кондитерских изделий, сладостей, винограда и сладких плодов.
- Вирусные заболевания. Часто инфекционные заболевания могут диагностироваться как причины развития диабета. Особенно это касается краснухи, инфекционного паротита и энтеровирусных заболеваний.
- Иные факторы. Как причины диабета могут быть обозначены травмы живота, головного мозга, нервно-психические расстройства и стрессы.
Каковы последствия диабета?
К сожалению, сахарный диабет негативно сказывается на всех органах человека. Негативные симптомы сахарного диабета могут проявиться в следующем:
- нарушении функции сердечно-сосудистой системы;
- слепота по причине развития диабетической ретинопатии;
- развитии терминальной почечной недостаточности;
- развитии диабетической нейропатии со снижением чувствительности и формированием диабетической стопы, что часто становится причиной ампутации конечностей (Статистика показывает, что каждые пол минуты на планете из-за развития диабетической стопы происходит ампутация конечности. В 80% случаев это происходит по причине поздней постановки диагноза.).
Как избежать сахарного диабета?
Профилактика намного результативней, чем лечение сахарного диабета. Для того, чтобы избежать развития заболевания, необходимо соблюдать простые правила. Хорошие результаты дают:
- ведение здорового образа жизни и отказ от вредных привычек;
- организация правильного рациона питания;
- нормализация массы тела;
- повышение физической активности;
- повышение стрессоустойчивости.
Причины диабета: неправильное питание
Неправильное питание – одна из главных причин диабета. Грамотно организовав свой рацион, можно снизить вероятность возникновения недуга.
В первую очередь здоровое питание подразумевает исключение перееданий, соблюдение разовых и суточных норм потребления пищи. Суточная калорийность должна соответствовать возрасту, полу, профессии, образу жизни и времени года.
Кстати, лечение диабета всегда начинается с корректировки питания и назначении диеты.
Суточное потребление глюкозы и сахара для лиц всех профессий не должно превышать 50-100 грамм, причем идеально в 3-4 приема. В рацион необходимо включать пищевые волокна и вещества, замедляющие всасывание углеводов.
Они содержаться в овощах фруктах, ягодах, преимущественно сырых и отрубях.
Так же необходимо избегать превышения поступающих калорий над энергетическими затратами организма, так как этот дисбаланс постепенно формирует ожирение.
Стоит помнить, что после 40 лет каждые десять лет основной обмен веществ снижается примерно на 7,5%. Это требует корректировки питания, уменьшению калорийности порций и повышению физической активности. К сожалению, в жизни нередко происходит обратное: мы едим много, а двигаемся мало.
Если заболевание уже сформировалось, то необходимо строго соблюдать назначения врача. Если лечение диабета включает снижение веса, то необходимо принять необходимые для этого меры.
Для этого будет достаточно снизить калорийность суточного рациона и больше двигаться.
Согласно рекомендациям Всемирной организации здравоохранения, для сохранения здоровья человек должен заниматься активной физической работой не менее 1 часа в день.
Наиболее приемлемой физической нагрузкой для большинства людей является ходьба. Общедоступными являются занятия физкультурой, утренняя гимнастика, активный отдых.
Предпочтение следует отдавать тем видам спорта, которые обеспечивают физическую нагрузку адекватную индивидуальным особенностям человека — туризм, лыжи, коньки, плавание, бег. При лечении сахарного диабета нежелательна тяжелая атлетика, поднятие штанги и др.
, требующие больших кратковременных нагрузок, сопряженных с эмоциональными перегрузками. Детям любовь к занятиям спортом надо прививать с детства.
Одной из важных мер профилактики сахарного диабета является своевременная коррекция (при необходимости и лекарственная) психоэмоциональных реакций при сильных и хронических стрессах. Кстати, лечение диабета тоже может включать рекомендацию избегать психологических нагрузок. Положительно влияет на нервную систему здоровый психологический климат в семье и на работе.
Воздерживайтесь от употребления табака. Курение повышает риск развития сердечно-сосудистых заболеваний, а последние могу спровоцировать сахарный диабет.
Следует также своевременно лечить другие заболевания, которые способствуют развитию нарушений углеводного обмена. В первую очередь это заболевания органов пищеварения – панкреатиты, жировой гепатоз, хронические гастриты.
Необходимо контролировать артериальную гипертензию и уровень холестерина в крови.
Жить полноценно, заниматься любимым делом при сахарном диабете – это возможно при совместных усилиях врача и пациента. Грамотное лечение диабета и здоровый образ жизни, сведут к минимуму симптомы заболевания и его последствия.
Гипогликемия: причины, симптомы, лечение, профилактика
Под гипогликемией понимают снижение уровня глюкозы в крови до критических значений. Это опасное состояние, которое приводит к нарушению работы головного мозга внутренних органов, а на тяжелой стадии – к непоправимым последствиям или летальному исходу из-за гипогликемической комы. Симптомы этого состояния разнообразны и зависят от причины патологии и особенностей конкретного пациента. Своевременная диагностика и контроль концентрации сахара позволяют не допустить тяжелых осложнений и сохранить привычный уклад жизни.
Причины гипогликемии
Снижение уровня сахара в крови – это не заболевание, а состояние, возникающее при ряде нарушений углеводного обмена в организме. Глюкоза, как источник энергии, определяет работу внутренних органов и состояние человека в целом. К падению концентрации сахара особенно чувствителен головной мозг.
Он работает интенсивнее всех остальных органов, потребляет повышенное количество «топлива», не способен делать его запасы и поэтому полностью зависим от непрерывного поступления глюкозы с током крови.
В организме здорового человека излишки глюкозы из поступивших с пищей углеводов хранятся в печени в виде гликогена – молекулы, состоящей из множества связанных между собой молекул глюкозы, которая при необходимости расщепляется и всасывается в кровь. Так обеспечивается бесперебойная работа органов.
Таким образом, любые патологии печени могут привести к гипогликемии.
Кроме того, на обмен глюкозы существенно влияют гормоны:
- поджелудочной железы: инсулин (отвечает за накопление глюкозы в виде гликогена и снижение ее уровня в крови) и глюкагон (стимулирует распад гликогена, что вызывает повышение уровня сахара);
- надпочечников: адреналин, кортизол, гормон роста (повышают сахар);
- щитовидной железы: тироксин и трийодтиронин (повышают сахар).
Чаще всего гипогликемия наблюдается при сахарном диабете. С одной стороны, пациент принимает сахароснижающие препараты. С другой стороны, глюкоза из печени поступает в кровь медленно. Это приводит к тому, что в какой-то момент концентрация сахара может упасть до критически низких значений. Также это состояние возникает в результате заболеваний желудочно-кишечного тракта с нарушением всасывания глюкозы, почечной недостаточности (усиленное выведение сахара с мочой), онкологических заболеваний поджелудочной железы и некоторых врожденных патологий. Гипогликемия, возникающая вследствие болезней, называется патологической. В отличие от нее, физиологическая гипогликемия развивается у здоровых людей при голодании, обезвоживании, эмоциональных стрессах или чрезмерной физической нагрузке, приеме некоторых препаратов и алкоголя. У женщин гипогликемия иногда отмечается при беременности в связи с тем, что часть глюкозы матери тратится на развитие плода. Гипогликемия у детей развивается в первые часы или дни после рождения и бывает временной и постоянной. Факторы риска включают недоношенность, наличие диабета у матери, асфиксию при рождении, врожденные аномалии поджелудочной железы.
Симптомы и типы гипогликемии
Гипогликемия характеризуется различными признаками, характер и тяжесть которых зависят от конкретного пациента и причины, вызвавшей патологию.
К основным признакам этого состояния относятся навязчивое чувство голода, повышенная потливость, тошнота и рвота, слабость, дрожь в конечностях, учащенное сердцебиение, снижение концентрации, сонливость, зрительные расстройства (затуманенность зрения, двоение и «мошки» в глазах), паника и беспокойство, бледность лица. По степени тяжести различают три типа гипогликемии:
- Легкая (человек в состоянии самостоятельно оказать себе помощь за счет употребления сладких напитков и сахаросодержащих продуктов).
- Средней тяжести (человек остается в сознании, но нуждается в помощи сторонних лиц для нормализации уровня сахара в крови).
- Тяжелая (наступает гипогликемическая кома, человек находится без сознания и нуждается в срочной госпитализации).
Диагностика гипогликемии
Признаки этого состояния достаточно характерны, и первичный диагноз с высокой вероятностью ставится после беседы с пациентом и его осмотра. Сложность представляет только выяснение истинной причины, вызвавшей эту патологию.
Поэтому для диагностики применяют широкий спектр лабораторных и инструментальных методов обследования.
В первую очередь при подозрении на гипогликемию проводят анализ крови на уровень сахара, который при этом состоянии опускается ниже 3,5 ммоль/л.
Этот тест может давать необъективные результаты, поскольку на концентрацию сахара влияют многие факторы, а также время суток.
Важное диагностическое значение имеет определение показателя гликозилированного гемоглобина (HBA1c).
Это устойчивое соединение гемоглобина А с глюкозой в эритроцитах крови: чем больше в крови глюкозы, тем выше уровень HBA1c.
На протяжении жизни эритроцита (120 дней) это соединение продолжает циркулировать в крови, и определение концентрации HBA1c позволяет выявить истинную концентрацию глюкозы в течение последних двух-трех месяцев.
С целью установить причину гипогликемии проводят анализ крови на гормоны (в частности, щитовидной железы и надпочечников), присутствие избытков алкоголя и медикаментов, анализ мочи, биопсию печени и поджелудочной железы для подтверждения недостаточной выработки ферментов, УЗИ, МРТ и КТ внутренних органов.
Лечение гипогликемии
Прежде всего, при появлении признаков этого состояния необходимо обеспечить организм глюкозой. Пациентам в сознании следует дать быстро усваиваемые углеводы: сладкие напитки (фруктовый сок, компот, чай, подслащенную воду) и сладости (конфеты, мармелад, мед, сахар в чистом виде).
При состоянии средней тяжести вводят раствор глюкозы/декстрозы внутривенно и/или подкожно, глюкагон подкожно или внутримышечно. При гипогликемической коме применяют капельницы с физраствором, инсулином и электролитами.
В первую очередь медицинская помощь при гипогликемии направлена на лечение основного заболевания, вызвавшего патологию.
Профилактика гипогликемии
Простые и действенные рекомендации позволяют пациенту контролировать свое состояние и жить полноценной жизнью:
- строго соблюдать режим питания (здоровая диета без длительных перерывов между приемами пищи), а также режим сна, физических нагрузок, приема прописанных сахароснижающих и других препаратов;
- постоянно контролировать уровень сахара (измерение с помощью глюкометра в домашних условиях, повторные анализы на гликозилированный гемоглобин каждые 3 месяца);
- научиться четко выявлять у себя признаки снижения уровня глюкозы, всегда носить с собой сладкие батончики и оповестить близких людей о мерах оказания первой помощи в случае приступа.