Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Абсцесс: причины появления, симптомы, диагностика и способы лечения.
- Определение
- Причины появления абсцессов
- Инфекционные агенты (бактерии, грибы) могут проникать в организм экзогенно через поврежденный эпителий кожи или слизистые оболочки (входные ворота) или эндогенно (из очага инфекции в самом организме).
Абсцесс — это ограниченное скопление гноя, окруженное оболочкой (пиогенной капсулой). Абсцессы могут быть асептическими и септическими. Асептические абсцессы развиваются после подкожного введения некоторых раздражающих химических веществ (скипидара, керосина, хлоралгидрата, хлористого кальция), которые вызывают некроз тканей. При этом некротизированные ткани растворяются лейкоцитами с образованием гноя, не содержащего микробов. Септические абсцессы чаще всего формируются в результате внедрения в ткани микроорганизмов (стафилококков, стрептококков, кишечной палочки, синегнойной палочки и т.д.), вызывающих гнойное воспаление. Открытые повреждения кожи, инородные тела, медицинские манипуляции (инъекции, блокады, пункции), гематомы, серомы, а также гнойно-воспалительные процессы в организме (сепсис, гнойный лимфаденит, гнойный лимфангит, гнойный тромбофлебит, фурункул, карбункул и др.) могут приводить к развитию абсцесса. На месте внедрения инфекции и воспаления ткани отмирают, и формируется гнойная полость, вокруг которой на границе со здоровой тканью начинает образовываться пиогенная капсула. Эта капсула служит своеобразным биологическим барьером, препятствующим распространению инфекции по организму. Чем дольше существует абсцесс, тем толще становится пиогенная капсула. По распространенности самым частым считается абсцесс кожи, подкожной жировой клетчатки и мышечной ткани, хотя возникнуть он может в любом органе и ткани. При прогрессировании гнойного процесса повышается риск разрыва пиогенной капсулы, в результате чего инфекционный процесс распространяется за ее пределы.
Классификация абсцессов
По причине возникновения:
- асептичесикие;
- септические.
По виду возбудителя: а) стафилококковые; б) стрептококковые; в) пневмококковые; г) колибациллярные; д) гонококковые; е) анаэробные неспорообразующие; ж) клостридиальные анаэробные; з) смешанные; и) грибковые и др.
По происхождению и путям проникновения инфекции:
- метастатические (гематогенные) абсцессы, возникающие из отдаленных гнойных очагов;
- контактные абсцессы, происходящие из близлежащих очагов воспаления;
- травматические абсцессы, являющиеся следствием открытых и проникающих повреждений;
- криптогенные абсцессы, происхождение которых и пути проникновения инфекции установить не представляется возможным.
По локализации:
- поверхностные (поражение кожи и подкожной клетчатки);
- глубокие (в органах и тканях): а) абсцессы мозга; б) абсцессы паратонзиллярный, заглоточный, окологлоточный; в) абсцессы легких; г) абсцессы органов брюшной полости; д) абсцессы органов таза;ж) абсцессы костей и суставов.
По клиническому течению:
- острые абсцессы;
- хронические абсцессы.
В начальной стадии формирования поверхностного абсцесса определяется отграниченная болезненная припухлость, горячая на ощупь. Через 3-4 дня в центре появляется размягчение, кожа в центре инфильтрата становится более тонкой и темной, а границы абсцесса — более четкими. На 4-7 сутки абсцесс вскрывается и из него выходит гнойное содержимое. При этом болезненность воспаленного участка уменьшается. После заживления абсцесса на его месте остается атрофический (втянутый) рубец. Глубокие абсцессы могут формироваться на фоне пневмонии. Чаще всего абсцесс бывает одиночным и локализуется в одном сегменте легкого, реже наблюдаются большие абсцессы, которые захватывают сразу несколько сегментов. В начале заболевания больных беспокоит кашель, боль в грудной клетке, общая слабость, озноб, отсутствие аппетита, жажда. Температура может достигать высоких значений. После прорыва абсцесса в просвет бронха пациенты отмечают отхождение мокроты «полным ртом», симптомы интоксикации уменьшаются. При раннем прорыве и хорошем полном опорожнении гнойная полость может быстро уменьшиться и зажить рубцом. При плохом или недостаточном опорожнении воспаление не затихает, и возникают повторяющиеся обострения.
- Абсцесс в печени
- Внутримозговой абсцесс
- Диагностика абсцессов
Абсцесс головного мозга может сформироваться в результате проникновения инфекции из среднего или внутреннего уха, придаточных пазух носа, из гнойных очагов мягких тканей головы. Абсцессы могут быть одиночными или множественными. Заболевание начинается с интоксикации, симптомов повышения внутричерепного давления (головной боли, тошноты и рвоты, сонливости, недомогания, нарушения памяти, расстройства внимания, нарушения зрения). Затем присоединяются общемозговые (головокружение, психомоторное возбуждение, галлюцинации) и очаговые симптомы (неврологические симптомы, свойственные местному поражению определенных структур центральной или периферической нервной системы). Абсцессы брюшной полости встречаются в 30-35% у больных гнойным перитонитом. Обычно они располагаются в отлогих областях живота: подпеченочном, поддиафрагмальном пространстве, в подвздошных ямках и т.п. Клинике формирования абсцесса соответствует ухудшение состояния после небольшого светлого промежутка на фоне воспалительного заболевания брюшной полости (аппендицита, холецистита), наблюдается усиление интоксикации и боль в животе. Внутрикостный абсцесс Броди – это отграниченный некроз губчатого вещества кости с преследующим расплавлением и образованием полости. Локализуется обычно в проксимальном отделе большеберцовой кости. Заболевание начинается с чувствительности к надавливанию. Нередко очаги ничем не проявляются, и боль носит эпизодический характер. Повышение температуры, озноб и другие симптомы интоксикации, как правило, отсутствуют, процесс может длиться годами. Диагностика поверхностного абсцесса не представляет трудностей. Диагноз устанавливается по совокупности жалоб и осмотра. Диагностика глубоких абсцессов может быть основана на результатах дополнительных лабораторных и инструментальных методов исследования.
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов) покажет присутствие в организме воспалительного процесса.
Общий белок (в крови) (Protein total)
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Альбумин (в крови) (Albumin)
Альбумин – преобладающий белок плазмы, анализ которого применяют в скрининговых биохимических исследованиях, в частности, в целях диагностики болезней почек, печени, оценки адекватности питания и пр.
Креатинин (в крови) (Creatinine)
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Мочевина (в крови) (Urea)
Мочевина – конечный продукт расщепления белковых молекул, выводимый из организма почками. Определение уровня мочевины в сыворотке крови используют для оценки выделительной функции почек и контроля эффективности лечения пациентов с почечными заболеваниями.
Глюкоза (в крови) (Glucose)
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
Рентгенография, ультразвуковое исследование, компьютерная томография и магнитно-резонансное исследование используются для обнаружения глубоких абсцессов:
- УЗИ органов малого таза (матки, придатков);
МРТ мягких тканей шеи
МРТ мягких тканей шеи необходимо для своевременной диагностики патологических изменений в области мягких тканей шеи, в том числе воспалительного и онкологического характера.
К каким врачам обращаться
Лечением абсцессов занимается врач-хирург.
Лечение абсцессов
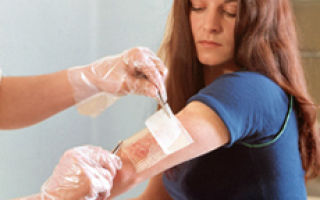
Поверхностно расположенные абсцессы лечат в амбулаторных условиях под наблюдением врача. В стадии инфильтрата проводят местную и общую консервативную терапию. При сформировавшихся абсцессах показано хирургическое лечение: вскрытие и дренирование области гнойного скопления.
Глубокие абсцессы требуют хирургического лечения в условиях стационара.
Лекарственная терапия (антибактериальные средства, жаропонижающие, обезболивающие, витаминные комплексы, иммуномодуляторы и др.) назначается по показаниям. В некоторых случаях требуется пункция абсцесса под ультразвуковым или компьютерным контролем или тотальное удаление абсцесса вместе с капсулой.
Осложнения
- Флегмона — острое гнойное воспаление мягких тканей и/или внутренних органов (средостенья, брюшной полости, забрюшинного пространства, малого таза и т.д.), не имеющее четких границ и склонное к распространению на окружающие ткани.
- Остеомиелит — гнойное воспаление костного мозга и кортикального слоя кости с последующим вовлечением в процесс надкостницы и окружающих мягких тканей.
- Внутреннее кровотечение.
- Перитонит — воспаление париетального и висцерального листков брюшины.
- Медиастенит — воспаление средостения.
- Сепсис — системная воспалительная реакция в ответ на генерализацию местного инфекционного процесса.
- Гнойный менингит — воспаление оболочек головного мозга и спинного мозга.
Профилактика абсцессов Основой профилактики абсцессов является своевременная и тщательная первичная обработка ран, санация очагов инфекции, тщательное соблюдение антисептических и асептических мер при хирургических манипуляциях. По мнению врачей, снизить риск формирования абсцессов можно за счет укрепления иммунитета.
Источники:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Абсцесс мягких тканей — симптомы и лечение
СВАО ВАО ЮВАО ЮАО ЮЗАО ЗАО ЦАО СЗАО САО 01 02 03 05 06 07 08 09 1 0 1 1 1 2 14 18 15 16 17 Бабушкинская Проспект Мира Первомайская Бауманская Павелецкая Теплый Стан Шипиловская Пражская Академическая Университет Баррикадная Речной Вокзал Октябрьское Братиславская Таганская Академика Янгеля Октябрьское поле
Вам кэшбэк 10% при покупке подарочного сертификата Подробнее Все акции
Лечение абсцесса в домашних условиях опасно: возможны серьёзные осложнения. Абсцесс следует лечить хирургическим методом, а вскрытие абсцесса должен проводить опытный врач.
Лечение абсцессов мягких тканей в Москве проводят врач-хирурги Сети поликлиник «Семейный доктор».
Абсцессом называется ограниченное скопление гноя в различных тканях и органах.
Как правило, вызывается бактериальной инфекцией.
Бактерии, попадая в организм, вызывают гибель и разложение клеток в месте проникновения. На борьбу с ними стягиваются лейкоциты, которые, уничтожая бактерии, умирают сами. Мёртвые лейкоциты образуют гной, который накапливается в месте поражения. Препятствуя дальнейшему распространению воспаления, организм ограничивает пораженное место особой тканью.
Наличие внутренних стенок пораженной области как раз и является характерным признаком абсцесса, отличающим его от других разновидностей воспалений. Эта обособленность абсцесса от организма снижает эффективность лечения антибиотиками: лекарство просто не попадает в место воспаления.
Причины абсцесса
Чаще всего абсцесс возникает в результате занесения инфекции из внешней среды. Бактерии могут попасть в результате микротравмы, нарушившей целостность кожного покрова. Такие травмы, например, могут быть нанесены при бритье, стрижке волос, маникюре, педикюре и т.п. Попавшая в ранку грязь или инородное тело (заноза) повышают вероятность формирования абсцесса.
Инъекции, сделанные с нарушением санитарных правил (нестерильными иглами и шприцами), могут вызвать постинъекционный абсцесс.
Абсцесс может развиться из фурункула, вследствие нагноения гематомы (или кисты). Развитию абсцесса может способствовать снижение иммунитета, а также, если в зоне проникновения инфекции нарушено кровообращение (как это бывает при сахарном диабете).
Возникновение абсцесса может быть связано не с инфекцией, а с разрушением тканей химическими веществами, например, при инъекциях концентрированных лекарственных препаратов (подобные последствия могут иметь неудачно сделанные прививки).
Симптомы абсцесса
Абсцессы могут развиваться не только на коже или в мышечной ткани, но и в любых органах.
Припухлость
Поверхностные абсцессы выглядят как болезненная припухлость, как правило, округлая. На ощупь можно определить, что внутри находится жидкость.
Покраснение кожи
При поверхностных абсцессах.
Местное повышение температуры
В месте воспаления чувствуется жар.
Пульсация
Может ощущаться пульсация.
Боль в области абсцесса
Может ощущаться острая боль.
Методы лечения абсцесса
Абсцесс, обставленный без лечения, может самопроизвольно прорваться наружу или во внутренние закрытые полости. В последнем случае возможны серьёзные осложнения. Осложнения могут быть и при раскрытии абсцесса наружу: если гной выйдет не полностью, воспалительный процесс может стать хроническим, а на месте прорыва образоваться свищ.
Чтобы избежать осложнений, при возникновении абсцесса следует обратиться к врачу.
Хирургическое лечение
Абсцесс лечится хирургическим методом. Его необходимо вскрыть и дренировать. В «Семейном докторе» вскрытие абсцесса проводят опытные и высококвалифицированные врачи-хирурги.
Последующая терапия
Медикаментозная терапия проводится после удаления абсцесса. Назначаются антибактериальные, противовоспалительные и ранозаживляющие препараты. Хирурги «Семейного доктора» произведут первичную обработку раны, назначат необходимые препараты, а также дадут консультацию по уходу за раной.
Все заболевания
Сайт использует cookies. Правила использования.
Что такое абсцесс? Зачем вскрывать? Можно вылечить абсцесс дома?
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер.
Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки.
Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах.
Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
Можно ли справиться с абсцессом самостоятельно?
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой.
Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Можно ли вылечить абсцесс без вскрытия?
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны.
Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия.
Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Как вскрывают абсцесс?
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила.
Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу.
Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Как быстро произойдет заживление?
Дальнейший сценарий развития событий после вскрытия гнойника обычно выглядит так:
- Как правило, сразу после того, как гной выпущен, стихает боль и улучшается общее состояние.
- Через 2 дня жидкие выделения из раны практически полностью прекращаются.
- В течение 7–10 дней придется периодически показываться врачу и делать перевязки.
- Через 10–14 дней рана полностью заживает. Иногда и быстрее — это зависит от размера абсцесса.
Вскрытие абсцесса — это практически не больно и совсем не страшно. Куда страшнее осложнения, которые могут возникнуть, если не провести лечение вовремя. Запишитесь на прием к врачу-хирургу Международной клиники Медика24 по телефону: +7 (495) 230-00-01
Абсцесс: симптомы, причины, диагностика, лечение и профилактика
Абсцесс представляет собой скопление гнойного содержимого в различных тканях. Гнойное воспаление, как правило, вызвано бактериальной инфекцией. При этом в процессе расплавления тканей образуется полость.
Возникновение абсцесса обусловлено попаданием в ткани бактерий извне – через ссадины и повреждения или из других зараженных тканей и органов.
Это заболевание отличается от других схожих заболеваний образованием капсулы, препятствующей распространению воспаления.
По месту расположения гноя выделяют поверхностные скопления в подкожно-жировой области и глубокие внутри органов и глубоких тканей. В зависимости от способа проникновения патогенных микроорганизмов бывают экзогенные скопления (из внешней среды) и эндогенные (миграция внутри организма одного человека).
Симптомы и признаки
Вне зависимости от расположения гнойного скопления симптомы абсцесса едины:
- интоксикация – повышенная температура, озноб, слабость, недомогание, тошнота, рвота, плохой аппетит, боли в мышцах и суставах, головные боли;
- поверхностное расположение – покраснение и отек кожного покрова непосредственно над местом скопления, боли при пальпации или во время движения;
- нарушение функционирования поврежденного органа или соответствующих тканей.
Хронический абсцесс не имеет симптомов острого воспалительного процесса. Глубоко расположенные скопления имеют только общие признаки интоксикации и выявляются инструментальной диагностикой. Наиболее часто встречающиеся расположения абсцесса:
- внутри костей – основным признаком является боль от физических нагрузок или при смене погоды;
- абсцесс легкого проявляется одышкой и слабым дыханием. Абсцесс легкого часто путают с пневмонией;
- в брюшной полости и печени сопровождается признаками любого заболевания данного органа;
- в головном мозге вызывает судороги и нарушение координации;
- абсцесс железы предстательной вызывает боль при мочеиспусканиях;
- абсцесс горла вызывает кашлевые спазмы и боль;
- абсцесс бартолиновой железы и другие.
Холодный протекает без признаков интоксикации и появляется при иммунодефицитах. Натечный исключает наличие воспалительного процесса в тканях. Острый абсцесс имеет более ярко выраженную симптоматику в сравнении с иными формами.
У вас появились симптомы абсцесса? Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Причины возникновения и развития
Основная причина абсцесса – это попавшая в ткани из окружающего мира бактериальная инфекция. Бактерии проникают в организм по причине микротравм, нарушающих целостность кожи.
К таким травмам можно отнести порезы и мелкие ссадины/царапины/повреждения, полученные в процессе бритья или стрижки волос, маникюре или педикюре и прочие.
В то же время в случае попадания грязи или мелких частиц в виде занозы увеличивают вероятность образования гнойного скопления.
Возникновение скопления гноя может происходить по прочим причинам абсцесса:
- миграция инфекции от первичного очага заражения;
- нагноившиеся гематомы и кисты;
- хирургические манипуляции – нарушение санитарных правил в виде нестерильных приборов;
- нарушения при введении лекарственных средств и препаратов, например, нарушение концентрации при прививках.
Дальнейшее развитие абсцесс получает под воздействием сниженного иммунитета или нарушения кровообращения в области абсцесса.
Формы заболевания и пути заражения
Абсцесс может быть самостоятельной болезнью, но в подавляющем большинстве случаев выступает в форме осложнения какого-либо основного заболевания, например, гнойная ангина вызывает паратонзиллярный абсцесс.
Патогенные микроорганизмы имеют массу способов проникнуть внутрь – через повреждения кожных покров в результате травм и порезов, из других органов и тканей, зараженных ранее, через нестерильную аппаратуру при хирургических процедурах и другие.
Формы заболевания классифицируются по локализации гнойного накопления:
- заглоточный абсцесс;
- окологлоточный;
- паратонзиллярный абсцесс;
- поддиафрагмальный;
- мягких тканей;
- пародонтальный;
- аппендикулярный и другие.
Осложнения
В случае отсутствия своевременного и адекватного лечения осложнения абсцессов очень опасны для жизни и здоровья больного:
- флегмона;
- неврит;
- остеомелит;
- внутреннее кровотечение стенок сосудов;
- перитонит,
- сепсис как результат гнойного абсцесса аппендикулярной области;
- гнойный менингит и другие.
Обращение в клинику
Гнойное скопление чревато опасными последствиями, поэтому при появлении малейших признаков наличия скопления гноя в тканях или органах необходимо срочно обращаться к врачу. Идеальным выходом станет вызвать карету скорой помощи.
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) вам окажут необходимую помощь в лечении. Кроме того, АО «Медицина» (клиника академика Ройтберга) имеет возможность размещения пациентов в круглосуточном стационаре и обладает функцией вызова врача на дом в круглосуточном режиме.
Диагностика
Гнойные скопления, располагающиеся у поверхности кожных покровов, легко диагностируются при внешнем осмотре по характерным признакам. Абсцесс горла выявляется при осмотре отоларингологом.
Диагностика абсцесса, расположенного глубоко внутри, требует проведения специальных лабораторных и инструментальных исследований:
- биохимический анализ крови покажет воспалительный процесс в организме повышенным содержанием лейкоцитов и СОЭ, а также сдвигами белковых фракций;
- рентгенография используется для обнаружения поддиафрагмальных, внутрикостных и легочных скоплений;
- УЗИ направлено на выявление скоплений в брюшной полости и печени;
- компьютерная томография, как вспомогательный метод, обнаруживает гнойные накопления в головном мозге, легких и печени, поддиафрагмальной области и внутри костей и суставов;
- энцефалография различных форм (эхо-, электро-, пневмо-) направлена на исследование головного мозга;
- лапароскопия и ангигепатография применяются как вспомогательный метод для исследования печени;
- пункция абсцесса и посев ее содержимого производится для определения конкретного типа возбудителя и его чувствительности к определенным антибактериальным препаратам.
Чаще всего гнойные скопления бывают вызваны стрептококками, стафилококками в сочетании с разного рода палочками, но сейчас получают распространение и прочие аэробные и анаэробные бактерии.
Лечение
Залог успеха лечения абсцесса заключается в его своевременном обнаружении. Именно поэтому так важно при наличии любых симптомов незамедлительно обращаться к врачу.
Принципы лечения:
- только поверхностно расположенные гнойные накопления можно лечить в домашних условиях под наблюдением врача. Все остальные случаи требуют госпитализации в стационар;
- вскрытие и дренирование области гнойного скопления проводится врачом хирургом, оно необходимо для удаления абсцесса;
- лекарственная терапия основывается на приеме следующих препаратов: антибактериальные средства, жаропонижающие, обезболивающие, препараты на снижение интоксикации, витаминные комплексы, иммуномодуляторы и прочие;
- сбалансированное питание, щадящий постельный или полупостельный режим, а также покой;
- лечебная физкультура, физиотерапия и санаторно-курортное лечение возможны в качестве мер реабилитации на этапе выздоровления.
В качестве вспомогательных средств при лечении подкожно-жирового нагноения применяются специальные мази.
Гнойные скопления в легких первоначально лечатся антибиотиками широкого спектра воздействия, а после получения результатов исследований посева питательной среды проводится коррекция принимаемых медикаментов.
В тяжелых случаях возможно проведение бронхоальвеолярного лаважа. В случае отсутствия положительного эффекта классической терапии вынуждено проводится операция абсцесса для удаления пораженной части органа.
Лечение гнойных накоплений в головном мозге проводится хирургическими методами. Противопоказания для удаления скоплений, а именно расположение в глубинных отделах мозга, вынуждает проводить промывание гнойного содержания путем пункции. Лечение гнойных скоплений в домашних условиях средствами народной медицины недопустимо.
Профилактика
Профилактика абсцесса основана на следующих рекомендациях:
- своевременность первичной обработки ран и травм;
- санация очагов инфекции;
- укрепление иммунитета;
- тщательное соблюдение антисептических и асептических мер при хирургических манипуляциях, повреждающих кожные покровы.
Как записаться
В АО «Медицина» (клиника академика Ройтберга) ведут прием опытные специалисты. Записаться вы можете на сайте, по телефону +7 (495) 775-73-60. Наша клиника расположена по адресу: 2-й Тверской-Ямской переулок д.10, станция метро Маяковская.
Лечение абсцесса
Успешность лечения абсцесса во многом зависит от времени обращения. При своевременной врачебной помощи можно рассчитывать на быстрое выздоровление, в противном случае болезнь может повлечь развитие сепсиса.
Самостоятельное применение антибиотиков до хирургического вмешательства неэффективно, поскольку поступление действующих веществ к очагу воспаления затруднено из-за скопления гноя в тканях. При абсцессе не допускается самолечение – это грозит разлитым воспалением и дальнейшим распространением инфекции.
Подготовка к операции
Диагностирование гнойного абсцесса осуществляется путем визуального осмотра, в результате которого хирург определяется с лечебной тактикой. Назначаются анализы крови, выбирается анестетик. Наличие флюктуации требует срочного вскрытия инфицированного участка с обеспечением адекватного оттока экссудата.
Ход процедуры
Глубокое расположение абсцесса позволяет применять закрытый способ лечения, при котором сроки выздоровления значительно сокращаются. Лечебные мероприятия осуществляются поэтапно:
- обработка кожного покрова антисептиком;
- проведение местной анестезии;
- выполнение небольшого разреза (до 25 мм), который требуется расширить шприцом Гартмана для разрыва перемычек в полости;
- очищение полости и стенок воспаленной области, аспирация гнойных масс;
- установка дренажа для оттока жидкости с параллельной антисептической обработкой.
Оперативное вмешательство проводится в амбулаторных условиях и занимает не более получаса. Период восстановления и полного заживления занимает несколько недель.
Медикаментозная терапия
После определения тяжести воспаления обычно прописывается курс антибиотиков и препаратов для купирования воспаления и стимуляции работы иммунной системы. Чтобы терапия оказалась эффективной, необходимо провести анализы на исследование патогенной микрофлоры и ее восприимчивости к антибиотикам. Лечение выполняется по трем схемам:
- местное применение;
- оральный прием;
- введение препарата в воспаленный участок.
При отсутствии аллергии назначаются антибиотики пенициллинового ряда. В остальных случаях показаны макролиды (эритромицин и кларитромицин). Лечебный курс в обоих случаях длится 10 дней. Для наружного применения используются мази (например, Левомеколь).
Восстановление
В период восстановления необходимо строго следовать врачебным предписаниям: регулярно делать перевязку и соблюдать правила личной гигиены. Спустя пару дней после операции необходимо явиться на прием к хирургу в назначенное время для удаления дренажа.
Вовремя начатое лечение абсцесса минимизирует риски осложнений. Профилактика абсцедирования заключается в своевременной и правильной обработке ран, грамотной постановке инъекций, укреплении иммунитета и немедленном обращении к хирургу при первых признаках нагноения мягких тканей.
Гнойные процессы кожи и подкожной клетчатки (фурункул, абсцесс, гидраденит, гнойные раны). Вскрытие и дренирование патологического процесса
Гнойно-воспалительные инфекции кожного покрова и подкожной клетчатки представляют собой поражение определенного слоя кожи, подкожной клетчатки с привлечением близлежащих тканей (мышечные и слизистые слои, фасции и паренхиматозные ткани)
Гнойно-воспалительные инфекции кожного покрова и подкожной клетчатки представляют собой поражение определенного слоя кожи, подкожной клетчатки с привлечением близлежащих тканей (мышечные и слизистые слои, фасции и паренхиматозные ткани).
Глубина поражения зависит от количества возбудителей, масштаба пораженного участка и уровня иммунной системы. Частой причиной вызывающей пиодерматозы и гнойные раны это стафилококковая и стрептококковая инфекция.
Синегнойная палочка, вульгарный протей, микоплазмы, кишечная палочка и прочее вовлекаются в гнойный процесс реже.
Какие заболевания бывают
К стафилококковой и стрептококковой инфекциям относятся:
- фурункулы,
- карбункулы,
- гидрадениты,
- абсцессы,
- гнойные раны с повреждением целостности кожного покрова.
Пути заряжения самые обычные – собственная кожа, кожные складки, подногтевая область, слизистая носоглотки, а также контакт с инфицированным человеком. Сниженный иммунитет является предрасполагающим фактором присоединения и развития гнойных инфекций.
Фурункулы
Фурункул — это воспалительный процесс волосяного мешочка кожного волоска. Золотистый стафилококк является причиной развития заболевания.
Клинически фурункул выглядит следующим образом: появление пустулы в виде напряжения и болезненности кожи в области волоска, с покраснением пораженного участка. Зона поражения имеет четкое округлое очертание со временем принимает темно-багровый цвет с гнойным зернышком посередине.
Размеры фурункулов достигают от 0,5 см до 1,5 см. Излюбленная локализация: шея, лицо и спина. Но может развиваться на любом участке тела.
Карбункулы
Карбункул — это тот же фурункул, привлекший в процесс несколько волосяных мешочков и сальные железы. Он имеет много головок с гнойным содержимым. Причиной развития являются: стафилококки и стрептококки.
По размерам кожного поражения карбункул больше (до 2,5 см) и клинически развивается ярче. Многоглавый карбункул при развитии вызывает повышение температуры и общее недомогание.
Излюбленная локализация карбункула — кожный покров спины, плеч и шеи.
Карбункулы часто дают осложнения в виде лимфаденита, тромбофлебита, менингита и развитие сепсиса.
Гидраденит
Гидраденит (иначе называется «сучьем выменем») — воспаление гнойного характера подмышечных потовых желез, а также апокриновых желез промежностной области. Пути передачи инфекции — через лимфатические сосуды или поврежденный участок кожи.
Клиническая картина начинается с развития плотного узелка с привлечением болезненного симптома, на месте воспаления не образовывается пустула и нет некротических масс. При миомаляции пораженного участка гной выходит наружу в виде свища. Если в процесс вовлекаются несколько желез, происходит их слияние.
Усиливается интоксикация с повышением температуры, недомогания и т.д.
Абсцессы
Абсцесс — инфекционно-воспалительный процесс, вовлекший кожные слои и подкожную клетчатку, с образованием гнойного «мешочка».
Причины возникновения абсцессов самые разные: поверхностные и глубокие травмы, гематомы с привлечением вторичной инфекции, постъинъекционные осложнения, фурункулез, карбункулы и прочее.
Сопровождается болезненностью в области развития, а такде повышенной температурой и лихорадкой.
Гнойные раны
Гнойная рана — повреждение целостности кожного покрова (глубокого или поверхностного характера) с присоединением стафилококковой и стрептококковой инфекцией. Раны такого рода не имеют определенной локализации из-за спонтанности возникновения травм различной этиологии (механические, химические или соматического происхождения).
Симптомы и причины, на что обратить внимание
Фурункулез и карбункулез серьезные патологические явления. Симптоматика заключается в общем недомогании и повышении температуры. По истечению времени общее состояние пациента может ухудшиться. Воспаление принимает широкий масштаб.
Некротический процесс может вовлекать близлежащие ткани, проникая глубже в подкожной клетчатке и мышцах, гной может растекаться по фасциям. Это чревато гнойному менингиту, перитониту и сепсису.
При появлении пустул с гнойным содержимым необходимо хирургическое вмешательство.
Гидраденит, абсцесс и гнойные раны не требуют отлагательств, а немедленного хирургического лечения. Данные инфекционные заболевания быстро дают осложнения особенно у пациентов с пониженным иммунитетом (больные сахарным диабетом, лимогранулематозом, туберкулезом, анемией и т.д.).
Методики лечения. Современные методы (вскрытие и дренирование патологического процесса)
С помощью скальпеля
Фурункулы, карбункулы, гидраденит, абсцесс после предварительной обработки антисептиками вскрываются при помощи скальпеля с последующим удалением некротических масс и обработкой ран дезинфицирующими растворами. После очищения, рана подвергается дренированию.
СО2 лазер
Этот метод основан на углекислом газе и имеет широкое применение в удалении гнойно-воспалительных процессов, с наименьшими ожогами. После этого вмешательства кожный покров не образовывает шрамов и депигментаций. Данный метод противопоказаний практически не имеет.
Радиоволновым методом аппаратом «Сургитрон»
Идеальный метод для лечения фурункулов, карбункулов, абсцесса, гидраденита и гнойных ран. Основан метод, на воздействие высокочастотных волн на пораженную область. С точностью до микрона удаляет бескровно все патологические ткани. После вмешательства не появляется отек, покраснение и не остается шрамов.
Физиотерапия местная
Местная физиотерапия направлена в сторону увеличения сопротивляемости кожного покрова на инфекционный агент. Постъоператорная область при воздействии физиотерапевтических процедур быстрее образовывает гранулированную ткань с препятствием склерозированию тканей.
Физотерапия системная (внутривенная озонотерапия, ВЛОК, внутривенное ультрафиолетовое облучение крови)
Эта процедура уместна при повторном фурункулезе, карбункулезе и пост инфекционных осложнений. Аутогемотрансфузия с помощью обработанной венозной кровью, по специальной технологии, дает отличный результат при рецидивах пиодермального происхождения. Происходит регенерация клеток крови и импульс к усиливанию иммунной системы.
Капельницы, внутривенные, внутримышечные и подкожные инъекции
При интоксикации организма продуктами жизнедеятельности инфекционных возбудителей непременно показана капельная дезинтоксикация. Физиологические растворы, глюкоза, гемодез и прочие медицинские растворы назначаются в соответствии с индивидуальными показаниями.