Содержание:
- 1. «Показатели нормального давления — у каждого свои»
- 2. Можно ли распознать признаки гипертензии?
- 3. Как и чем лечат повышенное давление?
- 4. Диета — важный фактор борьбы с повышенным давлением
- 5. Физическая нагрузка — необходима
Основным симптомом такого заболевания, как гипертония является стойкое повышение показателей артериального давления, с которым сердце выбрасывает в организм артериальную кровь. Гипертония опасна своими осложнениями, от которых в первую очередь страдают сосуды.
Вызванные их стремительным изнашиванием инсульты, инфаркты, зааболевания почек в наше время поражают не только гипертоников с большим стажем, но и достаточно молодых людей вполне продуктивного возраста.
Что надо знать об опасном заболевании? Какое давление считается нормальным? Можно ли контролировать показатели, не доводя их до критического уровня?
Это утверждение медики часто слышат от самих пациентов. Одни рассказывают, что отлично чувствуют себя при давлении 180 на 110, а другие жалуются на слабость и плохое самочувствие при показателях 120 на 80.
На самом деле границы допустимого коридора строго ограничены: нормальным считается давление, не опускающееся ниже показателей 90/60 мм рт. ст. и не поднимающееся выше 140/90 мм рт. ст.
При некоторых заболеваниях показатели верхнего допустимого коридора могут снижаться.
Верхний показатель называют систолическим давлением. Он соответствует моменту сокращения сердечной мышцы. Нижний, диастолическое давление, измеряется между сердечными ударами, когда кровь течет по направлению к сердцу. Показатель систолического давления более важен, так как демонстрирует пиковую нагрузку, приходящуюся на сосуды при каждом ударе сердца.
Всемирной организацией здравоохранения принята более подробная классификация. Показатели нормального давления подразделяют на три категории: оптимальное — до 120/80, нормальное — до 130/85, и высокое нормальное — не выше 130–139 мм рт. ст./85–89 мм рт. ст.
Артериальная гипертензия диагностируется при следующих показателях:
- мягкая гипертензия (I стадия) — 140–159/90–99;
- умеренная (II стадия) — 160–179/100–109;
- тяжелая (III стадия) — свыше 180/110 мм рт. ст.
Пациент со стойко повышенными показателями артериального давления должен записаться на прием к хорошему терапевту, поскольку нуждается в обязательном лечении.
Можно ли распознать признаки гипертензии?
Коварство заболевания состоит в том, что оно долго не дает о себе знать. Человек с не диагностированной врачом гипертонией может достаточно долго чувствовать себя хорошо, в то время как его сердечная мышца уже работает на повышенном давлении.
В то же время гипертоники со стажем без труда называют признаки, сопровождающие повышение давления. Специалисты не называют их симптомами заболевания, ведь, строго говоря, они сигнализируют не о повышении артериального давления, а уже об осложненном течении заболевания.
- У пациента ухудшается зрение, возникают головная боль, шум в ушах.
- Снижается сила и чувствительность в одной или в обеих конечностях.
- В состоянии покоя возникает одышка, головокружение.
- Необъяснимо снижается суточное количество мочи.
При недиагностированной гипертензии II и III степени или при прекращении приема назначенных врачом гипотензивных, снижающих давление препаратов у больного может возникнуть гипертонический криз, резко обостряющий симптоматику заболевания. Значительный скачок давления сопровождается:
- сильной головной болью и болью в области груди;
- одышкой;
- рвотой;
- нарушениями сознания и судорогами;
- параличами и даже смертью.
Единственным способом выявления повышения давления является его измерение специализированными приборами, тонометрами. Золотым стандартом диагностики артериальной гипертензии является суточное мониторирование АД, проводимое в привычных для пациента условиях.
Диагностика проводится при помощи специализированного прибора, закрепляемого на теле. Он с заданной периодичностью измеряет показатели АД днем и ночью, выявляя «дневную» и «ночную» гипертонию.
Нередко по результатам диагностики пациенту назначается консультация кардиолога.
Как и чем лечат повышенное давление?
Фармацевты предлагают целый ряд эффективных гипотензивных препаратов, не только снижающих артериальное давление, но и защищающих страдающие от его высоких показателей сердце, сосуды, почки и мозг. Широкое разнообразие фармпрепаратов разных классов позволяет медикам подобрать оптимальную для конкретного пациента схему лечения.
Самостоятельный прием гипотензивных фармпрепаратов строго запрещен. Ведь при назначении лекарств и выборе их дозировки учитываются не только показатели АД и возраст пациента, но и данные его лабораторных анализов и наличие сопутствующих заболеваний. Терапия современными препаратами является пожизненной и обладает несколькими существенными особенностями.
- Как правило, назначаются сразу несколько препаратов, эффективно действующих именно в комплексе.
- В народе все еще бытует мнение, что принимать их нужно только при повышенных показателях давления, а при нормальных приемы можно пропускать. Такой подход полностью нивелирует проводимую терапию. Лекарства от давления должны приниматься даже в те дни, когда пациент чувствует себя хорошо. Ведь нормализовавшиеся в результате лечения показатели немедленно подскочат, когда активные вещества лекарственных формул будут полностью выведены из организма.
Диета — важный фактор борьбы с повышенным давлением
Здоровый образ жизни способен сотворить чудо. Определенного снижения систолического (верхнего показателя) давления можно добиться за счет увеличения физической активности, снижения избыточного веса и изменения стратегии питания.
- Натрий, являющийся основной составляющей поваренной соли, негативно сказывается на работе почек и способствует повышению диастолического (нижнего) давления. Поэтому ограничение соли до ежедневных 5 грамм помогает нормализовать показатели. Постарайтесь постепенно заменить NaCl специями и пряностями, оказывающими полезное воздействие на организм. Они способствуют выводу шлаков и подавляют рост патогенной микрофлоры.
- Гипертоникам с лишними килограммами рекомендуется ограничить потребление жиров, копченых и жареных продуктов, легко усваиваемых углеводородов (конфет, картошки и т.п.).
- Пищу следует принимать несколько раз в день небольшими порциями, не переедая и отдавая предпочтение постным мясу и рыбе, кашам, нежирным кисломолочным продуктам, овощным и нежирным мясным супам, свежим овощам и фруктам.
- Будут исключительно полезны продукты с высоким содержанием калия и магния — абрикосы свежие, курага, яблоки и пр.
- Очень важно ограничить потребление алкоголя, снижающего эффективность гипотензивных препаратов.
- Влияние кофеина на показатели АД до конца не изучено. Но известно, что повышение давления на 5–10 пунктов после чашечки кофе может свидетельствовать о высокой чувствительности к кофеину. Поэтому злоупотреблять ароматным напитком не следует.
Физическая нагрузка — необходима
Йога, пилатес, плаванье, бодифлекс — эти разновидности физической активности не связаны с прямой динамической нагрузкой и потому помогают укрепить сердечную мышцу и способствуют нормализации давления. Во время занятий необходимо лишь отслеживать частоту пульса, не допуская его повышения сверх рекомендованных лечащим врачом значений.
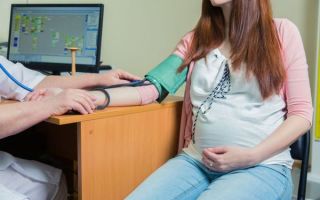
Гипертензия при беременности — симптомы и лечение
Дата публикации 25 июня 2018Обновлено 26 апреля 2021
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД.[1][2][5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение.[1][2][5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие.[3][4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем.[1][2][5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
- головная боль;
- сердцебиение;
- тошнота;
- чувство нехватки воздуха;
- слабость.
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
- сердце — нарушения сердечного ритма, боли в сердце, одышка, отёки;
- мозг — ухудшение интеллектуальных способностей, головокружения, неврологические нарушения;
- глаза — нарушения зрения, вплоть до слепоты;
- периферические артерии — зябкость конечностей, непостоянная хромота;
- почки — ночные мочеиспускания, отёки.
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия.
[1][2][5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма.
Эклампсия проявляется судорожными приступами с потерей сознания.[1][2][5]
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном.[3][4][6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются.
В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов.
[1][2][5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью).
[1][2][5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро.[1][2][5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют:[1]
- хроническую АГ — выявлена до беременности или в первые 20 недель беременности, подразделяется на ГБ и вторичную АГ;
- гестационную АГ — выявлена после 20-й недели беременности;
- хроническую АГ, осложнённую преэклампсией — хроническая АГ и выявление белка в суточной моче ≥ 3 г/л;
- преэклампсию/эклампсию. Преэклампсия – наличие гестационной АГ и выявление белка в моче ≥ 3 г/л за сутки, подразделяется на умеренно выраженную и тяжёлую. Эклампсия — судороги на фоне преэклампсии.
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД:[1]
- нормальное АД: систолическое < 140 и диастолическое < 90;
- умеренная АГ: систолическое 140-159 и/или диастолическое 90-109;
- тяжёлая АГ: систолическое ≥ 160 и/или диастолическое ≥ 110.
Стадии определяются для ГБ и зависят от наличия осложнений:[3][4][6]
- I стадия — осложнений нет;
- II стадия — появление изменений со стороны одного или нескольких органов-мишеней (сердце, сосуды, головной мозг, глаза, почки);
- III стадия — наличие ассоциированных клинических состояний, то есть грубой органической патологии органов-мишеней (инфаркт, стенокардия, инсульт, почечная недостаточность, кровоизлияние в сетчатку глаза, отёк зрительного нерва).
Риски для матери и ребёнка:
- плацентарная недостаточность;
- синдром задержки роста плода;
- внутриутробная гибель плода;
- гибель ребёнка в раннем послеродовом периоде;
- преждевременная отслойка нормально расположенной плаценты;
- акушерские кровотечения;
- эклампсия;
- тяжёлые жизнеугрожающие нарушения свертывающей системы крови;
- острое почечное повреждение;
- отёк лёгких;
- кровоизлияние и отслойка сетчатки;
- инсульты [1].
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности.[1][5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
- определение степени АГ;
- определение состояния органов-мишеней;
- определение риска развития преэклампсии;
- определение эффективности получаемого лечения.
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
Физикальное обследование
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха.
[1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи.
Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
- общий анализ мочи;
- клинический анализ крови;
- гематокрит (отношение объёма эритроцитов к объёму жидкой части крови);
- определение уровня печеночных ферментов, креатинина и мочевой кислоты в сыворотке крови.
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
- электрокардиографию;
- исследование сосудов глазного дна;
- УЗИ сердца;
- УЗИ маточных артерий (на 20-й неделе беременности);
- УЗИ надпочечников [1][7][8].
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Целями лечения артериальной гипертензии у беременных являются:
- предупреждение осложнений, связанных с повышением АД;
- сохранение беременности;
- нормальное развитие плода и своевременное родоразрешение.
Существует два способа лечения артериальной гипертензии при беременности:
- амбулаторное;
- стационарное — требуется при:
- — гестационной АГ (АД ≥ 140/90 на сроке ≥ 20 недель беременности);
- — гипертоническом кризе (быстрое повышение АД ≥ 170/110);
- — преэклампсии (АД ≥ 140/90 + белок в моче);
- — эклампсии (судороги).
- Виды амбулаторного лечения:
- немедикаментозное — нормализация образа жизни и питания;
- медикаментозное — приём лекарственных препаратов под наблюдением врача и контролем АД.
Немедикаментозное лечение:[1][2][5][6]
- прекращение курения;
- нормальная сбалансированная диета без ограничения употребления соли и жидкости;
- умеренная регулярная аэробная физическая нагрузка;
- ежедневные прогулки на свежем воздухе;
- достаточное количество времени для отдыха (8-10-часовой ночной сон, желателен 1-2-часовой дневной отдых);
- снижение массы тела в период беременности не допустимо, но необходимо следить за прибавкой веса. Важно знать индекса массы тела (ИМТ) до беременности, он рассчитывается путём деления веса (кг) на рост в квадрате (кв м). В зависимости от ИМТ до беременности рекомендуется допустимая физиологическая прибавка в весе (см. таблицу ниже).[1]
| ИМТдо беременности | ИМТ (кг/м2) | Общая прибавкав весе за периодбеременности (кг) | Средний уровеньи диапазон прибавки в весево II и III триместрахза неделю (кг/нед) |
| Недостаточнаямасса тела | < 18,5 | 12,5-18,0 | 0,51 (0,44-0,58) |
| Нормальнаямасса тела | 18,5-24,9 | 11,5-16,0 | 0,42 (0,35-0,50) |
| Избыточнаямасса тела | 25,0-29,9 | 7,0-11,5 | 0,28 (0,23-0,33) |
| Ожирение | > 30,0 | 5,0-9,0 | 0,22 (0,17-0,27) |
Чем на самом деле опасно высокое артериальное давление (артериальная гипертония)
Гипертония и ее последствия – одна из самых распространенных причин смертности. По данным Росстата болезни системы кровообращения занимают первое место по численности летальных исходов. На их долю приходится 46,8% всех случаев. Поэтому игнорировать повышенное давление нельзя. Даже при отсутствии выраженной симптоматики рекомендуется регулярно проводить измерения тонометром. А при появлении отклонений от нормы – сразу обратиться к врачу.
Гипертония и высокое давление
Давление крови (кровяное давление) – это давление, которое создает кровь на стенки сосудов с внутренней стороны. Снаружи сосуды сжимаются под действием атмосферы.
Чтобы кровь могла циркулировать и сосуды не сомкнулись под действием внешней силы, сердце качает кровь с давлением, превышающим атмосферное. Измерения проводятся в миллиметрах ртутного столба. Различают артериальное, венозное, капиллярное, внутрисердечное, пульсовое давление.
В норме работа сердечной мышцы обеспечивает АД 120/80 мм рт. ст. Первая цифра показывает систолическое давление на момент выталкивания крови сердцем.
Вторая цифра – диастолическое давление между сердечными сокращениями, оно показывает сопротивление периферических сосудов дальнейшему продвижению крови. Разница между верхним и нижним значениями называется пульсовым давлением.
При физических нагрузках, резкой смене температуры, стрессе показатели могут повышаться, но быстро приходят в норму, так как организм адаптируется к изменившимся условиям. Постоянное повышение артериального давления называется гипертонией или гипертензией.
Гипертония действует на все органы, ухудшает общее самочувствие. Без лечения приводит к необратимым патологическим изменениям, в тяжелых случаях – к летальному исходу. Выделяют три формы течения заболевания:
- Легкая. Показатели АД находятся в пределах 140/90 – 160/100. На этом этапе риск для поражения органов небольшой. Но опасность кроется в том, что человек может не замечать или игнорировать симптомы, пропустить начало заболевания, и оно будет прогрессировать.
- Средняя. Характеризуется давлением 160/100 – 180/110. При таких значениях начинаются поражения сердца, глаз, почек. Развиваться патологии могут в течение нескольких лет. Если вовремя начать терапию гипертонии, изменения можно замедлить.
- Тяжелая. АД 180/110 и выше. Это состояние крайне опасно, так как приводит к разрыву сосудов. В зависимости от локализации кровоизлияния, наступает инсульт, инфаркт, слепота, отказ внутренних органов.
Важно не пропустить первые признаки гипертонии и держать показатели как можно ближе к нормальным значениям.
Симптомы гипертонии
Признаками патологии являются следующие состояния:
- Головная боль, чаще в затылочной области. Может не купироваться анальгетиками.
- Пульсация в голове, шум в ушах.
- Головокружение, может возникать при резкой смене позы.
- Снижение остроты зрения, потемнение в глазах, ощущение «мушек».
- Озноб, повышенное потоотделение, учащенный пульс, тошнота.
- Носовое кровотечение.
- Покраснение лица, ушей.
- Чувство тревожности, беспокойства, повышенная утомляемость.
Симптомы могут говорить не только о гипертонии, но при появлении одного или нескольких состояний рекомендуется в первую очередь измерить АД. Если значения выше нормы – обратиться к терапевту или кардиологу.
Причины высокого артериального давления
При измерении давления оценивается состояние кровотока – насколько правильно кровь циркулирует по сосудам. Гипертония наступает, когда циркуляция нарушается и для проталкивания крови по сосудистому руслу требуется большее усилие со стороны сердца. Это может произойти по нескольким причинам:
- Увеличение объема крови. В этом случае кровь сильнее давит на сосуды. В норме для компенсации избытка жидкости стенки сосудов растягиваются, давление нормализуется. Но, при утраченной эластичности тканей, растяжения не происходит или оно недостаточно. Как правило, объем крови увеличивается при повышенном употреблении соли.
- Сужение просвета сосудов. Сечение сосуда становится меньше, что затрудняет прохождение жидкости. Кратковременно такое состояние развивается на фоне стресса, физической нагрузки, резком понижении температуры. Это обратимые реакции. Распространенной причиной постоянного сужения просвета является атеросклероз – отложение холестериновых бляшек.
- Повышенная вязкость крови. К этому состоянию приводит обезвоживание, болезни иммунной системы, нарушения метаболизма, ожирение, варикозная болезнь, погрешности в диете, употребление алкоголя и другие факторы. Для обеспечения циркуляции более густой крови необходимо создать высокое давление.
Системное повышение артериального давления говорит о хронической патологии. Помимо нормализации АД необходимо диагностировать причину и проводить комплексную терапию.
Верхнее, нижнее, пульсовое давление
Верхнее, систолическое, сердечное давление говорит о работе сердца в момент выталкивания крови. Повышение верхнего показателя сопровождается учащенным пульсом, неприятными ощущениями в области грудной клетки, одышкой. Высокое систолическое давление ускоряет износ сердца, приводит к структурным изменениям миокарда. При длительной гипертонии может развиться:
- Ишемическая болезнь сердца – снижение кровообращения в тканях миокарда.
- Сердечная недостаточность – неполное наполнение и опустошение желудочков.
- Инфаркт – образование некротического очага в миокарде.
- Гипертрофия миокарда левого желудочка – разрастание и утолщение мышечной ткани, которое приводит к нарушению сократительной функции, вплоть до внезапной остановки сердца.
Нижнее, диастолическое, почечное давление зависит от состояния сосудов. Проявлениями высокого диастолического давления являются мышечная слабость, нарушения зрения, головокружение. Также о необходимости контроля АД говорят болезни почек, отечность, затрудненный диурез в течение дня и обильное мочеиспускание в ночной период.
Последствия гипертонии с высоким почечным давлением:
- Инсульт – острое нарушение мозгового кровообращения, может сопровождаться кровоизлиянием.
- Почечная недостаточность – за счет нарушения питания тканей, почки не могут работать нормально, начинается интоксикация с поражением всех органов и систем.
- Ухудшение эластичности сосудов – появляется хрупкость, микрокровоизлияния, гематомы на коже.
- Нарушение питания конечностей – затрудняется периферическое кровообращение с возможным образованием язв, развитием гангрены.
Также важна разница между верхним и нижним показателями – пульсовое давление. В норме оно составляет 30-50 мм рт.ст. При понижении возникает вялость, пульсирующая головная боль в лобной и затылочной областях, нарушается когнитивная функция, падает способность к концентрации. Понижение показателя может возникнуть из-за:
- Атеросклероза, аневризмы аорты.
- Нарушения питания почек.
- Аневризмы с разной локализацией, включая сосуды головного мозга.
- Воспаления серозной оболочки сердца.
- Кровоизлияния.
При повышенном пульсовом давлении миокард регулирует кровообращение с большим напряжением, что провоцирует нарушения работы сердца, характерные для высокого систолического давления.
Группы риска
В группу риска развития гипертонии входят все пожилые люди вследствие естественного старения сосудов и сердца. В более раннем возрасте вероятность повышенного давления выше при:
- Заболеваниях почек, сосудов.
- Врожденных пороках сердца.
- Ожирении.
- Злоупотреблении алкоголем, курении.
- Частых стрессах, нарушении режима работы и отдыха.
- Систематической интоксикации вредными веществами.
- Питании продуктами с высоким содержанием холестерина, соли.
- Болезнях эндокринной системы.
Также контролировать артериальное давление должны люди, перенесшие травмы головы, операции на сердце и мозге.
Опасность для органов и систем организма
- Сердце. Из-за увеличенной нагрузки, начинается разрастание стенок миокарда, особенно левого желудочка, который работает на выброс крови. При гипертрофии тканей начинается дефицит питания, ускоряется износ, снижается эластичность. В результате может развиться аритмия, брадикардия, ишемия, инфаркт.
- Сосуды. Постоянное напряжение делает сосуды хрупкими, деформирует их, приводит к разрывам. Гипертония усиливает атеросклеротические отложения, вплоть до полной закупорки. В первую очередь страдают капилляры, которые обеспечивают питанием внутренние органы, глаза, конечности.
- Мозг. Недостаточное питание головного мозга при гипертонии приводит к когнитивным нарушениям. Самая распространенная причина инсультов – гипертония.
- Почки. Недостаток кровообращения ведет к накоплению токсинов. Почки не могут справиться с выведением в полном объеме, им не хватает питательных веществ для восстановления. Это приводит к развитию почечной недостаточности и еще больше ухудшает состояние сосудов, так как вредные соединения остаются в крови.
- Глаза. При гипертонии возможно повреждение зрительного нерва, в самом тяжелом случае наступает слепота.
Как предотвратить опасности высокого давления
При диагностированной гипертонии требуется полноценное обследование для поиска причины, из-за которой развивается патология. Вместе с тем важно стабилизировать показатели, чтобы снизить риски развития криза и осложнений.
- Измерять давление нужно несколько раз в день, желательно в одно и то же время. Данные лучше фиксировать и брать на прием к врачу – это позволит проследить динамику и выявить закономерности.
- Прием назначенных препаратов ни в коем случае нельзя прерывать самостоятельно. Если на фоне терапии наступило стойкое улучшение, пациенты нередко прекращают пить лекарства. Делать этого нельзя. Отмена, снижение дозировок, замена одного препарат на другой производится только под контролем врача.
- Необходимо придерживаться распорядка дня, избегать переутомления. Организму легче, когда привычный ритм не нарушается.
- При первых признаках ухудшения обратиться за помощью. Скачки показателей и прогрессирование гипертонии могут стать причиной криза, инфаркта, инсульта, поэтому о любых изменениях нужно сообщить врачу для коррекции терапии или проведения дополнительного обследования.
Так как гипертония действует на все органы и системы, то рекомендуются регулярные общеукрепляющие и поддерживающие курсы для сосудов, сердца, других органов по показаниям.
Профилактика гипертонии
Профилактика гипертонии не является специфической. Для снижения риска развития заболевания рекомендуется придерживаться правил здорового образа жизни:
- Отказаться от курения, не злоупотреблять спиртным. Алкоголь и никотин разрушают сосуды.
- Нормализовать вес. Само по себе ожирение может стать причиной гипертонии. У некоторых пациентов снижение веса приводит к восстановлению нормотонии без лекарств.
- Заниматься физкультурой. Особенно эффективны для укрепления сердечно-сосудистой системы кардионагрузки не менее 150 минут в неделю и ходьба.
- Сбалансировать рацион по калориям и составу. Необходимо ежедневное употребление клетчатки, снижение в еде животных жиров и соли.
- Следить за питьевым режимом. Недостаточное количество воды ведет к сгущению крови, задержке токсинов. Норма для взрослого человека – 2 литра в день.
По возможности лучше избегать стрессов, перенапряжения, достаточно спать и проводить время на воздухе.
Контроль Артериального давления
Посмотреть статьи >> Посмотреть все услуги >>
Артериальное давление в покое не должно превышать 135/85 мм рт.ст.
Почувствовать повышение артериального давления нельзя, именно поэтому многие больные артериальной гипертонией даже не подозревают о своей болезни.
Единственный способ — регулярное измерение артериального давления.
При выполнении физической нагрузки артериальное давление повышается, и это является отражением нормальной, физиологической реакции организма на нагрузку. Поэтому, для того, чтобы выявить артериальную гипертонию, артериальное давление измеряется в покое.
Артериальное давление записывается в виде двух цифр (например, 120/70 мм рт.ст.
) — первая цифра (систолическое давление) обозначает давление в артериях во время сокращения сердца (которое называется «систолой»), вторая цифра (диастолическое давление) обозначает давление во время расслабления сердечной мышцы («диастола» сердца).
Артериальное давление измеряется при помощи прибора, носящего название «тонометр». Тонометры бывают автоматическими, ими достаточно удобно пользоваться, однако точность измерения давления автоматическими тонометрами, как правило, уступает методу измерения артериального давления, который используют врачи.
Правила измерения артериального давления:
- Желательно измерять артериальное давление в одно и то же время суток.
- Артериальное давление производится в покое — как правило, в положении сидя, после 5-10 минут отдыха.
- Для того чтобы измерить артериальное давление по методу Короткова, необходимо иметь специальную надувную манжетку с манометром и фонендоскоп.
Манжета тонометра накладывается на плечо. Важно, чтобы размер манжеты соответствовал размеру плеча пациента.
Манжета накладывается таким образом, чтобы нижний ее край находился на 1-2 см выше локтевого сгиба. Головка фонендоскопа устанавливается в области локтевого сгиба, наушники вставляются в уши. Затем при помощи груши начинают надувать манжету.
Манжета надувается до тех пор, пока не исчезнет пульс на артерии запястья (желательно, чтобы давление в манжете превышало давление, при котором исчезнет пульс на запястье, примерно на 20 мм рт.ст. уже после исчезновения пульса).
После этого, воздух постепенно выпускается и манжета сдувается. Как только давление в манжете станет равным давлению в артерии, в наушниках стетоскопа можно будет услышать тоны пульса. Давление в манжете в момент появления первого тона пульса будет соответствовать систолическому артериальному давлению.
По мере спускания воздуха из манжеты, давление в ней снижается и вскоре тоны пульса перестают выслушиваться. Давление в манжете в момент исчезновения тонов пульса соответствует диастолическому артериальному давлению.
Для большей точности, желательно измерить давление несколько раз (2-3 раза) с интервалом в 2-3 минуты.
Лицам с артериальной гипертонией рекомендуется измерять артериальное давление ежедневно и записывать показания в дневник.
Нет опубликованных отзывов
Гипертония под контролем
Под гипертонией понимают повышенное артериальное давление. Артериальное давление – это сила, с которой кровь изнутри давит на артериальные сосуды. Вполне естественно, что сосудистая стенка, сопротивляясь повышенному давлению, со временем наращивает толщину слоя мышечных клеток и становится более толстой и плотной.
Такие сосуды больше подвержены атеросклерозу. Со временем эти изменения приводят к нарушению тока крови и питанию тканей.
Особенно это опасно для головного мозга – у людей с гипертонией намного чаще возникают инсульты! Кроме того, повышается нагрузка на сердце (ведь ему приходится выталкивать кровь в артерии с повышенным давлением) – и вот уже сильно увеличился риск инфаркта миокарда.
По Приаргунскому району за 2015 год зарегистрировано – 1 436 лиц с повышенным артериальным давлением. Впервые в жизни с установленным диагнозом — 245 человек, выявлено при профилактических осмотрах – 29, при диспансеризации взрослого населения – 31. Состоит на «Д» учёте – 587 человек.
Как правильно измерить артериальное давление (АД).
Установлено, что безопасный уровень артериального давления составляет менее 140/90 мм рт. ст. Повышенным считается артериальное давление 140/90 мм рт. ст. и более.
- Перед измерением АД необходим отдых не менее 5 минут.
- Не принимать пищу за 30 минут.
- Измерять следует сидя, с опорой на спинку стула в расслабленном состоянии, не скрещивая ноги.
- Руку полностью расслабить, удобно расположив на столе, освободив от одежды.
- Накладывать манжетку на плечо, чтобы она находилась на уровне 4 межреберья (сердца) на 2.5 см выше локтевой ямки.
- Между плечом и манжеткой должен проходить 1 палец.
- Воздух нагнетать нужно на 30 мм рт. ст. выше ориентировочного АД.
- Скорость сброса воздуха из манжетки 2 мм рт. ст. за 1 секунду.
- При прослушивании головку фонендоскопа фиксировать без излишнего давления.
- Появление тона соответствует АД систолическому (верхние цифры), исчезновение тонов соответствует АД диастолическому (нижние цифры).
Факторы риска артериальной гипертонии
- Наследственность – АГ часто встречается у родственников.
- Избыточная масса тела (увеличивает риск развития АГ от 2 до 6 раз).
- Возраст/пол — мужчины > 55 лет, женщины >65 лет.
- Малоподвижный образ жизни.
- Чрезмерное употребление поваренной соли.
- Частое употребление алкоголя.
- Повышенный уровень холестерина крови (более 5 ммоль/л).
- Сахарный диабет.
- Курение.
- Стресс.
Помните!При наличии 3-х и более факторов риска резко возрастает вероятность возникновения артериальной гипертензии и её осложнений.
Гипертония – «Тихий убийца». Часто не имея явных симптомов, кроме высокого артериального давления, поражает важные органы: сердце, головной мозг, сосуды, глаза, почки, и «тянет» за собой инсульты, инфаркты, смерть …..
Контроль артериального давления снижает риск развития осложнений и поэтому очень важно своевременно обратиться к врачу, соблюдать предписанные им назначения.
А к явным симптомам относятся: головные боли, шум в голове, учащённое сердцебиение, иногда боли за грудиной, слабость.
- Гипертонический криз
- Гипертонический криз — это состояние, связанное с повышением АД, как правило у людей, страдающих повышенным АД.
- Основные признаки гипертонического криза:
- Чувство страха, боль в затылочной области.
- Тошнота, рвота, головокружение.
- Учащённое сердцебиение, перебои в работе сердца, боли в области сердца.
- Иногда судороги, возбуждение.
Если повышение АД не замечает, то гипертонический криз может протекать без каких-либо симптомов. В таких случаях за гипертонический криз принимают повышение АД более 220/120 мм рт. ст.
Какие меры необходимо предпринимать при гипертоническом кризе:
- Следует принять полулежачее положение, расслабиться.
- Если криз развился вследствие резкого прекращения приёма лекарств, снижающих АД, немедленно начать приём лекарств.
- Необходимо принять один из ниже перечисленных быстродействующих препаратов, снижающих АД:
- 1 т (25мг) каптоприла под язык или
- 1 т (10мг) нифедипина, разжевать и проглотить
- 1 т (0.075) клонидина (клофелина) под язык
Все эти препараты начинают действовать через 15-20 минут. Если через 30 минут после приёма лекарств ваше состояние не улучшилось и АД не снизилось, нужно вызвать бригаду «скорой помощи».
Человек, которому поставлен диагноз артериальная гипертония, должен:
- Отказаться от курения, злоупотребления алкоголем, кофе.
- Нормализовать режим питания: сместить на 1-ую половину дня основную часть суточных калорий. Для этого нужны полноценные завтрак и обед. После 18:00 следует уменьшить потребление пищи.
- Исключить из рациона продукты с высоким содержанием холестерина: холодец, яйца, сало, жирное мясо, сливочное масло, большое количество молока и пр.
- Заменить в рационе сливочное масло на растительное, увеличить потребление овощей, фруктов, рыбы.
- Питаться чаще, но меньшими порциями.
- Применять разгрузочные, постные и рыбные дни.
- Не досаливать пищу, исключить соленья, консервы, ограничить копчёности, употреблять меньше специй, усиливающих аппетит. Суточная потребность соли не должна превышать 12 граммов, примерно половина этого количества (около 6 граммов) поступает в организм с обычными продуктами питания. Не добавляйте к пище более 6 граммов соли в сутки (неполная чайная ложка), а лучше – откажитесь от неё вовсе! Лучше использовать йодированную соль.
- Контролировать вес. Индекс массы тела в норме = 25. Расчёт индекса:
- Индекс = Масса тела (кг) / Рост (м2).
- Для питья использовать очищенную, фильтрованную воду, не злоупотреблять минеральными водами.
- Ежедневно тренироваться физически (ходьба, утренняя гимнастика).
Берегите своё здоровье, свою жизнь, своё будущее!Врач – терапевт Цыденова А.Ц.
Артериальная гипертензия: как держать под контролем артериальное давление
Что должен знать пациент:
Артериальное давление – это сила, с которой кровь давит на стенки артерий при сокращении сердца (систолическое АД) и при расслаблении (диастолическое АД). Когда артериальное давление повышается (артериальная гипертензия), артерии становятся менее эластичными, при этом возникает риск развития инфаркта или инсульта.
Артериальную гипертензию часто называют «молчаливым убийцей». Это связано с тем, что довольно долго повышение артериального давления не сопровождается никакими симптомами. Повышенное артериальное давление – один из самых значительных факторов риска развития ишемической болезни сердца, но его легко контролировать.
Единственный способ обнаружить повышенное АД – измерить его с помощью тонометра.
Если артериальное давление повышено
В современной медицине под артериальной гипертензией принято понимать стойкое повышение АД до 140/90 мм рт.ст. и выше.
Измерение артериального давления
Измерение артериального давления – основной метод диагностики артериальной гипертензии. Если пациент только что поел, выпил чашку кофе или выкурил сигарету, то давление можно измерять только через 30 минут.
Измерение артериального давления проводится в удобной обстановке при комнатной температуре и не менее чем после 5-минутного отдыха. Измерять давление рекомендуется 2 раза в день: утром, после пробуждения и утреннего туалета и вечером, в 21.00-22.
00, а кроме этого в случаях плохого самочувствия при подозрении на подъем артериального давления.
| Систолическое | Ниже 130 | 130-139 | 140 и выше |
| Диастолическое | Ниже 85 | 85-89 | 90 и выше |
Необходимо выполнять назначения врача
Лечение может включать изменение диеты, регулярной физической нагрузки и при необходимости – прием лекарственных препаратов, которые снижают артериальное давление. Пациент должен отказаться от курения.
Даже одна выкуренная сигарета повышает давление на 15 минут, при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов.
Если человек выкуривает 5 сигарет в день – это повышает риск смерти на 40%, если одну пачку в день – на 400%, то есть шансов умереть в 10 раз больше! Прием алкоголя повышает АД, поэтому следует ограничить его потребление до 30г/сут этанола для мужчин и 20 г/сут для женщин (50-60 мл водки или 200-250 мл сухого вина, или 500-600 мл пива).
Рекомендации по диете для пациентов
Натрий, который содержится в соли, способствует повышению АД. Исследования ученых показали, что если ограничить потребление соли, риск инфаркта миокарда и других сердечных катастроф можно снизить на 25%. Не более 5 грамм поваренной соли (чайная ложка без верха) – вот суточная доза гипертоника.
При этом надо помнить, что в колбасе соли в 10 раз больше, чем в натуральном мясе. Вместо соли можно употреблять лимонный сок, травы или специи, увеличив потребление фруктов и овощей, продуктов, богатых калием, магнием и кальцием, рыбы и морепродуктов, ограничить животные жиры.
Последний прием пищи – не позже, чем за 3 часа до сна. Важно следить за весом, часто это помогает поддерживать нормальный уровень АД. Для оценки веса пациент может использовать простую формулу определения индекса массы тела (вес (кг)/рост ()=индекс массы тела).
Если индекс массы тела больше 28 у женщин и 30 у мужчин, можно говорить об ожирении.
Физическая активность
Активный образ жизни полезен каждому человеку. Ежедневная физическая нагрузка помогает контролировать вес тела и способствует снижению артериального давления.
Аэробная нагрузка (пешая ходьба, езда на велосипеде, плавание) снижает калории, улучшает состояние сердца и легких. Это также является и мерой профилактики, так как у физически активных людей меньше вероятность повышения АД.
Аэробная нагрузка должна составлять не менее 150 минут в неделю. Для получения лучшего результата, занимайтесь, по крайней мере, 20-30 минут каждый день.
Как развить привычку принимать лекарства
Важно чтобы прием лекарственного препарата стал привычным (так же как почистить зубы или поесть в определенное время), тогда пациент не будет забывать принимать лекарство. Удобны также специальные коробочки для лекарств, которые имеют отсека разного цвета для различных дней недели.
Необходимо всегда иметь некоторый запас препаратов. При покупке препаратов обращайте внимание на количество таблеток в упаковке. Большие упаковки способствуют непрерывности терапии (меньше вероятность забыть вовремя пополнить запас препарата) и существенно уменьшить стоимость лечения.
Полезно вести дневник самоконтроля АД, делая в нем отметки о времени приема препарата, а на визите показать записи врачу.
Регулярные записи помогают определить эффективность лечения, подобрать дозу препаратов и разобраться в том, какие ситуации чаще всего приводят к повышению давления, чтобы впоследствии их избегать. Изменить дозу препарата или вообще прекратить его прием можно только после консультации с врачом.
Важно помнить, что артериальная гипертензия – хроническое заболевание и самостоятельно, без лечения, не проходит. Успех будет зависеть от неукоснительного соблюдения пациентом рекомендаций врача и регулярного приема назначенного препарата.