Все акции
Обычно кератомы встречаются на лице, груди, шее, спине. Со временем пятна разрастаются, увеличиваются в размерах. Конечно, в злокачественные опухоли они переродиться не могут, поэтому не являются угрозой для здоровья человека. Но сколько психологических проблем доставляют!
Среди основных причин появления старческих пятен можно выделить:
- гормональный дисбаланс в связи с возрастными изменениями в организме;
- наследственность;
- нарушения метаболизма;
- агрессивное воздействие УФ-лучей, например, при частом пребывании на солнце;
- приём антибиотиков в течение длительного времени;
- недостаток витамина А в организме человека.
Старческие пятна на коже: как избавиться без риска для здоровья?
- Хирургическое вмешательство: кератомы вырезают вместе с частью кожного покрова. Процедура требует наркоза, после неё могут остаться рубцы.
- Химический способ: пятна обрабатываются «Солкодермом» — препаратом от бородавок иностранного производства. Процедура не даёт 100%-ного результата, после нее старческие пятна могут появиться вновь.
- Радиоволновое удаление — позволяет вывести небольшие кератомы. Безопасно, эффективно, но не работает на крупных по размеру новообразованиях.
- Криодеструкция — кератомы прижигают жидким азотом. Способ позволяет избавиться от пятен без следов, но во время воздействия нельзя с точностью контролировать глубину и степень воздействия. Именно поэтому имеет место длительный период реабилитации.
- Электрокоагуляция — удаление пятен происходит за счет воздействия высокочастотным электричеством. Часто на месте воздействия остаются мелкие рубцы.
- Лазерное удаление — самый эффективный и безопасный на данный момент способ борьбы с нарушениями пигментации кожи. Не оставляет рубцов или шрамов, отличается высокой точностью воздействия.
Преимущества удаления старческих пятен при помощи лазера
В вопросе, как удалить возрастные пигментные пятна на руках, лазеру нет равных. Он воздействует лишь на пигментированную область, совершенно не повреждая здоровую кожу.
Лазерное удаление позволяет полностью удалить старческие пятна без шрамов, рубцов и видимых следов всего за одну процедуру. При этом пациент не ощущает боли или дискомфорта благодаря использованию местной анестезии.
В клинике «Лазерный Доктор» квалифицированные врачи удалят кератомы за 5 минут при помощи лазерного аппарата «Ланцет». Для полного очищения кожных покровов понадобится не более получаса — и ваша кожа вновь станет чистой и здоровой.
Консультация косметолога
Галлюцинации у пожилых людей — что делать: помощь и лечение в центре здоровья Лето
Галлюцинации у пожилых людей — сенсорные, визуальные, слуховые, тактильные, обонятельные или комплексные ощущения, не существующие в реальности и являющиеся продукцией мозга больного. Наблюдаются при психических расстройствах, дегенеративных и сосудистых заболеваниях, других церебральных патологиях. Нередко возникают после ишемического или геморрагического инсульта.
Чтобы записаться на консультацию, позвоните по телефону 8(969)060-93-93.
Причины
Патологическое состояние имеет полиэтиологический характер. Почему у пожилых людей бывают галлюцинации:
- Неврологические, психические и соматические патологии: шизофрения, эпилепсия, состояние после инсульта, тяжелый церебральный атеросклероз, травмы, новообразования и воспалительные заболевания головного мозга, эндокринные и метаболические расстройства, эндогенные интоксикации. Частой причиной является старческое слабоумие.
- Прием лекарств. Пожилым людям могут назначаться медикаменты, оказывающие влияние на психику: психостимуляторы, транквилизаторы, антиконвульсанты, противотуберкулезные противовирусные и антибактериальные средства. Галлюцинации обычно возникают при передозировке или продолжительном приеме препаратов. Значимую роль играют забывчивость, способствующая повторному приему таблеток, и пренебрежение рекомендациями лечащего врача относительно дозировки.
- Изоляция, дефицит сенсорных впечатлений. Старики нередко подолгу находятся в одиночестве. Мозг, страдающий от недостатка ощущений, начинает создавать нечто несуществующее, чтобы заполнить пустоту. Подобный эффект особенно ярко выражен при тяжелых нарушениях функций органов чувств — полной или почти полной слепоте и глухоте.
- Хронические нарушения сна. Бессонница, ночные кошмары, поздние засыпания и ранние пробуждения приводят к переутомлению и психоэмоциональному истощению. Искаженное восприятие окружающего и кратковременные иллюзии при недосыпе наблюдаются даже у молодых людей. В старческом возрасте перечисленные явления усугубляются из-за сопутствующих заболеваний и нарушений работы мозга.
Классификация
Галлюцинации могут быть истинными и ложными. В первом случае несуществующие звуки, зрительные образы и пр. выглядят такими же достоверными, как реально существующие объекты окружающего мира, ощущаются, как воспринимаемые органами чувств. Для псевдогаллюцинаций характерна некоторая субъективность, они происходят в воображаемом условном пространстве и зачастую лишены четкой структуры. Различают следующие разновидности истинных старческих галлюцинаций:
- Спонтанные. Развиваются сами по себе, без дополнительной стимуляции.
- Рефлекторные. Напоминают синестезии, то есть, состояния, при которых раздражение одного органа чувств вызывает сигналы от другого. Например, при прослушивании музыки появляются зрительные образы.
- Функциональные. Провоцируются реальными сенсорными стимулами, но приобретают несуществующее содержание. Например, больной слышит человеческий голос в шелесте листьев или звуках льющейся воды.
Симптомы
Нарушение может манифестировать остро или развиваться постепенно. При хронических патологиях на ранних стадиях иногда малозаметны, при отсутствии лечения прогрессируют, становятся более сложными, яркими и продолжительными.
Пожилой человек видит галлюцинации следующих типов:
- Зрительные. Проявляются в виде отдельных визуальных элементов (геометрических фигур, полос, пятен, вспышек) или картин определенного содержания (реального или фантастического).
- Слуховые. Предствалены отдельными звуками: шорохами, стуком или имеют определенное содержание, чаще воспринимаются, как голоса, которые говорят что-то нейтральное, обсуждают качества больного или приказывают ему совершить определенные действия.
- Обонятельные и вкусовые. Чаще неприятные. Старики ощущают запах гниения, говорят, что у пищи необычный привкус, она отравлена или пересолена. Нередко это становится причиной возникновения сверхценных идей или бреда отравления. Приятные ложные ощущения тоже могут вызывать проблемы. Например, человеку кажется, что он слышит привычный запах давно умершего партнера, поэтому он утверждает, что признак близкого где-то рядом, пришел за ним, чтобы увести на тот свет.
- Тактильные. Представляют собой боль, зуд, жжение или ощущение ползания насекомых под кожей. Пытаясь избавиться от несуществующих червей, мух или вшей, люди постоянно обрабатывают, расчесывают или раздирают кожу, что приводит к появлению ран и ссадин с их последующим инфицированием.
При сложных галлюцинаторных проявлениях пациент воспринимает несуществующую картину, созданную с участием нескольких анализаторов. Например, не только слышит голоса, но и видит людей, которые с ним разговаривают. Галлюцинации при деменции в пожилом возрасте часто осложняются бредом преследования или ущерба.
- Старики бывают настолько убедительными, что им удается склонить на свою сторону окружающих людей, которые верят, что кто-то (чаще всего — взрослый ребенок больного) тайно приходил, чтобы подсыпать отраву, но оказался замеченным.
- Это создает препятствия к лечению, поскольку сам пациент за помощью не обращается, а его сын или дочь лишаются должного авторитета в глазах окружающих, и все их действия расцениваются, как попытки навредить.
- Развернутые галлюцинаторные явления, особенно – в сочетании с бредовым расстройством представляют собой сложную проблему, поэтому большое значение имеет своевременное выявление нарушения родственниками пациента. Как можно заподозрить, что начались галлюцинации:
- Странное поведение. Больной как будто к чему-то присматривается или прислушивается, выглядит сосредоточенным и настороженным, но время от времени отвлекается от разговора.
- Особенности мимики. Голоса, образы и различные ощущения вызывают внешне немотивированные эмоции: раздражение, гнев, страх, радость, усталость, отвращение.
- Ответные реакции. Человек может вступить в разговор с галлюцинаторным голосом, расчесывать места укусов несуществующих насекомых и пр.
- Попытки изолироваться.
Старческая кератома
Старческая кератома — единичное или множественное доброкачественное образование кожи пожилых людей, представляющее собой округлую пигментированную бляшку диаметром до нескольких сантиметров, покрытую наслоениями ороговевшего эпителия. Располагается старческая кератома на коже лица, шеи, кистей и предплечий. Возможно злокачественное перерождение кератомы с развитием базалиомы или рака кожи. Диагностика проводится путем осмотра, дерматоскопии и гистологического исследования. Удаление осуществляется радиоволновым методом, лазером, аппаратом для электрокоагуляции, жидким азотом или медикаментозными средствами некротизирующего действия.
Наиболее часто старческая кератома встречается в пожилом возрасте. Этот факт и послужил поводом для названия данного вида кератом. К их образованию предрасположены люди с сухой кожей, возраст которых превысил 50 лет. Некоторые авторы указывают на то, что у мужчин старческие кератомы наблюдаются чаще и в большем количестве.
Образование кератомы происходит за счет неконтролируемого разрастания поверхностных слоев эпидермиса (базального или шиповатого), сопровождающегося ороговением эпидермальных клеток.
Расположение старческих кератом преимущественно на открытых участках тела дает основание предполагать, что их появление связано с избыточным воздействием на кожу ультрафиолетовых лучей.
Кроме того, отмечают наследственный характер образований.
Старческая кератома
Образование старческой кератомы начинается с появления на коже желтоватого или коричневатого пятна небольшого размера. В начале пятно слабо отличается от цвета окружающей его кожи, но со временем начинает пигментироваться и окрашивается в красноватый или коричневый цвет.
Одновременно происходит рост пятна и его инфильтрация, что приводит к образованию выступающей над поверхностью кожи небольшой папулы, поверхность которой имеет мелкие углубления и напоминает наперсток.
В процессе дальнейшего роста старческая кератома приобретает свой характерный вид округлой выпуклой бляшки. Ее размер может достигать 6 см в диаметре. В результате гиперкератоза поверхность бляшки покрывается роговыми чешуйками.
На ней расположены множественные роговые кисты, образующиеся в результате закупорки волосяных фолликулов. При удалении чешуек с поверхности кератомы под ними открывается инфильтрированная и кровоточащая поверхность.
Излюбленная локализация старческой кератомы — это кожа открытых участков тела: тыльная сторона кистей, руки, лицо и шея. Намного реже они встречаются на туловище. Образование может быть единичным, но часто носит множественный характер.
Старческая кератома отличается медленным развитием и длительным течением. Возможно ее самопроизвольное исчезновение. В некоторых случаях происходит трансформация кератомы в кожный рог — медленно растущий в длину конусообразный роговой вырост.
Тенденция к медленному, но постоянному росту может привести к тому, что старческая кератома достигнет больших размеров и станет заметным косметическим дефектом, особенно в случае ее расположения на коже лица.
Течение старческой кератомы может осложниться постоянным появлением все новых и новых кератом.
Это доставляет определенный дискомфорт пациенту, ведь кератомы являются выпуклыми образованиями и за счет этого легко травмируются.
Однако самым грозным осложнением старческой кератомы является ее малигнизация. Старческая кератома относится к доброкачественным новообразованиям кожи.
Но, по данным проводимых в дерматологии исследований, она может претерпевать злокачественное перерождение в 9-15% случаев. Возможна трансформация старческой кератомы в плоскоклеточный рак кожи или базалиому.
Такому изменению образования может способствовать его регулярное травмирование или избыточное УФ-облучение.
Для диагностики старческой кератомы дерматолог проводит визуальный осмотр образования и дерматоскопию. При рассмотрении образования под увеличением на его поверхности выявляются характерные углубления и роговые кисты. При подозрении на злокачественный процесс необходима безотлагательная консультация дерматоонколога, проведение сиаскопии и УЗИ образования.
Гистология старческой кератомы проводится обычно после ее удаления. Характерна картина пролиферации кератиноцитов и меланоцитов шиповатого слоя, паракератоз и ядерный полиморфизм. Отличием от себорейного кератоза является отсутствие роговых и базалоидных клеток. Обнаружение атипичных кератиноцитов свидетельствует о начале злокачественной трансформации.
Дифференциальная диагностика старческой кератомы проводится с обыкновенной бородавкой, себорейным кератозом, папилломами, фолликулярной кератомой, болезнью Боуэна, базалиомой, меланомой и различными видами пигментных невусов: голубым невусом, сложным пигментным невусом, невусом Сеттона, пограничным пигментным невусом и др.
Удаление старческой кератомы возможно при помощи лазера, электрокоагуляции, радиоволнового метода, криодеструкции, солкодерма и путем хирургического иссечения. Если кератома носит множественный характер, пациенту дополнительно назначают курс лечения ароматическими ретиноидами.
Электрокоагуляция легко удаляет старческую кератому, однако не дает возможности гистологического исследования. Для предупреждения рецидива в конце операции производят прижигание основания кератомы. Криодеструкция жидким азотом также может осложниться рецидивом. Оптимальным является замораживание образования с последующим проведением кюретажа.
Удаление лазером может проводиться двумя способами: методом лазерной валоризации или применением лазерного луча в качестве скальпеля. Последний способ делает возможным проведение гистологии удаленной кератомы для подтверждения ее доброкачественности. Хорошие результаты (отсутствие рубца, минимум рецидивов) дает и радиоволновое удаление старческой кератомы.
Хирургическое иссечение показано при подозрении на ее злокачественную трансформацию или больших размерах образования. Удаление при помощи фармпрепаратов некротизирующего действия (комплекс кислот для наружного применения) может применяться при множественных кератомах и проводится в несколько этапов. Однако оно не защищает пациента от возможности рецидивов.
Признаки катаракты: основные симптомы заболевания — CVZ
Заболевания глаз – одна из серьезных групп патологий, которые не только существенно снижают качество жизни пациентов, но и могут стать причинойразвития инвалидности. Восприятие мира с помощью визуального анализатора очень важно.
Поэтому необходимо обращаться за помощью к офтальмологу при первых признаках снижения остротызрения, чтобы разобраться в причинах возникновения нежелательных симптомов катаракты либо других болезней.
Важно понимать, что некоторые заболевания появляются в связи с необратимыми изменениями внутренних структур органа зрения, поэтому не поддаются лечению при помощи медикаментозных средств. Однако своевременное обращение к врачу и ранняя диагностика глазных болезней повышает шансы на излечение патологий.
Некоторые заболевания органа зрения ассоциируются с пожилым возрастом, хотя под воздействием внутренних или внешних факторов могут возникать в любой период жизни. Одним из заболеваний, которые возникают преимущественно в возрасте старше 60 лет, считается катаракта.
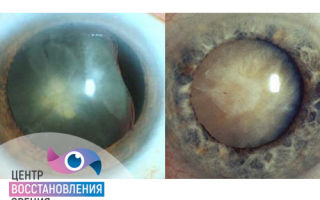
Помутнение хрусталика – это первый признак катаракты, который наталкивает пациентов на подозрения об этом диагнозе. Однако на самом деле симптомы заболевания развиваются значительно раньше, чем возникает видимый дефект.
При внимательном отношении к своему здоровью или своевременному прохождению медицинских осмотров можно распознать начальную стадию катаракты.
Что такое катаракта
Катарактой называется любое патологическое состояние, которое связано с нарушением прозрачности структур хрусталика глаза. Оно влечет за собой прогрессирующее ухудшение зрения вплоть до полной его потери.
Достоверно неизвестно, какие именно факторы способствуют развитию заболевания, изучаются различные теории:
- генетическая;
- метаболическая;
- воздействие агрессивных факторов внешней среды;
- прием определенных лекарственных препаратов;
- травматические повреждения;
- влияние существующих нарушений рефракции;
- другие патологии органа зрения.
Однако доказано, что непосредственной причиной помутнения хрусталика являются структурные изменения его белковых составляющих – денатурация белка необратима и требует срочной коррекции для того, чтобы остановить патологический процесс.
Катаракта признана самым распространенным заболеванием у людей старшего возраста, риски ее развития повышаются после 40 лет, достигая максимальных значений после 70-летнего возраста.
Связано это с тем, что в определенный момент начинает меняться физиологическая плотность хрусталика, добавляя неблагоприятных факторов для развития катаракты. Пресбиопия иливозрастная дальнозоркость, которая обычно появляется после 40-45 лет, считается нормальным физиологическим возрастным состоянием.
Однако пожилые люди особенно подвержены неблагоприятному влиянию, что сказывается на развитии любых патологических процессов в органе зрения.
Мнение о том, что катаракта – исключительно возрастная патология, давно признано мифом.
Травматические повреждения органа зрения, попадание токсических веществ, последствия сахарного диабета, системные заболевания организма, наследственная предрасположенность, генетические особенности, ухудшение экологии и другие неблагоприятные факторы могут стать причиной помутнения хрусталика в любом возрасте.
Первые признаки заболевания
Распознать первые симптомы катаракты бывает достаточно сложно, для этого необходимо относиться к собственному здоровью с повышенной ответственностью и ежедневно следить за изменениями в процессе зрительного восприятия окружающего мира. Нарушение прозрачности хрусталиковых волокон или его капсулы – это признак прогрессирования заболевания, однако первые патологические изменения проявляются значительно раньше.
Человек может заметить признаки катаракты в виде ощущений помутнения при взгляде на окружающие объекты. Сначала такие изменения будут проявляться только в моменты усталости глаз, а после 10-минутного отдыха от работы или чтения – проходить.
Дальнейшее прогрессирование симптоматики приводит к частым эпизодам затруднений в длительном рассматривании предметов или сосредоточении на определенных видах зрительной работы. Буквы при чтении расплываются – появляется диплопия, так называемое «двойное видение».
Отдых и гимнастика для глаз со временем перестанет приносить ожидаемый эффект – зрение не будет восстанавливаться даже после сна.
Обычно на этом этапе пациенты впервые записываются на прием к офтальмологу, поскольку такие симптомы существенно влияют на привычный ритм жизни и сокращают возможности выполнения ежедневных рабочих или бытовых задач.
Симптомы катаракты
Дальнейшее развитие патологии проявляется в виде заметного невооруженным взглядом помутнения хрусталика – патологический процесс потери прозрачности затрагивает его волокна или капсулу. Начало заболевания проявляется только в виде небольших участков помутнения, а с прогрессированием денатурации белковых структур мутным становится весь хрусталик целиком.
Такие нарушения неизбежно влияют на зрительные функции – теперь пациент не только чувствует изменение привычной остроты зрения, но и ощущает появление «пленки», затуманивание при взгляде на любые объекты. Сами пациенты описывают такие проявления особенностей катаракты, как рассматривание окружающего мира, словно сквозь через запотевшее стекло или пленку.
Меняется сумеречное зрение – человек ощущает серьезные затруднения при попытках рассмотреть окружающие объекты в условиях недостаточной освещенности.
Близкие могут заметить, что пациент часто нуждается в дополнительном освещении во время чтения, а также увеличивает яркость монитора при работе за компьютером.
В вечернее время человек, у которого развивается катаракта, может не узнать своих знакомых на улице, связывая это с усталостью или переутомлением. Важно обратить внимание на такие изменения и как можно скорее записаться на консультацию к офтальмологу.
Другие симптомы патологии включают в себя:
- ухудшение восприятия цветов и оттенков;
- снижение контрастности при взгляде на разноцветные объекты;
- появление размытости контуров;
- двоение в глазах;
- мелькание «мушек»;
- светорассеивание, появление ореолов – ярких кругов вокруг источников освещения;
- появление вспышек света, «бликов»;
- сложность при работе с мелкими деталями, неаккуратность, рассеянность;
- нарушения координации – частые удары об углы или мебель в помещениях.
Существенное ухудшение функций зрительной системы при катаракте не поддается коррекции. Часто люди старше 40 лет связывают такие симптомы с проявлениями пресбиопии – возрастной дальнозоркости и сложности в рассматривании близко расположенных предметов. Однако очки с положительными диоптриями для коррекции дальнозоркости не приводят к улучшению ситуации.
С процессами сосредоточения в условиях нарушения зрения связан болевой синдром – неприятные ощущения могут как возникать в глазных яблоках, так и проявляться в виде головных болей от напряжения. Часто возникает ощущение «песка» в глазах, давление внутри глазного яблока, а также другие неприятные болезненные симптомы.
Особенности катаракты на последних стадиях заболевания приносят существенный дискомфорт и становятся причиной затруднения в выполнении ежедневных заданий – человек различает только яркие цвета или вспышки света, перестает четко видеть контуры предметов. Это приводит к тому, что пациент становится фактически инвалидом.
Он не в состоянии обслуживать себя самостоятельно, нуждается в постоянной помощи и дополнительном уходе. Внешне стадии зрелой катаракты проявляются в виде белых пятен, заметных всем окружающим.
Пациенты старшего возраста часто носят темные очки – яркий солнечный свет раздражает их глаза и вызывает неприятные болевые ощущения.
Стадии развития патологии
Катаракта, как и любая болезнь, имеет четкую стадийность развития, которая определяет основные проявления, обратимость процесса и особенности лечения.
Классификация по стадиям помутнения хрусталика обычно касается приобретенных форм болезни, а также старческих вариантов катаракты, когда денатурация белковых структур происходит постепенно и проявляется в виде четких степеней нарушения прозрачности хрусталика.
Ход развития катаракты включают в себя такие стадии, как начальная, незрелая, зрелая и перезрелая.
1. Начальная стадия катаракты характеризуется первичными проявлениями – хрусталик мутнеет у экватора, реже – в ядерной зоне.
Особенность сопутствующих симптомов связана с тем, что хрусталик может помутнеть в экваториальных участках, что практически не отражается на остроте зрения и не вызывает затруднений в рассматривании окружающих предметов.
Однако ядро – это чувствительная зона, помутнение этого участка вызывает существенное уменьшение полей зрения и снижение субъективной остроты зрения вплоть до 20% от нормального. Также часто пациенты наблюдают улучшение зрения вблизи, что заставляет их отказаться от привычных очков для мелкой работы или чтения.
Однако такие изменения непродолжительны, и дальнейшее развитие катаракты обязательно проявится в виде нарушения остроты зрения как вдали, так и вблизи. Первые этапы близорукости характеризуются возможностью консервативного лечения – ранняя диагностика заболевания повышает вероятность эффективной терапии катаракты без проведения оперативных вмешательств.
2. Незрелая катаракта характеризуется помутнением хрусталика в больших масштабах. Существующие ранее участки нарушения прозрачности сливаются между собой, а сам хрусталик увеличивается в объеме и набухает вследствие повышения содержания внутриглазной жидкости.
Однако передние слои естественной внутриглазной линзы остаются полупрозрачными, что определяет обратимость возникающих патологических процессов. Зрение пациента с незрелой катарактой прогрессивно падает, снижаясь до счета пальцев на незначительном расстоянии от глаз.
Раньше считалось, что оперировать катаракту можно только в случае формирования зрелой стадии, однако современные протоколы лечения предполагают возможность проведения операциидаже на первых стадиях или незрелом этапе, если падающая острота зрения пациента мешает выполнению профессиональных или бытовых задач.
3. Зрелая катаракта характеризуется полным помутнением зрачка до серого цвета, а также падением зрения до восприятия только движения рук у лица и правильного светоощущения. Помутнение хрусталика в центре вызывает жалобы на снижение зрения при ярком окружающем освещении, при этом зрительное восприятие объектов в условиях слабого освещения может даже повышаться.
4. Окончательная стадия развития заболевания – наиболее опасное и сложное для лечения состояние. Мутное вещество естественной оптической линзы глаза превращается в серую однородную массу, а также уменьшается в размерах в связи с дегенеративными изменениями.
Передняя камера глаза становится глубокой, и в хрусталике могут формироваться плотные массы – характерный результат денатурации белковых структур.
Однако перезрелая катаракта встречается достаточно редко – сейчас офтальмологи рекомендуют оперативное вмешательство, не дожидаясь развития последней стадии патологии.
Важно обратиться к офтальмологу при первых проявлениях изменения остроты зрения, которые становятся заметны. Диагностика на начальных стадиях существенно облегчает лечение катаракты, повышает шансы на эффективную терапию и отсутствие рецидивов заболевания.
Микрохирургическая операция для лечения катаракты заключается в удалении пораженного хрусталика – факоэмульсификации с последующей заменой пораженных структур искусственной интраокулярной линзой. Искусственный хрусталик подбирается заранее с учетом индивидуальных особенностей функций зрительной системы пациента и позволяет корректировать аномалии рефракции и другие нарушения зрения.
Кто такой врач геронтолог? | Чем занимается геронтология?
Главное отличие геронтолога от гериатра заключается в том, что этот специалист занимается информационно-образовательным сопровождением пожилых людей. Такие специалисты должны быть в домах престарелых и клиниках.
В их ведении профилактика преждевременного старения, участие в лечебном процессе. А вот диагностикой и лечением пожилых пациентов уже занимается врач гериатр. Контингент геронтологического профиля – люди старше 60 лет.
Геронтолог: сопровождение старческих заболеваний
Врач геронтолог разбирается в причинах уже проявившихся болезней и делает все возможное, чтобы предотвратить появление новых патологий. В зоне компетентности специалиста:
- Болезни старческого возраста.
- Изучение особенностей физиологического и психологического увядания.
- Составление лечебного плана с учетом возраста пациента.
- Подбор лекарственных средств, не способных навредить пожилому человеку при наличии у него осложненных хронических заболеваний.
Геронтолог работает над замедлением процесса старения организма, улучшением качества жизни своих пациентов. Своевременно предпринятые действия помогут как можно дольше сохранить ясность ума, способность к самообслуживанию, удовлетворенность своим здоровьем.
Когда обращаться к врачу геронтологу
На прием геронтолога лучше всего попасть в возрасте 60 лет. В это время врач проведет обследование, составит индивидуальный план поддержания здоровья. Профилактика необходима для поддержания хорошего самочувствия в будущем. При наличии определенных сбоев в функциях основных органов и систем врач геронтолог назначит эффективное лечение для устранения этих обстоятельств.
Консультация геронтолога начинается с беседы с пациентом и его родственниками. Специалист узнает, что беспокоит пожилого человека, какие болезни есть в его анамнезе.
После обследования и заполнения карты здоровья врачи этого профиля измеряют функциональные возможности организма пациентов, проводят оценку качества жизни, разрабатывают меры для долгосрочной помощи обратившимся.
Главная цель работы врача – повысить самостоятельность человека в самообслуживании.
В нашем центре доступна услуга геронтолог на дом, когда специалист выезжает по адресу проживания пациента для работы с ним. На приеме следует рассказать врачу о таких расстройствах, как:
- недержание мочи;
- нарушения функций органов малого таза;
- остеопороз;
- старческая деменция;
- сахарный диабет;
- онкология.
В обязательном порядке вызов геронтолога необходим при развитии эндокринных нарушений и патологий дыхательного аппарата. Стоит рассказать доктору о болях в разных частях тела, беспричинных обмороках и головокружениях.
Диагностика старческих патологий
В интернете встречается информация о том, что гериатр и геронтолог это один и тот же врач. Это в корне неверно. Гериатр работает с уже запущенными нарушениями, переросшими в хронические патологии. Врачи геронтологи делают все возможное, чтобы этих нарушений не допустить.
На приеме врач может рекомендовать диагностические процедуры для выяснения причин и особенностей имеющихся расстройств.
В числе диагностических методов общий анализ крови и мочи, биохимический скрининг, анализ на холестерин, обследование простаты для мужчин.
Для изготовления детализированных снимков могут назначаться ультразвуковое исследование, электрокардиография, компьютерная томография, магнитно-резонансная томография и рентген.
Рекомендации врача геронтолога
Вызов на дом геронтолога подразумевает осмотр и формирование рекомендаций. В обязательном порядке врач оценивает вес пациента, уровень артериального давления, степень содержания холестерина и сахара в крови.
В пожилом возрасте уже нельзя питаться так, как хочется. Нужно придерживаться основ правильного питания.
Приехавший на дом геронтолог в Москве расскажет, какая норма витаминов и минералов с учетом данных анализов должна быть у конкретного пациента, обозначит правила, которые надо соблюдать.
Обращение к специалисту в 60 лет обосновано, ведь с этой отметки начинается пожилой возраст. Вызванный на дом врач геронтолог – отличная возможность сохранить заложенный природой потенциал на долгое время. Все нарушения легче корректировать на начальных стадиях, не допуская их дальнейшего развития.
Наблюдение у геронтолога позволит продлить жизнь и сделать ее качество достойным на любом этапе. Обслуживание на дому хорошо тем, что пациенту в пожилом возрасте не надо ходить по больницам в период распространения новой коронавирусной инфекции (COVID-19) и подвергаться риску заражения. Забота о здоровье – это главная ценность, к которой надо взвешенно подходить при любых обстоятельствах.
Старческий психоз
Старческий психоз (сенильный психоз) входит в группу различных психических заболеваний, развивающихся, как правило, в возрасте 60-65 лет и характеризуется состояниями помрачения сознания и разными расстройствами, сходными с эндогенными психическими заболеваниями. При старческом психозе, однако, не возникает общее слабоумие.
Развитие сенильного психоза, как правило, происходит у пожилых людей. При обнаружении симптомов этого расстройства необходимо обратиться к специалисту. Своевременное выявление и лечение старческого психоза способствует ослаблению симптоматики и наиболее благоприятному течению заболевания.
Различают острые сенильные психозы, характеризующиеся помрачением сознания, хронические же проявляются депрессивными, галлюцинаторными состояниями.
Причины старческих психозов
Острый старческий психоз встречается достаточно часто. Развитие такого психоза обычно сопровождается соматическими расстройствами, поэтому такие психозы определяются как соматогенные психозы в пожилом возрасте.
Причиной старческих психозов очень часто являются заболевания дыхательных путей, мочеполовой системы, сердечно-сосудистые заболевания, оперативные вмешательства. Данные формы старческих психозов являются симптоматическими психозами.
Иногда причиной заболевания может стать гиподинамия, неправильное питание, нарушения сна, ухудшение зрения и слуха. Диагностика соматического заболевания зачастую затруднена, вследствие чего лечение психоза оказывается несвоевременно.
Симптомы сенильного психоза
Как правило, психоз возникает остро, иногда его развитию предшествует продолжающийся один или несколько дней продромальный период, сопровождающийся трудностями с самообслуживанием, повышенной утомляемостью, нарушением аппетита и сна.
Основные признаки сенильного психоза:
- помрачение сознания;
- повышенная утомляемость;
- галлюцинации;
- бред;
- расстройства сна;
- нарушения аппетита;
- двигательное возбуждение;
- усугубление соматического состояния.
При хроническом старческом психозе наблюдается депрессивные состояния, чаще диагностируемые у женщин. Наиболее благоприятное течение старческих психозов характеризуется появлением субдепрессивных состояний, сопровождающихся вялостью, адинамией; чувством пустоты и отвращения к жизни.
При хроническом течении старческого психоза возможно появление тревожной депрессии, бредом самообвинения, ажитацией, доходящей до синдрома Котара. Однако, сейчас количество депрессивных психозов резко снизилось, что объясняется патоморфозом психических расстройств.
Для хронического сенильного психоза характерны следующие признаки:
- депрессивные и паранойяльные синдромы;
- значительные психопатологические расстройства;
- продолжительный бред, галлюцинации;
- продуктивные заболевания с относительным сохранением интеллекта, памяти;
- дисмнестическими расстройства.
Лечение старческого психоза
Лечение старческого психоза проводится с учетом физического состояния пациентов. При депрессивных расстройствах применяются психотропные препараты, в некоторых случаях назначают одновременно два препарата.
Побочные действия обычно выражаются тремором и гиперкинезией, принимающие хроническое течение, а также плохо поддаются лечению.
При всех формах данного заболевания необходимо наблюдение за соматическим состоянием пациентов.
Острые формы старческого психоза при своевременно оказанном лечении имеют благоприятное течение. Продолжительное помрачение сознания черевато возникновением и развитием прогрессирующего психоорганического синдрома. Ремиссия настает при депрессивных состояниях, зрительном галлюцинозе Бонне, при других формах происходит ослабление продуктивных нарушений.
Для лечения старческих психозов в нашей «Клинике доктора Минутко» применяется комплексный подход. Проводится медикаментозное лечение, психотерапия, когнитивные тренинги, социальная реабилитация больных.
Особое внимание в «Клинике доктора Минутко» уделяется не только лечению, но также реабилитации пожилых пациентов, для чего используются специальные программы улучшения памяти, внимания и мышления.
Мы проводим психотерапию и консультации для родственников пациентов. Старческий психоз, лечение его представляет сложную задачу, посильную высококвалифицированным докторам.
Старческий психоз — это тяжелое заболевание, требующее бригадного подхода.
Дифференциальная диагностика страческого психоза, лечение его — является одним из направлений деятельности нашей клиники.
Лечение маразма в Москве
Старт такой патологии показывает значительные системные нарушения в организме больного. Начало болезни показывает прекращение по разным причинам организмом заниматься обновлением клеток, критичное разрушение коры головного мозга становится показателем аналогичных процессов во всех органах и системах организма.
Маразм на самом деле становится проявлением возрастных изменений в организме и свойственен представителям старшего возраста.
Одновременно специалистами диагностируется алиментарный маразм, провокатором которого становится недостаточное наличие в организме некоторых витаминов и микроэлементов, белков. Часто такой ситуации патология связана с недоеданием.
В том числе с недостаточным поступлением в организм питательных веществ на фоне избыточно строгих диет.
Признаки и симптомы маразма
Первыми признаками патологии становится нарушение мышления. Оно сопровождается проблемами с координацией, больному становится все сложнее запоминание и восстановлением происходящих событий. Маразм сопровождает старческий склероз и другие расстройства личности.
Начало маразматических нарушений показывает замещение клеток организма жиром и кальцием. Заболевание является неизлечимым. Мозговые нарушения часто приводят появлению негативных проявлений характера пациента.
Многие больные становятся капризными, требуют повышенного внимания. Дополнительно развитие патологии сопровождается общим ухудшением самочувствия. Большая часть пациентов постепенно слабеет.
Теряет возможность к самостоятельному обслуживанию, исполнению самых простых гигиенических процедур.
По мере развития патологии пациент теряет контакт с окружающим миром. Он перестает отдавать отчет своим действиям, не узнает знакомых и даже самых близких родственников. На поздних стадиях развития маразма больной переходит фактически в вегетативное состояние.
Одновременно с изменениями, присутствующими в коре головного мозга, начинаются изменения всего организма, обвисает кожа, увеличивается количество морщин. Старческий маразм чаще всего диагностируется после 60 лет, но эта патология, сопровождающаяся общим дряхлением организма, способна проявляться и ранее.
Лечение маразма
Полностью это заболевание вылечить невозможно. В условиях стационара больному назначается курс терапии, способному продлить развитие патологии, замедлить развитие ухудшений и на определенный период перевести заболевание в «спящее состояние».
Медики рекомендуют начинать профилактику этого сложного диагноза в самом раннем возрасте. Рекомендуется изменить привычный рацион питания и стиль жизни.
Значительно отдалить начало старческих изменений помогает включение в повседневный рацион питания продуктов, богатых насыщенными омега кислотами, витамином Е.
Пользу организму приносит включение в рацион рыбы и свежих овощей. Желательно снизить прием соли и сахара.
При разработке курса терапии используется назначение витаминных комплексов и поддерживающих средств, способствующих активизации всех жизненных процессов в организме.
Признаки и симптомы старческого маразма у женщин
Маразм, вызванный повреждениями коры головного мозга в результате травм или заболеваний, может поразить любого человека. Но старческий маразм чаще встречается у женщин.
Старт патологии приходится на период старше 60 лет. На фоне маразма наступает деменция. Пациентка становится неряшливой и неопрятной. Развитие болезни до полной потери личности у женщин длится несколько дольше, чем у мужчин. При этом любому больному с этой патологией требуется постоянный уход. Они не в силах самостоятельно себя обслуживать.
Лечение старческих маразмов
Старческий маразм способен настигнуть любого человека по мере наступления возрастных изменений в организме. Первыми на необратимые корректировки поведения чаще всего обращают внимание родственники и друзья. Больные длительный период не в состоянии самостоятельно обратить внимание на происходящие изменения поведения и состояния здоровья.
Рекомендуется немедленное обращение для получения консультации в психиатрическую клинику. Специалисты разработают для каждого больного индивидуальный курс поддерживающей терапии. Это поможет на максимально длительный срок отложить наступление вегетативного состояния.
На ранних этапах заболевания обращение в стационар для проведения лечения с помощью госпитализации не рекомендуется. Смена обстановки способна дополнительно оказать негативное влияние на самочувствие пожилого человека. Это станет дополнительным психологическим стрессом.
Психические расстройства позднего возраста
Психические расстройства позднего возраста – это заболевания, возникающие в предстарческом (пресенильном, инволюционном) и старческом возрасте.
Поскольку существуют большие расхождения в определении понятия «поздний возраст», в психиатрии под инволюционным периодом принято понимать возраст от 45 до 55 лет, а к старческому возрасту относить пациентов старше 60 лет (В. М. Блейхер, И. В.
Крук «Толковый словарь психиатрических терминов», 1995), что расходится с классификацией ВОЗ, согласно которой пожилыми считаются пациенты от 60 до 74 лет, а к старческому возрасту относят лиц от 75 до 90 лет.
Увеличение средней продолжительности жизни привело к изменению возрастной структуры населения, проявившейся в росте доли пациентов пожилого и старческого возрастов и, соответственно, пожилых больных, у которых проявляются те или иные соматические расстройства, а также выраженные нарушения психики.
Геронтологические психические расстройства:
- шизофрения
- биполярное аффективное расстройство
- эпилепсия
- симптоматические и органические психозы.
Психические расстройства позднего возраста принято делить на заболевания «органического» происхождения, которые возникают на основе определенного деструктивного процесса и ведут к слабоумию (деменции), и «функциональные» (обратимые и, как правило, не ведущие к грубому слабоумию) расстройства.
Лечение психических расстройств позднего возраста в ЕМС
Лечение аффективных (проявляются такими расстройствами, как депрессия или маниакальные состояния) и бредовых (проявляются преимущественно бредом) старческих психозов не отличается от психофармакотерапии аналогичных состояний при других психических заболеваниях.
В Европейском медицинском центре мы применяем комбинированное лечение нейролептиками и антидепрессантами – в зависимости от состояния пациента лечение может быть начато с применения нейролептиков и по достижении уменьшения тревожно-бредового возбуждения больного возможно подключения препаратов антидепрессивного действия.
Если у пациента с аффективным и аффективно-бредовым сенильном (старческим) психозом наблюдается нечувствительность к психотропным средствам, возможно назначение так называемой электросудорожной терапии (ЭСТ), при отсутствии противопоказаний. Поскольку ЭСТ неэффективна при бредовых формах сенильных психозов, применяется лечение нейролептиками.
Психофармакологическое лечение психических расстройств позднего возраста проводится в условиях многопрофильного стационара Европейского медицинского центра, где больным обеспечивается всесторонняя поддержка и лечение – проводится полное соматическое обследование, обеспечивается круглосуточный контроль за состоянием больного в процессе терапии и проводится профилактика осложнений.
Болезнь Паркинсона – дегенеративно-атрофическое заболевание головного мозга, проявляющееся в позднем возрасте и нередко сопровождающееся психическими нарушениями.
Самым эффективным средством терапии двигательных расстройств, применяющимся сегодня для лечения болезни Паркинсона, является L-ДОФА, но препарат имеет побочные эффекты (приблизительно у 50% больных возможны такие нарушения психики, как спутанность сознания, психомоторное возбуждение с тревогой, возбуждение, сонливость, усиление депрессии). Назначение L-ДОФА следует после тщательной оценки психического состояния больного и лечение начинается с малых доз, которые постепенно увеличиваются. При возникновении психотических расстройств наряду с постепенным уменьшением доз антипаркинсонических средств (вплоть до временной отмены) и дезинтоксикационной терапией возможно назначение небольших доз психотропных препаратов.
Болезнь Альцгеймера – проявляющееся преимущественно в предстарческом возрасте атрофическое заболевание головного мозга, которое приводит к слабоумию и сопровождается расстройствами высшей нервной деятельности.
Прогноз этого заболевания неблагоприятный и сегодня не существует доказанных эффективных методов его лечения.
На поздних этапах процесса больные, как правило, нуждаются в госпитализации в психиатрические больницы или помещении в психоневрологические интернаты.
Старческое слабоумие – это наиболее характерное для старческого возраста психическое заболевание с прогрессирующим распадом психической деятельности, завершающимся в большинстве случаев тотальным слабоумием (снижением всех интеллектуальных функций).
Некоторые зарубежные психиатры считают старческое слабоумие, своего рода, завершением физиологического процесса старения мозга, неизбежным в глубокой старости. При физиологическом старении также отмечается снижение уровня психической деятельности, напоминающее начальные симптомы старческого слабоумия.
Правильный уход и симптоматическая терапия имеют значение для судьбы таких пациентов –на начальной стадии заболевания больных рекомендуется оставлять в привычной домашней обстановке (если позволяет их состояние). Перевод в непривычную (в том числе больничную) обстановку может вызывать усугубление течения заболевания.
Больных госпитализируют только при особых показаниях (беспомощность, отсутствие ухода, опасность для себя и окружающих).
Убедительных данных, указывающих на эффективность лечения старческого слабоумия ноотропными препаратами, не существует, в связи с чем такая терапия может быть рекомендована лишь на начальных стадиях заболевания, а также при сочетании старческого слабоумия с атеросклерозом сосудов головного мозга. Психотропные средства в очень малых дозах показаны лишь при сильном возбуждении больного, стойкой бессоннице или психотических расстройствах.