Что такое костный мозг и где он вообще расположен?
Это кроветворная ткань, которая находится в крупных костях человека. В костном мозге есть гемопоэтические (кроветворные) стволовые клетки (ГСК), когда они делятся и созревают — образуются все виды клеток крови: эритроциты, лейкоциты, тромбоциты.
ГСК — отправная точка для процесса кроветворения в организме.
Процесс их деления практически ничем не ограничен: из небольшого числа ГСК может появиться множество «дочерних» клеток, они будут делиться дальше, созревать, а из них образовываться другие клетки крови.
Из-за такой способности ГСК к делению, они чувствительны к цитостатической химиотерапии и облучению.
Поэтому процесс кроветворения может нарушиться во время лечения онкологических заболеваний (у людей, проходящих высокодозную химиотерапию, как правило, этот процесс останавливается).
Если ввести такому пациенту подходящие ГСК, они смогут заселить костный мозг пациента своими «дочерними» клетками и восстановить кроветворение. Соответственно, цель врачей — собрать достаточное количество ГСК у здорового человека (донора) и пересадить их больному (реципиенту).
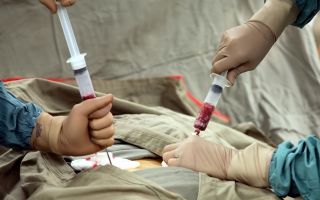
А как его достают? Большим шприцем из позвоночника?
Костный мозг — не спинной, поэтому никто не будет выкачивать у доноров стволовых клеток жидкость из позвоночника. Собрать клетки можно двумя способами. Первый и самый распространенный — взять их из крови. В таком случае донору предварительно на протяжении нескольких дней вводят подкожно препарат — стволовые факторы роста, что стимулирует выход ГСК из костного мозга в кровь.
Сам забор клеток из крови очень похож на обычное донорство компонентов крови, например, тромбоцитов. Человека сажают в кресло, из вены берут кровь, она фильтруется в аппарате. Дальше машина забирает себе стволовые клетки, а все остальное возвращает обратно донору. Процесс длится несколько часов.
Во втором случае берут не кровь, а сам костный мозг. Для этого донору делают общую анестезию, шприцем прокалывают тазовую кость и берут литр смеси костного мозга и крови (это не более 5 % всего костного мозга).
После из взятой смеси выделяют стволовые клетки. Операция длится примерно полчаса, а донор в этом случае около двух дней проводит в стационаре.
После процедуры могут быть болезненные ощущения, которые снимаются обезболивающими.
Второй вариант используется существенно реже, когда врачам не удается собрать периферические, то есть циркулирующие в крови, ГСК. Поскольку он сложнее, соглашаются на него в основном родственники нуждающегося в трансплантации. Впрочем, донор сам может выбрать способ забора клеток.
По данным американской компании Be The Match, которая курирует самый большой регистр (банк) доноров костного мозга в мире, хирургическое вмешательство для забора стволовых клеток требуется в 23 % случаев. По другим цифрам — американского Института юстиции — хирургическая процедура делается в 30 %, а в 70 % — стволовые клетки забирают через кровь.
Любой ли костный мозг подойдет больному или он чем-то отличается?
Нет, костный мозг у каждого свой. Найти себе донора с подходящими стволовыми клетками сложнее, чем с кровью.
Иногда среди родственников пациента может оказаться потенциальный донор костного мозга, но так бывает только в 50 % случаев.
Если среди родных нет никого подходящего, нужно искать человека с таким же HLA-генотипом (это цифровой показатель генов, он отвечает за тканевую совместимость).
Найти донора можно через регистры (банки) доноров костного мозга. В них содержатся данные людей, прошедших фенотипирование — исследование клеток и генотипа — и согласившихся стать донорами ГСК.
А как выглядят банки костного мозга?
Это не огромные больницы с генетическими материалами, а электронные базы, компьютерная сеть, в которой хранится информация о генотипе потенциальных доноров и больных. Система определяет, насколько совместимы донор и реципиент.
Совместимость у всех разная. У каждой клетки человека есть свой набор рецепторов — главный комплекс гистосовместимости.
Рецепторы находятся на поверхности клетки, и по ним можно определить информацию о белках, которые находятся внутри.
Так клетки собственной иммунной системы могут вовремя определять нарушения среды внутри клетки и устранять их или сигнализировать о них. До какого-то момента иммунная система способна таким образом распознавать наличие опухоли.
Для трансплантации необязательна совместимость групп и резус-факторов крови, важнее именно генетическая совместимость. Среди идеально подходящего неродственного донора и родственного донора, совпадающего не по всем пунктам, врачи выберут, скорее всего, последнего, потому что с ним ниже вероятность отказа от донации.
Порой больному подходят сразу 50-70 доноров, но бывает, что «генетический близнец» в регистре вовсе не находится.
В последнем случае можно попробовать организовать донорские акции, чтобы больше людей прошли типирование, но в любом случае, если подходящего донора нет в банке, помочь пациенту не получится.
Каждый год не менее трех тысяч людей умирают, потому что не смогли найти себе подходящего донора.
Пациент и донор с одним и тем же этническим происхождением вероятнее подойдут друг другу. Чем больше людей проходит типирование, тем больше в регистрах разных генетических данных, а значит, выше вероятность совместимости пациента и донора.
По данным американской компании Be The Match, больше всего проблем с поиском донора костного мозга у темнокожих людей, индейцев, уроженцев Аляски, азиатов, коренных гавайцев и других жителей островов Тихого океана, латиноамериканцев и метисов.
Американский Институт юстиции сообщает, что афроамериканцы, у которых нет родственного донора, находят себе подходящего только в 25 % случаев, при этом, если донора нашли, в 80 % случаев это единственный вариант в реестре. Для азиатов этот показатель равен 40 %, для латиноамериканцев — 45 %, для европейцев — 75 %.
Конкретный процент для метисов в статистике не приводится, но институт уточняет, что для них ситуация гораздо хуже.
Зачем нужны доноры костного мозга?
Трансплантация костного мозга ежегодно требуется более чем 5 тысячам россиян, из них 4214 пересадок нужны взрослым и 900 — детям. В России нет общего регистра данных для доноров, каждый банк считает своих доноров сам. По словам онколога-гематолога Сергея Семочкина, самый большой банк стволовых клеток в России находится в Кирове в центре «Росплазма». В нем зарегистрировано 35 787 человек.
Еще один большой реестр доноров костного мозга в нашей стране находится в ведении «Русфонда» — Национальный регистр доноров костного мозга имени Васи Перевощикова. Он существует с 2013 года и объединяет 12 региональных российских регистров и один казахский. На 31 октября 2019 года в нем состояли 29 178 доноров костного мозга.
Во всемирном банке костного мозга (Bone Marrow Donors Worldwide) зарегистрировано 35,6 миллиона человек. Однако найти там совместимого с россиянином донора сложно — в нашей стране много национальностей и генетических сочетаний, которых нет больше нигде в мире. Вероятность, что русский человек найдет подходящего донора в отечественном регистре, выше, чем в зарубежных.
Семочкин приводит пример, что зачастую кавказцы не могут найти своего «генетического двойника» в европейской базе. Но у них больше детей в семье, поэтому выше вероятность найти родственного донора. Огромная проблема с поиском доноров и у малочисленных этносов, например, жителей Крайнего Севера. Как правило, найти донора им не удается.
Единственное решение проблемы — вступление в национальный регистр как можно большего количества людей разных национальностей.
Как объясняет Семочкин, затраты на трансплантацию клеток и все остальные процедуры российского пациента с российским же донором не превышают 160 000 рублей. В то же время процедуры и трансплантация с донором из европейского банка требуют порядка 20 000 евро.
Государство не может выделить такие деньги, у пациентов их тоже, как правило, нет — финансирование ложится на благотворительные фонды.
Как стать донором?
В России стать донором может любой здоровый гражданин РФ без хронических заболеваний в возрасте от 18 до 45 лет, в некоторых случаях — до 50 лет. Возраст имеет значение: чем моложе донор, тем выше концентрация клеток в трансплантате и их «качество».
Студентка магистратуры МГИМО Ирина стала донором костного мозга в конце октября этого года. До этого она с 18 лет регулярно сдавала кровь и тромбоциты в донорских организациях. Три года назад она прочитала колонку Валерия Панюшкина «Встреча» о том, как познакомились донор и реципиент, и окончательно решила сдать костный мозг.
Первый шаг — сдача крови на типирование. Это можно сделать в любой из крупных частных медицинских лабораторий или в лабораториях некоторых медицинских центров или регистров. Посмотреть полный список центров, позволяющих попасть в банк «Русфонда», можно здесь.
Ирина выбрала Национальный медицинский исследовательский центр гематологии. Там она сдала около 10 миллилитров крови на типирование и подписала соглашение о вступлении в регистр. Оно ни к чему не обязывает донора — можно отказаться в любой момент.
Но это важно для реципиента — за 10 дней до пересадки стволовых клеток проводится высокодозная химиотерапия, которая полностью уничтожает кроветворную и иммунную системы.
Поэтому отказ в последнюю минуту может быть губителен для того, кто ждет трансплантации.
Через полтора месяца после типирования на электронную почту Ирины пришло сообщение, что с анализами все в порядке и ее занесли в регистр.
«Я тогда почувствовала большую ответственность. Стояла на перекрестке и думала: а вдруг меня сейчас собьет машина, и я не смогу сдать… Меня это не то чтобы особо напрягало, но я стала отвечать на все звонки с незнакомых номеров, мало ли», — вспоминает она.
Через два года Ирине в мессенджер с неизвестного номера написали, что она подошла пациенту (из России), позвали на расширенное типирование, а также сдать анализы на ВИЧ и гепатит.
Результаты анализов она ждала еще пять дней, параллельно врачи обследовали остальных подходящих доноров.
Ответ прислали также в мессенджере: совместимость Ирины с пациентом 9 из 10, а у другого донора 10 из 10, врачи выбрали его.
Спустя полгода ей снова позвонили, оказалось, что пересадка так и не состоялась, а донор все еще был нужен. Она приехала в центр гематологии, поговорила с врачом, сдала кровь на биохимию, ВИЧ, сифилис, сделала флюорографию и ЭКГ. Через несколько дней позвали на уколы.
Количество уколов зависит от веса донора, в среднем, делают 1-2 укола в день на протяжении трех дней. Ирине назначили дважды в день. Родителям она не стала говорить про свое донорство — не поняли бы.
Поэтому приходилось прятать шприцы с лекарством в упаковках от зубной пасты в холодильнике.
По словам девушки, побочные эффекты были незначительные: на второй день появилась небольшая ломота в костях, «будто провела ночь в неудобной кровати», на третий — ощущение «тяжелой головы». Все это время врачи были на связи.
Медицинские организации одинаково заботятся и о доноре, и о реципиенте: с момента прохождения необходимых для сдачи процедур донор формально числится как пациент при госпитализации, даже если не лежит в больнице, а сидит дома, как Ирина.
Можно ли донору знакомиться с реципиентом?
Да, но через два года и только если обе стороны согласны. За два года станет понятно, смог ли костный мозг донора прижиться у реципиента. В некоторых европейских странах и США этот срок составляет один год. А в Испании донорам и реципиентам запрещено видеться на протяжении всей жизни. Анонимность обеспечивает безопасность.
Если они познакомятся сразу после донации, а через месяц костный мозг не приживется, то родственники больного могут «отомстить» донору, обвинить его в чем-то, в чем он не виноват. Анонимность позволяет избежать этого.
С другой стороны такая мера позволяет избегать шантажирования родственников реципиента и вымогательства у них денег.
Донорство костного мозга проводится безвозмездно, можно узнать лишь пол и возраст больного, а также передать что-то анонимное в знак поддержки. Ирина передала открытку, на которой изображены руки, держащие кофейную чашку, на фоне гор.
«Я там написала: поправляйся, я в тебя верю. Никакую информацию о себе нельзя указывать, мне даже сказали писать в настоящем времени, чтобы не было окончаний прошедшего времени, по которым можно определить род», — рассказывает Ирина.
Потенциальную встречу с реципиентом девушка не представляет. По количеству взятых у нее стволовых клеток и предполагаемой массе тела, она считает, что ее реципиент — мужчина средних лет. «Я не хочу, чтобы он чувствовал себя обязанным, да и о чем мы будем разговаривать? Я бы хотела, чтобы эта встреча произошла на каком-то мероприятии, в медицинском центре, например. Так мне было бы легче».
Трудно ли восстановиться после донорства костного мозга?
Пообщаться с корреспондентом Ирина смогла уже через пару дней после донации: «Мне важно, чтобы мои друзья и другие люди видели, что я сдала костный мозг и со мной все нормально. Я не лежу после этого в реанимации».
Донор отдает малую часть своего костного мозга — 5 % стволовых клеток здорового человека достаточно для восстановления кроветворения у больного.
Потеря части стволовых клеток никак не ощущается, а их объем полностью восстанавливается в течение семи-десяти дней. Оставшиеся в крови донора ГСК самостоятельно обратно всасываются в костный мозг.
Повторное донорство возможно уже через три месяца после забора клеток, то есть сдать костный мозг можно несколько раз за жизнь.
На каком уровне находится трансплантация стволовых клеток в России?
По словам Сергея Семочкина, сама российская система пересадки костного мозга очень хорошая, но проблема в нехватке учреждений, делающих трансплантацию, в России их — единицы. Недостаточно учреждений, квалифицированных сотрудников, нет государственного финансирования.
После трансплантации реципиент должен еще несколько лет — минимум два года — получать терапию на подавление иммунных реакций. Например, если пациент из региона, а костный мозг ему пересаживали в Санкт-Петербурге, то дальнейшее ведение пациента должно проходить в его регионе. Но это сложно, объясняет Семочкин, врачей в регионах к этому не готовят, они не понимают, что делать.
В итоге люди вынуждены постоянно обращаться в федеральный центр, а это тормозит трансплантацию следующих пациентов.
Как делается трансплантация костного мозга
Как делается трансплантация костного мозга: типы, выздоровление, продолжительность жизни
Трансплантация костного мозга или стволовых клеток — это медицинская процедура, выполняемая для замены поврежденного или разрушенного костного мозга. Его можно использовать для лечения состояний, влияющих на клетки крови, таких как лейкемия и лимфома.
Трансплантация костного мозга выполняется путем трансплантации стволовых клеток крови, которые отвечают за производство новых клеток крови и способствуют росту нового костного мозга.
Стволовые клетки — это особые клетки, вырабатываемые костным мозгом (губчатая жировая ткань в центре некоторых костей), которые могут превращаться в различные типы клеток крови, включая:
- Красные кровяные тельца, переносящие кислород и питательные вещества по телу
- Лейкоциты — помогают бороться с инфекцией
- Тромбоциты, которые отвечают за образование сгустков и помогают остановить кровотечение
Пересадка костного мозга заменяет поврежденные стволовые клетки здоровыми. Это помогает вашему организму вырабатывать достаточно белых кровяных телец, тромбоцитов или красных кровяных телец, чтобы избежать инфекций, нарушений свертываемости крови или анемии.
Вам может потребоваться пересадка стволовых клеток, если ваш костный мозг перестает работать и не производит достаточно здоровых клеток крови.
Здоровые стволовые клетки могут быть получены от донора (аллогенная трансплантация) или они могут быть выращены и получены из вашего собственного тела (аутологичная трансплантация).
Трансплантация костного мозга может проводиться по разным причинам. Как правило, они выполняются для лечения состояний, при которых костный мозг человека поврежден и больше не может нормально функционировать и производить новые здоровые клетки крови.
Эти процедуры также могут выполняться для замены клеток крови, поврежденных или разрушенных из-за хронических инфекций, лечения рака или химиотерапии и других заболеваний.
Трансплантация костного мозга может быть полезна пациентам как с раковыми (злокачественными), так и с доброкачественными (доброкачественными) состояниями, включая:
- Апластическая анемия: заболевание, при котором костный мозг не может производить новые клетки крови (недостаточность костного мозга).
- Талассемия: наследственное заболевание крови, при котором организм вырабатывает аномальную форму гемоглобина, неотъемлемую часть эритроцитов.
- Поврежденный костный мозг: в результате химиотерапии
- Серповидно-клеточная анемия: наследственное заболевание крови, вызывающее деформацию эритроцитов.
- Различные типы рака, поражающие костный мозг: такие как острый / хронический лейкоз, лимфома Ходжкина / неходжкинская, множественная миелома и нейробластома.
- Врожденная нейтропения: наследственное заболевание, вызывающее рецидивирующие инфекции.
трансплантаты стволовых клеток можно разделить на два основных типа:
1) Аллогенные трансплантаты
Донор должен быть близким по генетике. Обычно первичный выбор доноров совместим с членами семьи или родственниками, но генетические совпадения также можно найти в реестре доноров.
Стволовые клетки крови, используемые при трансплантации аллогенных стволовых клеток, можно получить из:
- Донорская кровь
- Костный мозг в тазовой кости донора
- Кровь из сданной пуповины
Аллогенная трансплантация необходима, если у вас есть заболевание, при котором повреждены клетки костного мозга. Результат трансплантации аллогенных стволовых клеток во многом зависит от того, насколько близко донорские клетки соответствуют вашим собственным.
2) Аутологичные трансплантаты
При трансплантации аутологичных стволовых клеток здоровые стволовые клетки крови из вашего собственного тела заменяют поврежденный костный мозг.
Этот тип процедуры дает вам преимущества перед использованием стволовых клеток от донора, поскольку вам не нужно беспокоиться о том, будут ли донорские клетки генетически соответствовать вашим собственным клеткам.
Процедура обычно включает сбор ваших клеток, а затем проведение химиотерапии или облучения для удаления любых больных или поврежденных клеток. После завершения лечения ваши собственные здоровые клетки вернутся в ваше тело.
Имейте в виду, что этот тип трансплантации костного мозга можно использовать только в том случае, если у вас еще есть здоровый костный мозг, который в дальнейшем может производить достаточно здоровых клеток крови.
Трансплантация стволовых клеток обычно проводится только в следующих случаях:
- Другие методы лечения не помогли с вашим состоянием
- Потенциальная польза от трансплантации перевешивает риски
- Ваш врач определил, что ваше здоровье относительно хорошее, несмотря на ваше основное заболевание.
Когда ваш врач решит, что вы готовы, вам сделают пересадку. Процедура похожа на переливание крови.
- Анализы и обследования перед процедурой
- Сбор урожая
- Кондиционирование
- Пересадка стволовых клеток
- Восстановление
Перед трансплантацией вы пройдете несколько тестов, чтобы определить свой общий уровень здоровья и статус вашего состояния, чтобы выяснить, какой тип клеток костного мозга вам нужен, а также убедиться, что вы физически подготовлены к процедуре.
Сбор — это процесс получения стволовых клеток для трансплантации, которые могут быть получены либо от вас, либо от генетически подобранного донора.
Если стволовые клетки поступают от вас, вы пройдете процедуру, называемую аферезом, чтобы собрать необходимые клетки.
Перед аферезом вам сделают инъекции, содержащие факторы роста, которые помогут в производстве стволовых клеток и перемещении клеток в вашу циркулирующую кровь для последующего сбора.
Во время афереза ваша кровь будет забираться из вены через капельницу, а затем циркулировать через машину. Этот аппарат идентифицирует и отделяет ваши стволовые клетки от остальной крови, которые собираются и замораживаются для будущего использования при трансплантации.
Оставшаяся кровь возвращается в ваше тело.
Аферез проводится под общей анестезией, то есть вы будете спать и не почувствуете боли.
Если у вас трансплантат с использованием стволовых клеток от донора (аллогенный трансплантат), как только будет найден подходящий донор, у этого человека будут собираться стволовые клетки для трансплантации, которые можно получить либо из крови донора, либо из костного мозга, в зависимости от вашего состояния. решение бригады трансплантологов.
Иногда стволовые клетки могут быть взяты из крови донорской пуповины. Матери могут пожертвовать пуповину после рождения ребенка. Кровь из этих шнуров замораживается и хранится в банке до тех пор, пока не возникнет необходимость в пересадке.
Ваша медицинская бригада проведет высокие дозы радиации или химиотерапии, чтобы подготовить вас к новым стволовым клеткам. Это называется процессом кондиционирования.
Кондиционирование делается для:
- Уничтожайте раковые клетки, если вы лечитесь от ракового заболевания
- Подавите свою иммунную систему, чтобы снизить риск отторжения трансплантата
- Подготовьте свой костный мозг к новым стволовым клеткам, уничтожив существующие клетки костного мозга.
Возможно, вам понадобится принимать некоторые лекарства во время процесса кондиционирования. Они будут введены вам через центральную линию (трубку), которая соединена с веной около шеи или сердца.
На кондиционирование может уйти до недели, поэтому вам, скорее всего, придется на это время остаться в больнице.
4) Трансплантация стволовых клеток
Трансплантация обычно проводится через день или два после завершения кондиционирования. Этот процесс часто занимает около пары часов.
Стволовые клетки вводятся в ваше тело по центральной линии. Процедура будет выполняться, пока вы не спите, но вы не почувствуете боли. Этот процесс также обычно называют приживлением.
После завершения трансплантации вам нужно будет оставаться в специальной стерильной больничной палате в течение первых нескольких недель после трансплантации.
Типичное время восстановления после процедуры составляет около трех месяцев и обычно зависит от:
- Состояние, которое лечат
- Химиотерапия
- Радиация
- Донорский матч
- Где проводится пересадка
После завершения трансплантации вы будете регулярно находиться под наблюдением . Если он прошел успешно и ваше тело начало вырабатывать новые кровяные тельца, ваши тесты покажут повышение количества лейкоцитов.
Обычно это происходит между 10 и 28 днями после первичной трансплантации.
Вернувшись домой, вам нужно быть осторожным, чтобы не контактировать с людьми, больными инфекциями.
Каковы риски и осложнения трансплантации костного мозга?
Трансплантация стволовых клеток или костного мозга — это комплексное лечение, которое сопряжено со значительным риском серьезных осложнений.
Перед началом лечения проконсультируйтесь с врачом о возможных побочных эффектах или рисках.
Во время лечения у вас могут возникнуть некоторые побочные эффекты, в том числе:
- Головная боль
- Тошнота
- Боль
- Одышка
- Лихорадка и озноб
Хотя эти симптомы обычно кратковременны, трансплантация костного мозга может нести легкие или серьезные осложнения, такие как:
- Болезнь трансплантата против хозяина (GvHD): в некоторых случаях трансплантированные клетки идентифицируют клетки реципиента как «чужие» и атакуют их. Это известно как болезнь трансплантат против хозяина (РТПХ).
Обратите внимание на некоторые из этих симптомов РТПХ:
- Зудящая сыпь
- Диарея
- Чувство и тошнота
- Чувствительный и сухой рот
- Сухие глаза
- Одышка
- Суставная боль
- Пожелтение кожи и белков глаз (желтуха)
РТПХ может возникнуть в течение нескольких месяцев, года или 2 лет после трансплантации. Состояние обычно легкое, но иногда может быть опасным для жизни.
- Отказ трансплантата: происходит, когда пересаженные клетки не начинают производить новые клетки, как должны.
- Кровотечение в легких, головном мозге и других частях тела.
- Катаракта : связана с помутнением хрусталика глаза.
- Повреждение жизненно важных органов
- Ранняя менопауза
- Анемия: возникает, когда организм не производит достаточно красных кровяных телец.
- Инфекции
- Тошнота, диарея или рвота
Ваши шансы на развитие этих осложнений зависят от различных факторов, включая ваш возраст, ваше общее здоровье, по типу от пересадки вы имели, и условие вы лечили.
Не забудьте поговорить со своим врачом о любых проблемах, которые могут у вас возникнуть. Они могут помочь вам сопоставить риски и осложнения с потенциальными преимуществами этой процедуры.
По данным Национальной медицинской библиотеки США, «увеличение возраста является плохим прогностическим фактором для выживания после трансплантации костного мозга».
Как и ожидалось, трансплантаты для пациентов с незлокачественными (незлокачественными) заболеваниями имеют гораздо более высокий уровень успеха: выживаемость от 70% до 90% с подходящим донором-братом и от 36% до 65% с неродственными донорами.
Однако ожидаемая продолжительность жизни пациентов, перенесших аутотрансплантацию и использовавших свои собственные стволовые клетки в качестве доноров, выше, чем у пациентов, которые использовали неродственных доноров.
Полученные результаты
Хотя цели трансплантации костного мозга включают контроль или лечение вашего заболевания, это может зависеть от вашей уникальной ситуации и / или заболевания. Эти трансплантаты могут быть хорошим лекарством от одних заболеваний и привести к ремиссии других.
Хотя серьезные проблемы возникают во время процесса трансплантации, это может обескураживать, однако важно помнить, что многие выжившие также испытали аналогичные трудности во время лечения, но в конечном итоге перенесли успешные трансплантаты и вернулись к нормальной повседневной деятельности с хорошим качеством жизни.
Не забывайте всегда обсуждать вашу ситуацию с лечащим врачом и взвешивать преимущества с недостатками, чтобы иметь четкое представление о том, может ли процедура быть полезной для вашего состояния.
Источники
- Абдулкадыров К.М., Шебалин В.Н. Трансплантация костного мозга. Л.: Медицина, 1976.
- Трансплантология. Руководство. Под ред. ак. В.И. Шумакова. М. 1995.
- Яровинский М.Я. Медицинская этика (биоэтика). М.: Медицина, 2006.
- Sultana N., Wang M. Fabrication of tissue engineering scaffolds using the emulsion freezing/freeze-drying technique and characteristics of the scaffolds / N. Sultana, M. Wang //Integrated Biomaterials in Tissue Engineering. – 2012. – С. 63- 89
- Zhang S. et al. Poly-3-hydroxybutyrate-co-3-hydroxyvalerate containing scaffolds and their integration with osteoblasts as a model for bone tissue engineering / S. Zhang, M. P. Prabhakaran, X. Qin, S. Ramakrishna //Journal of biomaterials applications. – 2015. – Т. 29. – №. 10. – С. 1394-1406
Пересадка стволовых клеток. Показания, методика проведения и прогноз
содержание
Пересадка стволовых клеток – это инновационный метод лечения заболеваний, ранее считавшихся неизлечимыми. Стволовые клетки в организме содержатся в костном мозге.
Они способны дифференцироваться в клетки любой ткани, потому незаменимы в течение всей жизни для поддержания всех органов в здоровом состоянии.
Участвуя также в столь важной функции костного мозга, как кроветворение, стволовые клетки продуцируют три главных компонента крови: лейкоциты (защита от инфекций), тромбоциты (свёртываемость крови), эритроциты (транспорт кислорода по кровеносной системе во все органы и ткани).
Хотя подавляющее большинство стволовых клеток содержится в костном мозге, обнаруживаются они и в самой крови (в значительно меньшем количестве).
Также замечено, что большой запас стволовых клеток содержится в пуповине и плаценте новорожденного ребёнка.
Этот материал абсолютно совместим со стволовыми клетками младенца, поэтому в последнее время стала активно изучаться возможность сохранения этого бесценного материала для каждого человека в момент его рождения.
Запись на консультацию
Пересадка стволовых клеток имеет жизненно важное значение при некоторых тяжёлых заболеваниях. В ряде случаев – это единственная возможность вылечиться.
2.Заболевания при которых подтверждена эффективность пересадки
Подтверждена эффективность пересадки стволовых клеток при:
- лейкозе;
- лимфоме;
- апластической анемии;
- бета-талассемии;
- серповидно-клеточной анемии;
- врождённых тяжёлых расстройствах обмена веществ;
- иммунных заболеваниях (таких, как ВИЧ, системная красная волчанка, системный склероз).
3.Этапы пересадки стволовых клеток
Пересадка стволовых клеток проходит в несколько этапов. Каждый из них очень важен, поэтому конечный результат и послеоперационный прогноз зависят от правильного прохождения каждой фазы лечения.
1. Подбор донора
Наиболее подходят для трансплантации стволовые клетки либо самого больного, либо того материала, что был собран и сохранён при его рождении. Но второе в клинической реальности пока остается редкостью.
В настоящее время такая возможность доступна лишь некоторым самым маленьким пациентам, поскольку сохранение полученного при рождении материала только начинает входить в медицинскую практику, и на сегодняшний день это достаточно дорогое удовольствие.
Получать стволовые клетки от самого больного в течение жизни целесообразно только в период, когда он здоров или пребывает в фазе глубокой ремиссии, т.е. когда все показатели костного мозга соответствуют норме.
По степени совместимости также очень благоприятный прогноз дают стволовые клетки, полученные от однояйцевого близнеца больного. Однако, проблема в том, что многими тяжёлыми заболеваниями близнецы болеют одновременно.
Материал от других ближайших родственников совместим лишь с вероятностью 25%.
Если возможность получить стволовые клетки от самого пациента или его родных исключена, подбор материала для трансплантации проводится через банк доноров стволовых клеток.
2. Подготовительный этап
На этом этапе больной получает химиотерапию в дозах, превышающих таковые при стандартных схемах этого вида лечения.
В результате уничтожаются стволовые клетки самого пациента вместе со злокачественными. Костный мозг становится «стерильным», «пустым» и готовым принять новые клетки.
Этот тяжелый этап обычно сопровождается поддерживающей терапией для снижения общетоксического действия химиопрепаратов.
3. Пересадка стволовых клеток
В подготовленный организм через катетер, установленный в крупной вене, вливается кровь со здоровыми стволовыми клетками. Процедура длится около часа и мало чем отличается от обычного переливания крови.
4. Период иммунного дефицита
Это очень ответственный период, поскольку новые стволовые клетки ещё не прижились и не начали выполнять свои функции, а собственный иммунитет человека полностью уничтожен.
Для сохранения жизни пациента принимается комплекс мер, исключающих попадание в организм инфекций. Пациент находится в стерильной палате, воздух в которой регулярно фильтруется, больному нельзя выходить, запрещены любые посещения и передачи.
Постоянно проводятся мероприятия для поддержания больного в этот опасный период: переливания крови, детоксикация.
5. Приживление стволовых клеток
Регулярные осмотры и исследования позволяют понять, когда костный мозг начинает восстанавливаться. Стволовые клетки постепенно приживаются в новом организме, начиная выполнять кроветворные функции. Повышается иммунитет, уходят системные расстройства (нормализуется температура тела, пищеварение, восстанавливаются слизистые оболочки, печень и состав крови).
Прогноз
Когда ставится вопрос о жизни и смерти, пациент обычно готов использовать любой шанс.
Однако, решение о пересадке стволовых клеток является очень сложным и принимается далеко не всегда (даже при наличии, скажем, соответствующих финансовых возможностей), потому что при определенных условиях операция приносит лишь дополнительные и бессмысленные страдания. Исход болезни в случае пересадки стволовых клеток зависит от следующих факторов:
- степень совместимости донорского материала со стволовыми клетками больного;
- возраст пациента (для молодых прогноз более благоприятен);
- состояние больного к моменту операции (решается вопрос, сможет ли человек пережить трудные послеоперационные этапы);
- отсутствие серьёзных инфекционных заболеваний с латентным течением (цитомегаловирус, микоплазмоз, хламидийные инфекции);
- объём донорского материала (чем больше здоровых стволовых клеток трансплантируется, тем эффективней лечение, однако в этом случае повышается и риск отторжения донорского материала).
Запись на консультацию
Зачем сдают пуповинную кровь
Надо ли сдавать на хранение пуповинную кровь? Это вопрос продвинутых родителей. Ответ на него совсем не простой и далеко не однозначный, поэтому стоит сначала ответить на гораздо более простые вопросы.
Что такое пуповинная кровь?
Это кровь, которая остается в пуповине и плаценте после рождения ребенка. Она богата стволовыми клетками, которые можно использовать для лечения разных заболеваний.
Что такое стволовые клетки?
Это клетки-первоисточники. Дело в том, что большинство клеток в нашем организме высокоспециализированы и не похожи друг на друга. Клетка печени очень отличается от клетки сердца, потому что у них разная работа. Все высокоспециализированные клетки в процессе деления создают свои точные копии: из клетки печени может получиться только клетка печени.
А стволовые клетки не имеют четкой дифференцировки, поэтому из них можно вырастить практически любую ткань. Такие клетки можно обнаружить в крови и костном мозге у взрослых и детей. Впервые стволовые клетки были описаны в 1908 году русским гистологом Александром Максимовым, их изучение продолжается более 100 лет.
Правда, что стволовые клетки используют для лечения болезней?
Да, но стволовые клетки — не панацея. Из пуповинной крови извлекают гемопоэтические стволовые клетки, из них можно вырастить клетки кроветворной и иммунной системы. Такими клетками можно вылечить лишь ограниченное число болезней. Чаще всего и успешнее всего они применяются для лечения острых и хронических лейкозов.
При злокачественных заболеваниях крови проводится очень агрессивная химиотерапия, «убивающая» не только рак, но и всю систему кроветворения. Для того чтобы вылечить человека, необходимо полностью заменить больную систему кроветворения донорской — требуется пересадка (трансплантация) гемопоэтических стволовых клеток.
Съесть плаценту
Кроме того, метод лечения стволовыми клетками пытаются применять в терапии более 70 различных заболеваний, в том числе таких, которые современная медицина лечить не умеет совсем. Исследователи предлагают методику при детском церебральном параличе, болезни Альцгеймера, сахарном диабете и других серьезных заболеваниях. Идут работы по лечению инсультов, инфарктов, переломов, цирроза печени.
Результаты, откровенно говоря, получаются очень разные, так что говорить о том, что всем надо срочно лечиться стволовыми клетками, преждевременно. Однозначные показания для трансплантации клеток пуповинной крови пока ограничиваются небольшим перечнем генетических, гематологических и онкологических заболеваний.
Пуповинная кровь лучше, чем костный мозг?
Клетки из пуповинной крови реже вызывают отторжение у реципиентов (людей, которым пересаживают ткани) и могут подойти большему количеству людей. Кроме того, получить пуповинную кровь очень легко, а сбор костного мозга у донора требует обезболивания и иногда дает осложнения.
Также пуповинную кровь легко заморозить и поместить в криохранилище на долгие годы, а костный мозг следует пересадить реципиенту в ближайшее время.
Как собирают и хранят пуповинную кровь?
Собрать пуповинную кровь очень просто: после рождения ребенка пуповина, связывающая малыша с плацентой, пережимается и пересекается. После этого с помощью специального набора собирают кровь, оставшуюся в пуповине и плаценте.
Сама процедура проста, совершенно безболезненна и безопасна, но если акушерская ситуация требует немедленного оказания помощи матери или ребенку, сбор пуповинной крови может не состояться.
Ведение родов и выполнение стандартных акушерских процедур никто не меняет ради того, чтобы удобнее было собрать кровь для хранения.
Так происходит не только в нашей стране, но и во всем мире, и это закреплено в нормативных документах1.
Пуповинная кровь может храниться в специальных банках стволовых клеток. Это организации, занимающиеся сбором, обработкой, хранением биологического материала. Во всем мире банки стволовых клеток могут быть государственными и частными. Точно так же обстоят дела и в нашей стране.
Основное отличие в том, что в государственный банк материал передается безвозмездно и может быть использован для любого пациента, которому подойдет. А в частных банках пациенты платят за забор и хранение своего биоматериала, чтобы распоряжаться им по своему собственному усмотрению.
Как обратиться в государственный гемобанк?
Если супружеская пара решит собрать пуповинную кровь и сдать в государственный банк, то следует поискать родильные дома, которые могут оказать такую услугу. За несколько недель до родов у матери берут кровь на анализы, чтобы исключить инфекции, изучают семейный анамнез и предлагают подписать информированное согласие.
Сбор пуповинной крови пока не входит в стандарты оказания медицинской помощи, поэтому это делают далеко не везде. Государственных банков в нашей стране пока немного. Известный благотворительный фонд «Подари жизнь» сообщает об успешной работе Царицынского банка пуповинной крови от департамента здравоохранения города Москвы и банка в Самаре.
Какие плюсы и минусы у договора с частным банком?
При выборе коммерческого банка супружеская пара заключает договор на проведение процедуры, и специально обученный человек прибывает к завершению родов практически в любой родильный дом на всей территории нашей огромной страны. Это, конечно, очень удобно. А главное, что при обращении в частный банк «вкладчики» приобретают свою собственную биостраховку от ряда болезней. Однако, не все так радужно.
Иногда пуповинной крови очень мало, практически нечего сохранять. Это бывает при преждевременных родах или без видимой причины. Кроме того, пуповинная кровь содержит не так уж много стволовых клеток. На практике для того чтобы провести нормальную трансплантацию взрослому человеку, обычно объединяют материал от нескольких доноров. Так что вашей «страховки» может оказаться недостаточно.
Кроме того, крайне редко стволовые клетки пуповинной крови могут впоследствии помочь этому же ребенку.
Для лечения генетических заболеваний, к примеру, они совершенно не годятся, потому что носят ту же самую генетическую проблему.
Бóльшая часть заболеваний крови также связана с генетическими нарушениями, поэтому трансплантация собственных стволовых клеток возможна лишь при скромном перечне лимфопролиферативных заболеваний.
Чаще же используется аллогенная трансплантация — когда клетки пересаживают другому человеку. Безусловно, тут есть большая вероятность, что собранный материал подойдет брату или сестре новорожденного. Или родителям. Или… какому-нибудь совершенно постороннему человеку.
Поэтому агрессивные рекламные предложения коммерческих банков стволовых клеток, обещающие гарантированное «биострахование», достаточно спорны. Однако если в семье есть человек, у которого уже имеется или может развиться заболевание, для лечения которого применяются стволовые клетки, можно всерьез задуматься об использовании такой возможности2.
Хранение пуповинной крови в качестве «биологической страховки» против каких-нибудь будущих заболеваний не оправдано!3 Целесообразнее не тратить средства на подобное «страхование», а сдать кровь в некоммерческий банк. Вероятность того, что это кому-то поможет, гораздо выше.
Принимая окончательное решение о сборе и хранении пуповинной крови, нужно учитывать следующее:
- некоммерческие банки стволовых клеток помогают людям бороться с тяжелыми болезнями;
- этнически малочисленные группы имеют серьезные затруднения с подбором подходящего донора; если ваша национальность малочисленна, имеет смысл пополнить общедоступный банк стволовых клеток;
- далеко не в каждом родильном доме можно собрать пуповинную кровь для передачи в государственный банк стволовых клеток, и если вам предлагают участие в такой программе — не отказывайтесь;
- хранение стволовых клеток ребенка в качестве «страховки» в коммерческом банке — не самое лучшее вложение средств и биоматериала и не рекомендуется профессиональными сообществами;
- если у вас уже есть ребенок, страдающий заболеванием, при котором используют трансплантацию стволовых клеток, пуповинная кровь его брата или сестры может помочь в лечении, вероятность того, что такая кровь хорошо подойдет, — высокая;
- если вы решили хранить пуповинную кровь в частном банке, поинтересуйтесь заранее стоимостью полного комплекса услуг; учтите, что придется оплачивать не только забор, но и хранение биоматериала.
Оксана Богдашевская
Фото istockphoto.com
1 Cord blood banking for potential future transplantation: subject review. American Academy of Pediatrics. Work Group on Cord Blood Banking // Pediatrics. 1999 Jul; 104 (1 Pt 1): 116-8.
2 American Academy of Pediatrics Section on Hematology/Oncology; American Academy of Pediatrics Section on Allergy/Immunology, Lubin BH, Shearer WT. Cord blood banking for potential future transplantation // Pediatrics. 2007 Jan; 119(1): 165-70. [PMID: 17200285]
3 ACOG Committee Opinion No. 648: Umbilical Cord Blood Banking // Obstet Gynecol. 2015 Dec; 126(6): e127-9. [PMID: 26595583]