Интерлейкин-6 является одним из важнейших медиаторов острой фазы воспаления. Избыточная продукция интерлейкина 6 вызывает повреждение тканей вследствие аутоиммунной реакции. Например, повреждение суставов при ревматоидном артрите, активирует остеокласты, повреждающие костную ткань.
Маркер воспаления ИЛ-6
Старение характеризуется хроническим системным воспалением. Одними из важнейших маркеров воспаления являются С-реактивный белок и интерлейкин-6 (ИЛ-6). ИЛ-6 входит в состав секретома сенесцентных клеток или иными словами стареющих клеток (SASP). Вот почему, чем выше уровень ИЛ-6, тем возможно выше уровень стареющих клеток в организме. Чем выше ИЛ-6 в организме, тем выше вероятность перерождения клеток в раковые с их метастазированием.
Ссылки на исследования:
- www.ncbi.nlm.nih.gov/pubmed/24698728
- www.ncbi.nlm.nih.gov/pubmed/26512918
Как показали исследования, пациенты, у которых уровеньИЛ-6 в плазме крови находился в трети самых высоких значений, имели в 2,48 раза больший риск развития рака толстой кишки по сравнению с пациентами с самыми низкими значениями ИЛ-6.
А уменьшение уровня ИЛ-6 в плазме крови всего на 1пг/мл снижает риск рака печени на 12%. Наилучшее значение ИЛ-6 < 1.41. Риск ещё не велик, если ИЛ-6 в диапазоне 1.41-2.56. Но, если ИЛ-6 > 2.56, то риск рака толстой кишки в 2.
48 раз выше, чем если ИЛ-6 < 1.41. Рекомендуемое значение ИЛ-6 < 1.41
Ссылки на исследования:
- www.ncbi.nlm.nih.gov/pubmed/26220152
- www.ncbi.nlm.nih.gov/pubmed/26096712
Уровень ИЛ-6 в крови выше 1,5 пг/мл повышает риск внезапной смерти от ССЗ почти в два раза (см. график слева). Люди с анализом крови на ИЛ-6 ниже 1,06 пг/мл имеют риск внезапно умереть от ССЗ в 2,5 раза ниже, чем люди с ИЛ-6 больше чем 2,91 пг/мл.
Ссылки на исследования и источники:
- www.ncbi.nlm.nih.gov/pubmed/23906927
- www.ncbi.nlm.nih.gov/pubmed/24627113
Исследования показывают, что чем выше ИЛ-6, тем выше вероятность внезапно умереть от всех возрастных заболеваний (см. график)
Ссылки на исследования:
- www.ncbi.nlm.nih.gov/pubmed/23906927
- www.ncbi.nlm.nih.gov/pubmed/24627113
- www.ncbi.nlm.nih.gov/pubmed/27274758
Слишком низкий ИЛ-6 также улучшает выживание раковых опухолей, как и высокий. Поэтому вероятно снижать интерлейкин ниже 1 пг/мл также не стоит.
Рекомендуемое значение Ил-6 < 1.07 пг/мл
Тераностика старения [https://nestarenie.ru/novaya-teranostika-stareniya-1-5.html] оценивает диагностические параметры Вашего организма и информирует о существующих способах [http://teranostika.hostenko.com] увеличения Вашей продолжительности жизни. После диагностики параметров [https://nestarenie.ru/novaya-teranostika-stareniya-1-5.html] Вашего организма в медицинском центре, запишитесь на прием к врачу [https://nestarenie.ru/vrach.html]. Выполняйте рекомендации врача, которые помогут увеличить продолжительность Вашей жизни. До встречи в 22 веке (http://slb.expert/aim).
Методы и средства снижения смертности при повышенном интерлейкине-6:
В результате хронического стресса повышается артериальное давление, повышается уровень воспаления (повышаются воспалительные маркеры интерлейкин-6 и С-реактивный белок в анализах крови), что связано с более высокими рисками умереть от возраст-зависимых заболеваний.
2007 год, University College London. Мета-анализ 2007 года, включающий 30 исследований, показал, что интерлейкин-6 в анализах крови является одним из самых надежных показателей врожденного иммунного ответа на лабораторные стрессоры.
Стресс влияет на циркулирующие воспалительные маркеры, и эти эффекты могут стимулировать развитие сердечно-сосудистых заболеваний, а также аутоиммунных заболеваний (псориаз и ревматоидный артрит и др).
Мета-анализ также показал небольшое влияние стресса на показатель с-реактивного белка в анализах крови.
Ссылка на исследование:
- www.ncbi.nlm.nih.gov/pubmed/17475444
В свою очередь хронически повышенные маркеры воспаления интерлейкин-6 и с-реактивный белок могут существенно сократить нашу жизнь.
Так по данным 2014 года от Колумбийского Университета (США) высокий уровень С-реактивного белка сильно повышает риск внезапной смерти от заболеваний сердца.
К тому же по данным 2016 года ученых из Польши повышенный С-реактивный белок хорошо предсказывает риск развития возраст зависимых заболеваний и продолжительность жизни человека даже после поправок на возраст, пол, индекс массы тела и курение.
Ссылки на исследования:
- www.ncbi.nlm.nih.gov/pubmed/24627113
- www.ncbi.nlm.nih.gov/pubmed/27274758
Мета-анализ 2015 года показал, что пациенты, у которых уровень интерлейкин-6 в плазме крови находился в трети самых высоких значений, имели в 2,48 раза больший риск развития рака толстой кишки по сравнению с пациентами с самыми низкими значениями интерлейкина-6.
А мета-анализ 2015 года (Университет Биньчжоу Китай) показал, что уменьшение уровня интерлейкина-6 в плазме крови всего на 1 пг/мл снижает риск рака печени на 12%.
Исследование с участием 5806 пациентов (Университет Мэриленда 2013 года — показало, что уровень интерлейкина-6 в крови выше 1,06 пг/мл повышает риск внезапной смерти от ССЗ почти в два раза.
Ссылки на исследования:
- www.ncbi.nlm.nih.gov/pubmed/26220152
- www.ncbi.nlm.nih.gov/pubmed/26096712
- www.ncbi.nlm.nih.gov/pubmed/23906927
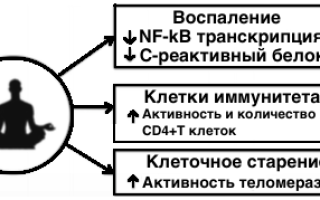
Ежедневная (а не от случая к случаю) медитация понижает индуцированные стрессом уровни воспалительных маркеров (интерлейкин-6 и с-реактивный белок) и артериальное давления.
2018 год, Китайский Университет Гонконга, Китай, Гарвардская медицинская школа, США. Мета-анализ РКИ из 7 электронных баз данных (SPORTDiscus, PubMed, PsycINFO, Cochrane Library, Web of Science, CNKI, and Wanfang). «meditative movements may be effective interventions to alleviate MDD symptoms» — медитация может быть эффективным вмешательством для симптоматического лечения большого депрессивного расстройства. «Given the fact that meditative movements are safe and easily accessible, clinicians may consider recommending meditative movements for patients of MDD» Учитывая тот факт, что медитативные движения безопасны и легкодоступны, врачи могут рекомендовать медитативные движения для пациентов с большим депрессивным расстройством
Ссылка на исследование:
- www.ncbi.nlm.nih.gov/pubmed/30071662
2018 год, Всеиндийский Институт медицинских наук (АИИМС), Нью-Дели и Институт медицинской психологии, Отто-фон-Герикский Университет Магдебурга, медицинский факультет, Германия. 21 двойное рандомизированное контролируемое исследование с участием 90 пациентов в экспериментальной группе и 90 в контрольной группе (старше 45 лет). Медитация осознанности снижала внутриглазное давление при глаукоме, а также изменила в крови уровни биомаркеров связанных со стрессом: кортизол (с 497,3 до 392,3 нг/мл), интерлейкин-6 (с 2,8 до 1,5 нг/мл), фактор некроза опухоли альфа TNF-α (с 57,1 до 45,4 пг/мл), β-эндорфины (с 38.4 до 52.7 пг/мл), BDNF (с 56.1 до 83.9 нг/мл) и другие.
Ссылка на исследование:
- www.ncbi.nlm.nih.gov/pubmed/30256277
2016 год, Университет Южной Калифорнии, США
Кукушка не нужна: новый анализ крови предскажет риск смерти в ближайшие 5-10 лет
Новый анализ крови позволяет определить вероятность риска смерти пожилых людей от самых разных причин в долгосрочной перспективе. Он своевременно укажет на приближающуюся опасность, что позволит медикам предпринять все необходимые меры, а значит, и продлить жизнь человека.
Кровь может рассказать многое о здоровье человека. Недавно немецкие учёные определили 14 биомаркеров, связанных с риском смерти от самых разных причин в пожилом возрасте. Анализ крови на эти биомаркеры способен спрогнозировать риск смерти у пациента в течение ближайших 5-10 лет и сделать это лучше других методов.
На сегодняшний день многие факторы, например, скорость ходьбы человека, помогают определить состояние здоровья пожилого человека. Однако они являются недостаточно точными. Существуют также особые биомаркеры, которые помогают определить состояние здоровья человека, но подобные анализы подходят не всем.
«Скажем, лишние килограммы, [не нормальное] кровяное давление или уровень холестерина не так плохо сказываются на здоровье людей старше 80 лет, как на самочувствии более молодых людей», – объясняет старший автор работы Элайн Слагбом (Eline Slagboom) из Медицинского центра при Лейденском университете.
Проще говоря, у разных возрастов есть свои факторы риска смерти.
Специалистам же хотелось создать универсальный инструмент, который бы позволял определить, сколько же лет осталось жить тому или иному человеку.
С этой целью они изучили образцы крови, взятые у более чем 44 тысяч человек. Возраст обследованных людей варьировался от 18 до 109 лет, все они имели европейское происхождение.
В последующих исследованиях было установлено, что 5512 человек умерли.
Тщательно изучив данные, которые содержали информацию о 226 метаболических биомаркерах в крови людей, специалисты определили 14 биомаркеров, связанных с риском смерти от самых разных причин у пожилых людей.
Выявленные биомаркеры не были связаны со специфическими заболеваниями. Они предоставляли информацию об общем состоянии здоровья, включая маркеры метаболизма жирных кислот, воспаления и гликолиза.
Чтобы оценить, насколько хорошо эти биомаркеры могут указывать на отведённые человеку годы, исследователи затем изучили данные по этим биомаркерам у 7600 финских пациентов. Последние были обследованы ещё в 1997 году.
Из этой группы людей 1213 участников умерли в течение всего времени исследования и, что важно, 14 биомаркеров «предсказали» их смерть в течение 5-10 лет с точностью приблизительно 83 процента. К слову, другие способы, основанные на обычных факторах риска, оказались куда менее точными.
Как отмечают авторы новой работы, анализ крови на 14 биомаркеров одинаково точно прогнозирует риск смерти у пожилых мужчин и у женщин.
Несмотря на многообещающие результаты, авторы работы предупреждают, что на сегодняшний день новый тест не может использоваться для оценки риска смерти отдельного человека. Необходимы дополнительные исследования, которые и намерены провести авторы работы в дальнейшем.
Слагбом считает, что подобный тест может в будущем помочь медикам разработать более эффективные стратегии лечения пожилых пациентов.
«Возраст, указанный в паспорте, не всегда говорит об общем состоянии здоровья у пожилых людей: один 70-летний пациент может быть здоровым, а другой страдать от трёх недугов. Теперь же у нас есть набор биомаркеров, которые могут помочь идентифицировать подверженных опасности пожилых людей, которые впоследствии могут вылечиться», – заключает исследовательница.
Как добавляют авторы работы, этот же тест пригодится в изучении способов замедления старения, которые сегодня отрабатываются на модельных организмах.
Более подробная информация о новом анализе крови представлена в издании Nature Communications.
К слову, ранее специалисты выяснили, что риск ранней смерти у «сов» выше, чем у «жаворонков». Холодное отношение родителей к детям может также негативным образом сказаться на продолжительности жизни последних. А на скорую смерть пожилого человека также может указывать снижение обоняния.
Напомним, что «Вести.Наука» (nauka.vesti.ru) писали о влиянии на продолжительность жизни известного обезболивающего средства, а также психического состояния человека.
Интерлейкин-6 (IL-6)
Интерлейкин-6 (ИЛ-6) — провоспалительный цитокин, который влияет на многие органы и системы организма: кровь, печень,иммунную и эндокринную системы, обмен веществ. Он синтезируется активированными моноцитами/макрофагами, фибробластами, эндотелиальными клетками при воспалении,травмах, гипоксии, бактериальных инфекциях.
Биологическая роль ИЛ-6, в первую очередь, заключается в индукции восстановительных механизмов и активации иммунной защиты (активация и дифференцировка Т-клеток, созревание В-клеток,синтез С-реактивного белка в печени, усиление гемопоэза). Является маркером острых системных воспалений. Избыточная продукция интерлейкина-6 вызываетповреждения тканей вследствие аутоиммунной реакции.
Интерлейкин-6 является одним из видов цитокинов — растворимых медиаторов, обеспечивающих межклеточныесвязи в иммунных реакциях. Временная продукция интерлейкина-6 способствует защите организма от стрессовых факторов окружающей среды, таких как инфекции и травмы тканей.
Когда источник стресса перестает действовать, продукция интерлейкина-6прекращается специализированными регуляторными системами, что приводит к нормализации сывороточных уровней белков острой фазы. Нарушение регуляторныхсистем, которое сопровождается устойчивым производством интерлейкина-6, может приводить к развитию различных заболеваний.
Первая ассоциация интерлейкина-6 с развитием болезни былапродемонстрирована в случае миксомы сердца (доброкачественная опухоль). При этом тканевая жидкость, полученная из миксомы пациента (у которого некотороевремя назад была лихорадка, полиартрит, повышенные уровни С-реактивного белка, анемия и гипергамаглобулинемия), содержала большое количество интерлейкина-6.
Дальнейшие исследования показали, что регуляция продукции интерлейкина-6 нарушается при ревматоидном артрите в синовиальных оболочках, в клеточноммассиве миеломы и других опухолях, а также при многих других заболеваниях. На основании клинических данных по COVID-19, ИЛ-6 наряду с другими маркерами,является маркером цитокинового шторма и одновременно маркером сепсиса.
Его концентрация в плазме повышается при тяжелых формах COVID-19.«Цитокиновый шторм» — синдром высвобождения цитокинов (CSR), также известный под названием «цитокиновый шторм», является одним из явлений, котороеиграет существенную роль при COVID-19.
CRS был описан как острый системный воспалительный синдром или чрезмерный иммунный ответ, характеризующийсялихорадкой и полиорганной дисфункцией. Патология «цитокинового шторма» до конца не изучена, однако известно, что вирусы обычно атакуют клетки респираторного эпителия, которые запускают цитокиновый ответ.
При этомрецепторы иммунных клеток распознают вирус и высвобождают провоспалительные цитокины такие как гаммаинтерферон (INF-g), фактор некроза опухоли (TNF),интерлейкины (IL) и хемокины. INFg активирует макрофаги, которые продуцируют IL-6, TNFи IL-10. Макрофаги являются основными клетками, проникающими первоначально в альвеолярное пространство вответ на вирусную инфекцию.
Они увеличивают выработку цитокинов и привлекают дополнительные иммунные клетки в пораженную область (CD4 и CD8). Как только происходит очищение организма отвируса, иммунная система прекращают свою деятельность. Однако при «цитокиновом шторме» этот процесс не завершается как обычно.
Воспалительные цитокиныпроникают в кровообращение, вызывая системные цитокиновые бури и, в конечном итоге, полиорганную дисфункцию. В этом случае IL-6 влияет на процесс свертывания крови, вызывая ДВС-синдром и кардиомиопатию,INF-g может вызвать лихорадку, озноб, головную боль, головокружение и усталость, тогда как TNF приводит к лихорадке, недомоганию, кардиомиопатии иповреждению клеток. Нерегулируемый и избыточный иммунный ответ потенциально может привести к повреждению легких и снижению выживаемости. При инфицировании SARS-CoV-2 характерны следующие изменения показателей иммунной системы: — IL-6, IL-10 и TNF возрастают во
время болезни и снижаются при выздоровлении; — пациенты, нуждающиеся в госпитализации, имеют значительно более высокие уровни IL-6, IL-10 и TNF и сниженное количество CD4 и CD8 T-клеток; — уровень IL-6, IL-10 и фактора некроза опухоли обратно коррелирует с количеством CD4 и CD8 ассоциированных с
Показания для назначения
- При подозрении на тяжелый воспалительныйпроцесс, обширную травму, инфекционное заболевание.
Маркер
На основании клинических данных по COVID-19,ИЛ-6 наряду с другими маркерами, является маркером цитокинового шторма иодновременно маркером сепсиса. Его концентрация в плазме повышается при тяжелых
формах COVID-19.
Клиническая значимость
107%;font-family:»Tahoma»,sans-serif;mso-fareast-font-family:Calibri;mso-fareast-theme-font:minor-latin;mso-ansi-language:UK;mso-fareast-language:EN-US;mso-bidi-language:AR-SA score=16.
5>1) Для исследования иммунного статуса привоспалительных, онкологических, аутоиммунных заболеваниях; 2) При уточнениипатогенетических механизмов, диагностической оценке тяжести воспалительных(например, острый панкреатит), онкологических (например, рак яичников) иаутоиммунных заболеваний; 3) Чтобы выявить риск развития осложнений(цитокиновый шторм, сепсис) на фоне COVID-19 в комплексе с основнымиклиническими и биохимическими показателями крови, которые используются дляоценки системы кроветворения, функции печени, почек, углеводного и жирового
обмена, сердечно-сосудистой системы.
Стандартные условия подготовки (если иное не определено врачом): За 4 часа Выдержать голодание, исключить жирную пищу. Можно пить воду.
Вы можете добавить данное исследование в корзину на этой странице
Интерференция:
- Повышение — на фоне примененияблокаторов рецепторов интерлейкина-6, в частности, Тоцилизумаба (уровеньинтерлейкина-6 резко возрастает в крови, так как заблокированы рецепторы, скоторыми он мог бы связаться).
Интерпретация:
- 1) Аутоиммунные заболевания; 2) Опухольсердечной ткани – миксома; 3) Псориаз; 4) Гломерулонефритмезангиопролиферативный; 5) Поражение почек (при лимфоме, карциноме, миеломнойболезни); 6) Саркома Капоши; 7) Острый панкреатит; 8) Неспецифический язвенныйколит; 9) Болезнь Крона; 10) Заболевания печени (алкогольный цирроз, вирусныйгепатит, первичный билиарный цирроз); 11) Цитокиновый шторм, сепсис на фонеCOVID-19 в комплексе с основными клиническими и биохимическими показателямикрови, которые используются для оценки системы кроветворения, функции печени,почек, углеводного и жирового обмена, сердечно-сосудистой системы.ВАЖНО!Интерлейкин-6 и биохимическиемаркеры, связанны с патогенезом COVID-19, при котором репликация вируса иинфицирование клеток приводит к развитию воспалительного процесса, поврежденияклеток и тканей. Но важно отметить, что именно комбинация маркеров позволяетсудить о состоянии иммунной системы и склонности к развитию осложнений приинфекции. Ни один маркер отдельно не несет диагностической ценности.Интерпретировать результатыисследования могут только врачи, которые при необходимости могут датьрекомендации для нормализации иммунного статуса, а при наличии других клиническихсимптомов ОРВИ, направить на дополнительное клиническое обследование.Также результаты исследованиянеобходимо оценивать с учетом данных анамнеза и клинических данных.
Новый анализ крови точно предсказывает тяжелую форму Covid-19 у пациентов
Ученые впервые разработали шкалу, которая может точно предсказать, у каких пациентов в будущем может возникнуть тяжелая форма Covid-19.
Исследование, проведенное учеными из Университета медицины и медицинских наук RCSI, опубликовано в журнале The Lancet.
Измерение, называемое шкалой Дублина-Бостона, предназначено для того, чтобы врачи могли принимать более обоснованные решения при выявлении пациентов, которым могут быть необходимы методы лечения, такие как специальные препараты и госпитализация в отделения интенсивной терапии.
До этого исследования не было доступных прогностических показателей принятия клинических решений специфичных для Covid-19. Шкала Дублина-Бостона теперь может точно предсказать, насколько серьезной будет инфекция на седьмой день после анализов крови пациента в течение первых четырех дней.
Анализ крови основан на измерении уровней двух белков, которые посылают сообщения иммунной системе организма и контролируют воспалительный процесс.
Одна из этих молекул, интерлейкин 6 (IL-6), является маркером воспалительного процесса, а другая, называемая интерлейкин 10 (IL-10), — противовоспалительного ответа.
За счет контроля уровней обоих белков у пациентов возможно прогнозировать случаи с тяжелым Covid-19.
Основываясь на изменениях в соотношении этих двух молекул белка с течением времени, исследователи разработали систему баллов, в которой каждое увеличение на 1 балл пропорционально увеличивет шансы в 5,6 раза на более тяжелый исход.
«Шкала Дублина-Бостона легко рассчитывается и может применяться ко всем госпитализированным пациентам с Covid-19.
Более компетентный прогноз может помочь определить, когда следует повышать или понижать уровень оказываемой помощи, что является ключевым фактором эффективного распределения ресурсов во время пандемии.
Оценка также может использоваться для определения эффективности новых методов лечения, предназначенных для уменьшения воспаления при Covid-19.» — Джерри МакЭлвейни, старший автор исследования и консультант, больница Бомонт, Университет медицины и медицинских наук RCSI
В шкале Дублин-Бостона используется соотношение IL-6 к IL-10, потому что оно значительно превосходит оценку изменения одного только IL-6.
Несмотря на высокие значения в крови пациентов, использование измерения только IL-6 в качестве инструмента прогноза Covid-19 затруднено несколькими факторами. Уровни IL-6 у одного и того же пациента меняются в течение дня, а количественная величина ответа IL-6 на инфекцию варьируется у разных пациентов.
Интерлейкин 6 (венозная кровь) в Москве
- Приём, исследование биоматериала
- Показания к назначению
- Описание
Приём материала
- Можно сдать в отделении Гемотест
- Можно сдать анализ дома
Формат представления результата
Количественный Подготовка к анализу Расшифровка и референсы Сдать анализ на дому
- Обследование пациентов с подозрением на системную инфекцию;
- Обследование пациентов с подозрением на инфекцию протезированного сустава.
Подробное описание исследования
Цитокины — это белки, которые образуются в клетках иммунной системы (лимфоциты, макрофаги), в фибробластах, эндотелиальных и других клетках.
Они действуют на клетки-мишени для того, чтобы изменить (модулировать) их функции.
Изменение функций может нести позитивное воздействие (увеличивать рост, выживаемость клетки) или негативное (останавливать рост, запускать запрограммированную смерть клетки).
Цитокины подразделяются на три основных типа:
- Провоспалительные (усиливающие воспаление в организме);
- Противоспалительные (ограничивающие воспаление в организме);
- Колониестимулирующие (увеличивающие образование лейкоцитов во время иммунного или воспалительного ответа).
Цитокины, которые воздействуют на лейкоциты, называют интерлейкинами. В данном исследовании определяется уровень интерлейкина-6. Интерлейкин-6 (ИЛ-6, IL-6) — это белок, относящийся к группе провоспалительных цитокинов.
ИЛ-6 является медиатором острого воспаления — он помогает активировать белки острой фазы (С-реактивный белок, гаптоглобин и др.) в печени и лимфоциты в крови.
Благодаря этим функциям система иммунной защиты человека в норме может противодействовать микробам, опухолевым клеткам и другим чужеродным агентам.
Важное место интерлейкин-6 занимает в жизнедеятельности циркулирующих в кровотоке CD4+Т-лимфоцитов (Т-хелперов). Эти клетки активно участвуют во всех типах иммунной защиты организма.
Например, при гуморальном иммунном ответе активированные Т-хелперы продуцируют IL-6, которые стимулируют плазматические клетки (активированные B-лимфоциты), тем самым способствуя выработке необходимых в данный момент антител (иммуноглобулинов).
ИЛ-6 совместно с С-реактивным белком (белком острой фазы) используется как маркер воспаления, особенно при инфекционных и аутоиммунных заболеваниях.
Показатель IL-6 повышается у пациентов с сепсисом (тяжелая системная инфекция) и может отражать его тяжесть.
Помимо этого, концентрация интерлейкина-6 может увеличиваться при локальных инфекционных патологиях, например инфекциях протезированного сустава.
Установлено, что уровень ИЛ-6 при данной инфекции имеет более высокую диагностическую точность по сравнению с показателями СРБ, СОЭ и количеством лейкоцитов.
К основным аутоиммунным патологиям, для которых характерно повышение ИЛ-6, относятся ревматоидный артрит, системная красная волчанка, болезнь Бехтерева, болезнь Крона и язвенный колит. Ввиду того, что интерлейкин-6 усиливает в организме воспаление и иммунный ответ, были разработаны специальные препараты — блокаторы ИЛ-6, которые нарушают взаимодействие интерлейкина с его рецептором.
Также интерес к интерлейкину-6 проявляют и в онкологической практике. Он основан на том, что опухолевые клетки умеют синтезировать данный интерлейкин самостоятельно, что может способствовать росту новообразования. Исследование ИЛ-6 при злокачественных новообразованиях проводят совместно с традиционными тестами как дополнительный биомаркер в диагностике злокачественной опухоли яичников.
В лаборатории «Гемотест» Вы можете узнать показатель интерлейкина-6 в крови в количественном эквиваленте с максимальной точностью до сотых.
Что ещё назначают с этим исследованием?
Использованная литература
- Титов, В.Н. Роль макрофагов в становлении воспаления, действие интерлейкина-1, интерлейкина-6 и активность гипоталамо-гипофизарной системы (обзор литературы). Kлиническая лабораторная диагностика, 2003. — №12. — С. 3-12.
- Гистология (введение в патологию) / под ред. Э.Г. Улумбекова, Ю.А. Челышева,1997.
— С. 527-545.
- Kumar, V., Abbas, A., Aster, J. Robbins and Cotran Pathologic Basis of Disease, 2014. — 1408 p.
- Viedma, J., Pérez-Mateo, M., Domínguez, J. et al. Role of interleukin-6 in acute pancreatitis. Comparison with C-reactive protein and phospholipase A, 1992. — Vol. 33. — P. 1264-1267.
Другие названия этого исследования
Названия на английском языке
Interleukin 6
- Подготовка к исследованию
- Противопоказания и ограничения
- Кровь сдают утром натощак — после последнего приема пищи должно пройти как минимум 8 часов. Вечером накануне поужинайте легкой нежирной пищей.
- За 2 часа до сдачи крови на анализ нельзя курить, пить кофе и чай, а также фруктовые соки. Допустимо употребление небольшого количества негазированной воды — не сладкой, не соленой, не минеральной.
- В течение 24 часов до анализа крови нельзя употреблять алкоголь. Также, по согласованию с лечащим врачом, необходимо отменить прием лекарственных препаратов.
- За час до исследования избегайте психоэмоционального напряжения, физического напряжения, такого как быстрый подъем по лестнице, бег. Желательно прийти в отделение лаборатории заблаговременно и в течение 10-15 минут до сдачи крови спокойно посидеть.
- Не сдавайте кровь сразу после физиотерапевтических процедур, массажа и инструментальных обследований, таких как УЗИ и рентген, в течение 5-7 дней.
- Если вы контролируете лабораторные показатели в динамике, постарайтесь сдавать каждый анализ в одно и то же время при одинаковых условиях.
Противопоказания и ограничения
Абсолютных противопоказаний нет.
Интерлейкин-6 у больных COVID-19. Применение тоцилизумаба для остановки цитокинового шторма
Данный текст является препринтом, и изложенной в нем информации еще предстоит экспертная оценка. Ввиду этого приведенное исследование не рекомендуется применять в качестве руководства в медицинской практике
Введение
Обнаружено, что коронавирусы способны приводить к излишнему, нерегулируемому иммунному ответу в организме хозяина — синдрому высвобождения цитокинов.
Всё чаще звучит информация о том, что данный вид иммунного ответа является неотъемлемой частью развития дисфункции органов-мишеней и одним из основных факторов заболеваемости и смертности.
В том числе он может служить подоплекой в развитии острого респираторного дистресс синдрома (ОРДС) у больных COVID-19.
Так, анализ вскрытия пациентов с COVID-19 осложненным ОРДС, выявил гиперактивацию цитотоксических T-клеток, а иммунологический профиль пациентов с тяжелым течением заболевания показал гиперактивацию гуморального звена иммунитета, в том числе интерлейкина-6 (ИЛ-6). Всвязи с этим было высказано мнение о том, что ингибирование ИЛ-6 может быть полезным в лечении пациентов с тяжелым течением COVID-19.
Данная работа включает в себя систематический обзор и мета-анализ ранее проведенных исследований.
Целью работы явилась оценка доказательной базы по вопросу использования тоцилизумаба (гуманизированного моноклонального антитела к рецептору ИЛ-6, способного блокировать провоспалительные эффекты ИЛ-6) в лечении COVID-19.
Предметами исследования стали иммунологический ответ у пациентов с COVID-19 (главным образом динамика сывороточного ИЛ-6), а также эффективность применения тоцилизумаба в лечении COVID-19.
Результаты
Интерлейкин-6 и COVID-19
В десяти когортных исследованиях был описан иммунологический ответ организма на SARS-CoV-2. Во всех них было зафиксировано повышение уровня ИЛ-6 у пациентов с COVID-19. Многие исследования также выявили более высокий уровень ИЛ-6 среди пациентов с более тяжелым (осложненным) течением заболевания.
В общей сложности в 6 исследованиях было проведено сравнение уровней ИЛ-6 у пациентов с осложненным течением COVID-19 и неосложненным. К первой группе относились пациенты, требующие госпитализации в ОРИТ, пациенты с ОРДС, а также те, которым при госпитализации устанавливалось тяжелое или критическое течение заболевания.
У пациентов с осложненными формами уровни ИЛ-6 в сыворотке были почти в три раза выше, чем у пациентов с неосложненным заболеванием.
Кроме того, в исследовании Liu et al.(1) среди 30 пациентов у 26 было отмечено снижение уровня ИЛ-6, конкордантное улучшению состояния со стороны легких по данным компьютерной томографии.
В исследовании Wu et al.(2) при оценке факторов риска ОРДС и смерти пациенты с ОРДС имели значительное повышение уровня ИЛ-6. Кроме того, повышение уровня ИЛ-6 было ассоциировано со смертью. В исследовании Ruan et al.(3) значительно большее повышение уровня ИЛ-6 было также зафиксировано у пациентов с летальным исходом в сравнении с его уровнем у выживших пациентов.
Применение тоцилизумаба
В одном нерандомизированном открытом клиническом исследовании (Xu et al.(4)) изучалось влияние тоцилизумаба на течение COVID-19 у 21 пациента с тяжелым и критическим течением. Все пациенты получали стандартную терапию, включавшую лопинавир и метилпреднизолон, а также тоцилизумаб 400 мг внутривенно в одной или двух дозах.
18 пациентов получили тоцилизумаб единожды, трём пациентам было назначено повторное введение в связи с возобновлением лихорадки в течение 12 часов после первой дозы. После приема тоцилизумаба у всех пациентов в течение 24 часов наблюдалось разрешение лихорадки с отчетливым облегчением клинических симптомов.
Кроме того, наблюдалось статистически значимое снижение потребности в кислороде со второго по пятый день после приема тоцилизумаба. У 19 пациентов было также выявлено разрешение рентгенологических изменений на компьютерной томографии грудной клетки.
При этом после лечения тоцилизумабом не было выявлено ни значимых побочных лекарственных реакций, ни легочных инфекций.
Это исследование ограничено его небольшим размером выборки, отсутствием рандомизации, контрольной группы и ретроспективным дизайном, однако результаты биологически достоверны, поскольку все включенные пациенты имели повышенный уровень ИЛ-6, который постепенно снижался параллельно с клиническим и рентгенологическим улучшением.
Заключение
Таким образом, полученные результаты говорят о том, что прогрессирование COVID-19 до осложненного заболевания может быть следствием чрезмерного, нерегулируемого иммунного ответа хозяина и аутоиммунного повреждения.
Предварительные исследования показывают, что ингибирование цитокинового пути на уровне ИЛ-6 с помощью тоцилизумаба может быть эффективным способом управления данной дисрегуляцией.
Однако для более точного определения эффективности применения тоцилизумаба в лечении COVID-19 следует ожидать результатов нескольких текущих клинических исследований.
Также планируется проведение мультицентрового рандомизированного контролируемого исследования по изучению эффективности сарилумаба, еще одного моноклонального антитела, блокирующего рецепторы ИЛ-6, в лечении тяжелых форм COVID-19.
1 Lui T, Zhang J, Yang Y, et al. The potential role of IL-6 in monitoring severe case of coronavirus disease 2019. medRxiv. 2020. doi: https://doi.org/10.1101/2020.03.01.20029769
2 Wu C, Chen X, Cai Y, et al. Risk factors associated with acute respiratory distress syndrome and death in patients with coronavirus disease 2019 pneumonia in wuhan, china. JAMA. Intern Med. 2020.
3 Ruan Q, Yang K, Wang W, Jiang L, Song J. Clinical predictors of mortality due to COVID
Delta-He: новый маркер воспаления, предсказывающий смертность и ответ на эритропоэтин-стимулирующие агенты у пациентов на перитонеальном диализе
28 Июня 2021
Воспаление может не только повлиять на прогноз течения заболевания, увеличить риск сердечно-сосудистых заболеваний, но также может вызвать негативный ответ на эритропоэтин-стимулирующие агенты (ESA), которые, в свою очередь, доказано связаны с негативным влиянием на выживаемость пациентов, находящихся на гемодиализе (HD) и перитонеальном диализе (PD).
Delta-He является потенциальным маркером доступности железа, поэтому было предложено использовать этот показатель как маркер воспаления.
Параметр Delta-He рассчитывается как разница между содержанием гемоглобина в ретикулоцитах (Ret-He) и содержанием гемоглобина в эритроцитах (RBC-He). Поскольку Ret-He отражает содержание железа в клетках-предшественниках эритроцитов (срок созревания 2–4), то по нему можно оценить функционально доступное железо в настоящем времени.
RBC-He же отражает содержание железа в гемоглобине эритроцитов за последние 90–120 дней (продолжительность жизни зрелого эритроцита). В нормальных условиях Delta-He предполагает положительное значение.
Это связано с тем, что в ретикулоцитах содержится большее количество гемоглобина по сравнению с эритроцитами (из-за постепенного снижения гемоглобина в течении жизни эритроцитов).
В связи с этим, исследователям задались целью выяснить, возможно ли рассматривать Delta-He как предполагаемый маркер воспаления, показатель статуса доступности железа, ответа на эритропоэтин-стимулирующие вещества (далее ESA), а также прогностический маркер смертности среди пациентов на перитонеальном диализе (далее PD)?
Гомеостаз железа и воспалительный процесс тесно связаны между собой через действие гепсидина – помимо того, что он подавляет острую воспалительную реакцию, но еще и снижает доступность железа для клеток эритропоэза, удерживая железо в макрофагах и подавляя всасывание железа в кишечнике. Последующее перераспределение железа в плазме быстро вызывает гипоферремию, а также уменьшение Ret-He, приводящее к падению Delta-He.
Воспаление угнетает эритропоэз, снижает доступность железа в организме и сопровождается повышением сывороточного железа, а также является показателем риска смертности у пациентов с терминальной стадией почечной недостаточности.
В процессе эксперимента 82 пациента с PD наблюдались еженедельно в течение 12 недель с дополнительным наблюдением на протяжении 36 мес.
Измеряли Delta-He, Ret-He и высокочувствительный С-реактивный белок (hs-CRP) еженедельно, а интерлейкин-6 (ИЛ-6) и маркеры железа один раз в месяц. Оценивали риск смертности.
Изучалось отношение между ответом на ESA, воспалительными маркерами, показателями железа и Delta-He.
Для сравнения исследовалась группа здоровых испытуемых (n = 87), которую составляли студенты третьего курса Медицинская школа Каролинского института. Их лабораторные показатели (Delta-He, Ret-He, общий анализ крови, альбумин плазмы, сывороточное железо и ферритин) также были получены после ночного голодания и использовались для сравнительного анализа.
У пациентов во время исследования были проведены биохимические измерения, которые включали альбумин плазмы, высокочувствительный C-реактивный белок (hs-CRP), интерлейкин-6 (IL-6), ферритин и сывороточное железо, паратиреоидный гормон (ПТГ), а также выполнялись гематологические исследования — общий анализ крови (CBC), гемоглобин, Ret-He и Delta-He.
Ret-He и Delta-He были проанализированы с помощью автоматического гематологического анализатора Sysmex. Используя технологию флуоресцентной проточной цитометрии, этот анализатор в автоматическом режиме измеряет объем и содержание гемоглобина ретикулоцитов и зрелых эритроцитов, представляя результаты Ret-He и RBC-He, выраженные в пг.
В результате проведенного исследования были сделаны выводы: Delta-He независимо предсказывает смертность от всех причин у пациентов с PD после поправки на потенциальные искажающие факторы и являются предиктором ответа ESA у пациентов с болезнью Паркинсона.
Определенная степень воспаления является обычным явлением в терминальной стадии у пациентов с почечной недостаточностью (ХПН) и считается важным фактор риска смертности и сердечно-сосудистых осложнений у таких пациентов.
Сердечно-сосудистые заболевания (ССЗ) являются причиной более половины смертей у диализных пациентов. В результате исследования выявлено несколько маркеров воспаления для оценки риска смертности у пациентов с ХПН.
До сих пор IL-6 показывал самое сильное прогностическое значение общей смертности у пациентов, находящихся на поддерживающем диализе.
Но, несмотря на превосходство IL-6, С-реактивный белок (CRP) все еще остается наиболее часто измеряемым в клинических условиях воспалительным маркером благодаря высокой доступности, низкой стоимости и отсутствию суточных колебаний.
Преимущество Delta-He по сравнению с IL-6 – это низкая стоимость и практическое преимущество использования того же образца крови, как для обычного общего анализа крови (позволяющий одновременно провести и анализ Delta-He), а также экономия денег и крови пациента, необходимых для дополнительных лабораторных исследований. Еще одним преимуществом определения Delta-He является то, что его можно измерить автоматически и позволяет клиницисту быстро получить диагностически значимые результаты исследования. И Ret-He, и RBC-He продемонстрировали высокую точность и хорошую стабильность с минимальными отклонениями во время хранения.
В этом исследовании с участием 82 пациентов на перитонеальном диализе было установлено, что уровень Delta-He напрямую связан с воспалением, ответом на действие эритропоэтирующих веществ, и является показателем риска смерти от различных причин.
Мнение эксперта: Оценка риска у пациентов с терминальной почечной недостаточностью чрезвычайно важна, так как показатели смертности очень высоки.
С помощью выявления маркеров риска, таких как Delta-He и IL-6, у пациентов с повышенным риском неблагоприятного исхода возможно ранняя корректировка лечения, что в целом поможет избежать негативного течения заболевания для каждого отдельного пациента.
А учитывая широкое распространение анализаторов, способных определять данный параметр, и высокую доступность для врачей, измерения Delta-He могут быть легко интегрированными в алгоритм ведения пациентов с минимальными дополнительными затратами.