Самое вредное в сигарете — это никотин.
Никотин — прежде всего наркотик, который вызывает привыкание и заставляет курить. А вот уже вместе с дымом в организм курильщика попадают действительно опасные вещества, которые содержатся в сигаретных смолах. Их ингредиенты, с дымом и кровью попадая на какой-либо из органов (от полости рта до мочевого пузыря), инициируют развитие опухолей.
Курение успокаивает нервы и спасает от стрессов.
Никотин – не обладает успокаивающим действием. На самом деле компоненты табака (смолы, никотин, дым и т.п.) не расслабляют, а просто «тормозят» важнейшие участки центральной нервной системы. Зато, привыкнув к сигарете, без нее человек уже расслабляться не может. Курильщиков успокаивает ритуал — достал сигарету, прикурил, затянулся, выдохнул.
Курение помогает оставаться стройным.
Есть много полных людей, которые, много курят. Правда, у бросивших курить восстанавливается вкусовая чувствительность, и первое время у многих бывших курильщиков повышается аппетит — сказывается вернувшееся здоровье. Самое время вспомнить о ежедневной физкультуре, а также есть больше овощей и фруктов.
Дело ещё и в том, что люди начинают «заедать» стресс, возникающий при отказе от курения, и едят от нечего делать в ситуациях, когда раньше закуривали.
Курение может вызвать сбои в работе эндокринной системы организма и привести к некоторой потере веса. Но это не то похудение, к которому стоит стремиться. Сбои на гормональном уровне это слишком высокая цена за несколько килограммов.
Курение способствует концентрации внимания.
Стимуляция нервной системы никотином приводит к истощению энергетических возможностей мозга. Табак становится своеобразным стимулятором: при выполнении сложной умственной работы, человек начинает курить одну сигарету за другой, только для того, чтобы эту самую концентрацию внимания не потерять.
У курильщиков сосуды забиваются отложениями кальция больше, чем у людей, не связанных никотиновой зависимостью, ведь курение отрицательно сказывается на кровообращении и, соответственно, снабжении организма, в том числе и мозга, кислородом.
Вывод один: у курящих интеллектуальный потенциал постепенно снижается.
Курение не влияет на продолжительность жизни.
На самом деле: курильщиков-долгожителей очень и очень мало. А из современных молодых курильщиков почти никто не доживёт и до семидесяти. Средний возраст курильщика составляет 54 года. И большая часть курильщиков умирает из-за болезней сердца или рака.
Курение доставляет удовольствие.
Это довольно спорное утверждение.
Большинство курильщиков признаются, что первая выкуренная сигарета не только не доставила им удовольствия, но вызвала мгновенное ухудшение самочувствия, а ее вкус показался отвратительным.
«Удовольствие» от курения — всего лишь результат привычки, который заключается даже не в самом вдыхании дыма тлеющего табака, а скорее в ритуале, связанном с этим процессом.
Сигареты с фильтрами безопаснее.
Введение сигарет с фильтрами не решило ровным счетом ничего. Фильтр только ухудшает дело: задерживая крупные частички дыма, он пропускает мельчайшие, а курильщик, стремясь получить больше никотина, вынужден затягиваться глубже, что ведет к проникновению канцерогенов и сажи в самые мелкокалиберные бронхиолы, где и развивается аденокарцинома легкого.
Легкие сигареты наносят мне меньший вред! Можно также курить по пол-сигареты и меньшее число сигарет за день!
Дело в том, что зависимость формируется на никотин. Пока курильщик не получит свою дозу, он будет курить. Уменьшая число сигарет или переходя на «легкие» сигареты, курильщик рефлекторно затягивается глубже или дольше задерживает дым на вдохе с тем, чтобы получить необходимую дозу. Так что этим ничего не выиграешь!
Курильщикам с большим стажем бросать слишком поздно и даже вредно для здоровья!
Действительно, регулярное потребление табака наносит необратимый вред ряду жизненно важных органов нашего организма, однако даже заядлый курильщик почувствует улучшение состояния здоровья через определенное время после последней выкуренной сигареты:
- Через 3-9 месяцев после отказа от курения функция дыхания улучшается на 10%;
- Через 5 лет после отказа от курения риск инфаркта миокарда сократится в 2 раза по сравнению с курильщиком;
- Через 10 лет после отказа от курения риск рака легких снизится в 2 раза по сравнению с курильщиком.
Диета при заболеваниях желудочно-кишечного тракта
Диета при заболеваниях ЖКТ* является важным дополнением к лечению. Соблюдение определенных ограничений в питании позволяет значительно улучшить самочувствие, ускорить выздоровление и предупредить новые рецидивы болезни.
Известный диетолог и терапевт М. И. Певзнер разработал лечебные диеты, предназначенные для людей с болезнями пищеварительного тракта1.
Конкретную схему питания должен подбирать лечащий врач, учитывая результаты диагностики, стадию болезни, кислотность желудочного сока и наличие сопутствующих расстройств.
Строгие пищевые ограничения характерны для острой формы заболевания. В период ремиссии требования к питанию не такие жесткие.
«Полезные и вредные продукты» при заболеваниях ЖКТ
Болезни желудочно-кишечного тракта сопровождаются воспалением и повреждением слизистой оболочки, нарушением функции органов пищеварения, пациентам строго противопоказана пища, которая раздражает слизистую пищеварительного тракта, усиливает перистальтику кишечника и вызывает чрезмерную выработку желудочного сока. Жареные блюда стимулируют желчеобразование, выделяют канцерогены, поддерживают воспалительную реакцию на стенках пищеварительного тракта.
- копчености;
- консервированные блюда;
- колбасные изделия;
- свежая сдоба;
- соусы, маринады;
- жирные сорта мяса, особенно свинина, баранина;
- бобовые;
- кислые фрукты;
- свежий лук и чеснок;
- капуста;
- жирные сыры.
Скорее всего он порекомендует готовить пищу на пару, отваривать или запекать.
Основу лечебной диеты при нарушении ЖКТ* составляют:
- каши, приготовленные на профильтрованной воде или обезжиренном молоке;
- первые блюда на овощном или легком мясном бульоне;
- вторые блюда из птицы, телятины, морской и речной рыбы;
- овощные салаты, тушеные овощи, картофельное пюре без сливочного масла на гарнир2.
Людям с хроническими нарушениями в работе пищеварительной системы запрещено употреблять:
- алкоголь;
- кофе;
- сладкую газированную воду;
- кислые соки.
Полезны молочные продукты, богатые бифидобактериами, в частности:
- ряженка;
- простокваша;
- нежирный кефир;
- домашний йогурт3.
В зависимости от диагностированного заболевания пищевые ограничения могут отличаться. Диета во многом играет первоочередную роль, но не всегда может являться единственным методом помощи организму.
В некоторых случаях может потребоваться курсовой или пожизненный прием лекарственных препаратов. Поскольку желудочно-кишечный тракт представляет собой скоординированную систему разных органов, нарушение в одном из них может провоцировать нарушение в другом. Так, например, сбой в работе желчевыводящей системы может сказываться на качестве пищеварения.
Происходит это потому, что желчь запускает каскад реакций, необходимых для выработки пищеварительных ферментов. Эти ферменты выделяются поджелудочной железой и попадают в кишечник, чтобы помогать переваривать пищу. Если желчь поступает с перебоями, то может возникнуть и нехватка ферментов.
В результате организм может недополучать из пищи необходимые вещества и испытывать тяжесть после еды, вздутие, метеоризм, иногда и диарею.
Еще одним ярким примером является панкреатит – заболевание самой поджелудочной железы. В этом случае орган начинает вырабатывать меньше ферментов, чем необходимо, что также сказывается на качестве пищеварения.
Для восполнения нехватки собственных пищеварительных ферментов разработан препарат Креон®. Он содержит комплекс ферментов, идентичных собственным: амилазу, протеазу и липазу, и потом относится к группе ферментных препаратов4.
Их задача – поддерживать пищеварение и помогать справляться с симптомами тяжести и дискомфорта после еды, вздутия и диареи. Ключевым отличием Креон® является наличие сотен мелких частиц внутри капсулы.
Научно доказано, что для воссоздания естественного процесса пищеварения необходимы частицы, не превышающие по размеру 2-х мм5. Только Креон® содержит такие частицы, которые называются минимикросферы6.
Подробнее об отличиях Креон® от других препаратов можно узнать здесь.
Гормональная терапия: что нужно знать. Гормонотерапия. Чем вредны гормональные препараты, гормональные уколы? — Диалайн
Прежде чем говорить о том, что представляет собой гормонотерапия, и в каких случаях её назначают, хотим напомнить каждому, кто интересуется данной темой, вот о чём:
- лечение гормональными препаратами может назначать только врач;
- правильный подбор средства возможен лишь после полного обследования пациента;
- у каждого гормонального препарата есть ряд противопоказаний;
- курс терапии можно проходить исключительно под наблюдением специалиста.
Эти четыре пункта – первое, что нужно знать о гормональной терапии.
В организме среднестатистического человека железами внутренней секреции синтезируется около 50 гормонов.
Точное их количество индивидуально и зависит от возраста, пола и состояния здоровья (человеческая эндокринная система способна производить до 74 видов гормонов).
Данные вещества выделяются непосредственно в кровь и отвечают за такие процессы как рост, обновление тканей, обмен веществ, деторождение и прочие.
Нехватка либо избыток какого-либо гормона сигнализирует о неправильной работе (снижении или повышении активности) той или иной железы.
Существуют 4 группы гормонов:
- нейросекреторные – синтезируются плацентой и нервными клетками гипофиза и гипоталамуса;
- гландулярные – синтезируются щитовидной железой, надпочечниками и яичниками;
- гландотропные – выделяются эндокринной системой;
- тканевые, а именно – гормон роста, цитокины и соматомедины.
Все они влияют на состояние организма в целом, и от баланса данных веществ в организме во многом зависит здоровье человека.
Разновидности гормонотерапии
Лечение гормонами может носить заместительный, стимулирующий и тормозящий характер.
-
Заместительная гормонотерапия назначается при таких патологиях, когда наблюдается частичное либо полное прекращение работы эндокринных желёз. Больной принимает препараты, в которых содержится сам недостающий гормон или его аналог, полученный химическим путём.
Особенность такого лечения заключается в необходимости регулярного поступления вещества в организм извне; в противном случае терапевтический эффект исчезает.
По этой причине в большинстве случаев курс лечения длится всю жизнь пациента (лечащий врач может корректировать дозировку и заменять один препарат другим, опираясь на результаты анализов больного).
Так, например, происходит при сахарном диабете или заболеваниях щитовидной железы.
Внимание: пациентам настоятельно рекомендуют строго соблюдать режим приёма гормональных препаратов, который должен быть адаптирован к физиологическим процессам организма.
-
Стимулирующая гормонотерапия показана в тех случаях, когда необходимо «запустить» деятельность эндокринной железы и выявить её потенциал. Такой вид лечения носит временный характер, а иногда проводится в несколько курсов с перерывами (например, для стимуляции работы надпочечников).
-
Тормозящая (блокирующая) гормонотерапия применима в тех ситуациях, когда железа производит гормон в чрезмерном количестве. Также данный вид лечения показан в борьбе с рядом новообразований. Суть метода заключается в поступлении в организм вещества, которое является антагонистом избыточного гормона, либо вещества, блокирующего излишнюю активность железы.
Как правило, тормозящую гормонотерапию используют как часть комплексного лечения при оперативном вмешательстве или химиотерапии, поскольку в качестве самостоятельного метода она недостаточно эффективна.
Гормональная терапия: какие заболевания лечит?
Несмотря на то, что тема лечения гормонами порождает множество споров в профессиональной медицинской среде, эффективность данного вида терапии научно доказана и подтверждена практикой.
Применение гормональных препаратов позволяет добиваться положительных результатов в борьбе с целым рядом заболеваний:
- гипотиреозом и гипертиреозом;
- сахарным диабетом (преимущественно первого типа, но иногда и второго);
- гормонозависимыми опухолями репродуктивной системы;
- злокачественными опухолями предстательной железы;
- астмой, аллергическим ринитом и прочими патологиями, возникающими на фоне иммунной реакции на аллергены;
- эндометриозом;
- гормональным дисбалансом и прочими болезнями, вызванными нарушениями функции желёз.
Стоит отметить, что при тяжёлом проявлении симптомов менопаузы женщинам также нередко назначают терапию гормонами. Однако гормональные препараты дают положительный эффект в борьбе с хроническими и поддающимися лечению состояниями исключительно под наблюдением врача!
Нужна помощь? Обращайтесь в многопрофильную клинику «ДИАЛАЙН». У нас Вы пройдёте полное обследование, сдадите все необходимые анализы и получите заключение специалиста о состоянии Вашего здоровья. При необходимости мы предложим Вам пройти курс лечения и будем сопровождать Вас, вместе добиваясь положительного результата.
Можно ли спать по 5 часов и сохранить здоровье?
Почему возникает бессонница, как наука объясняет вещие сны и можно ли спать по пять часов и высыпаться? О проблемах сна и городских легендах про «летаргию» мы поговорили с одним из самых редких специалистов в неврологии, заведующим отделением медицины сна Сеченовского Университета, автором книги «Загадки сна», сомнологом Михаилом Полуэктовым.
– С какими расстройствами сна к вам обращаются чаще всего?
– Лидер по расстройствам сна – это бессонница, врачи называют ее «инсомния». Еще часто встречается храп с задержками дыхания во сне. Существует 57 разных расстройств сна, но это – два основных состояния, которые беспокоят моих пациентов.
– Откуда берется бессонница? Все обычно жалуются: «Мы не высыпаемся, не можем проснуться по утрам».
– В индустриально развитых обществах действительно очень распространена проблема сонливости, связанная с добровольным лишением сна. В отличие от бессонницы, в этом случае человек знает, почему он себя плохо чувствует днем.
Он лишил себя сна добровольно и знает, что в любой момент может добавить себе сна, чтобы чувствовать себя нормально. С бессонницей такой фокус не проходит. Как человек ни пытается себя заставить спать – он не может, потому что это болезнь, и она не поддается волевому контролю.
В этом и принципиальная разница между синдромом недостаточного сна, который часто встречается в популяции и настоящей болезнью – бессонницей.
– Почему у человека возникает бессонница?
– Чаще всего бессонница связана с биологическими факторами. У человека уже есть некая предрасположенность к такому состоянию, оно заложено в нем с рождения. Пациент может не болеть бессонницей многие годы, но потом случается какое-то событие, нарушившее его сон, и запускается биологическая программа.
Сейчас считается, что этой предиспозицией становится повышенная активность тех систем в головном мозге, которые отвечают за возбуждение. Рождается человек, у которого слишком хорошо работают возбуждающие системы, но он все равно хорошо спит, поскольку во всем остальном он находится в благоприятном положении: у него нет стрессов, застарелых конфликтов.
Но, если в один «прекрасный» момент к предрасположенности добавляется еще какой-то дополнительный фактор, например, конфликт на работе, о котором он все время думает, этого становится достаточно, чтобы запустилось расстройство сна. Потом бессонница начинает развиваться по своим законам.
У большинства людей кратковременное нарушение сна ни к чему плохому не приводит, человек не поспит несколько ночей, а потом начинает спать нормально.
Это состояние мы называем острой бессонницей. Оно встречается у 20% процентов людей в общей популяции в течение года. Каждый пятый человек периодически имеет кратковременную бессонницу и ничего страшного с ним не случается.
Но из этих 20% найдутся те, у кого кратковременная бессонница переходит в хроническую.
У сомнологов существует «теория трех П», которой мы объясняем проявление хронической бессонницы – это биологическая предиспозиция (предрасположенность к расстройству сна), повышенная активность мозговых систем, провоцирующее стрессовое событие и еще один фактор, поддерживающий – особый склад личности. Люди, которые погружаются в хроническую бессонницу склонны зацикливаться на своих проблемах и, в том числе, уделять избыточное внимание проблемам сна. Они посвящают свою жизнь борьбе за здоровый сон, переживают, что не могут заснуть. Сон от этого лучше не становится, потому что человек сфокусирован на нем, получается, что пациент сам поддерживает возбуждение мозговых систем, которое только мешает сну.
Обычный человек не думает: «Засну я или нет?», а просто ложится и засыпает. Человек с застарелой бессонницей ложиться в кровать с мыслью: «А вдруг я не засну?». Стоит ему только подумать об этом, и его шансы заснуть значительно снижаются. Конечно, люди делают это не специально, они не могут избавиться от мыслей о том, как плохо спят.
– Бессонница может говорить о наличии психического заболевания?
– Есть психические заболевания, которые сопровождаются инсомнией. Например, в общей популярности распространена депрессия, она достигает 20%. Каждый пятый страдает той или иной формой депрессии, а депрессия очень часто сопровождается нарушением сна. Во многих случаях бессонница развивается на фоне текущего невроза, депрессивного невроза. Тогда проблема уже лежит в другой плоскости.
Тревожные расстройства сопровождаются бессонницей, потому что мозг тревожного человека постоянно работает, ему нужно поддерживать высокое качество контроля над любой ситуацией, это напряжение не оставляет и дома, в спальне. Человек не может расслабиться и не засыпает.
– На бессонницу часто жалуются молодые мамы. Им говорят «младенец спит днем, и вы ложитесь». Они ложатся и, несмотря на сильную усталость, не могут уснуть. Почему?
– Мама младенца находится в постоянном состоянии бдительности, она большую часть дня обслуживает интересы ребенка, защищает его. Хочет она этого или нет, ее мозг работает на новом уровне, более активно.
Это сопровождается повышенным возбуждением нервной системы и ухудшением засыпания.
Крепкая нервная система, конечно, выдержит декрет, но у человека с предрасположенностью к бессоннице, нагрузка по уходу за младенцем выступит провоцирующим фактором.
Почему увеличение времени сна хуже, чем недосып
– Можно приучить себя спать меньше восьми часов? Например, высыпаться за четыре часа.
– Можно, но только на короткое время. Если у человека высокая мотивация, ему надо следить за ребенком или спортсмену выйти на спортивный рекорд, человек может на некоторое время сократить время сна.
Я люблю приводить пример яхтсменов, которые пересекали Атлантический океан, и спали по пять часов в одиночном плавании.
Есть некий минимум, которым можно какое-то время довольствоваться и функционировать достаточно эффективно.
Но работа человека, который спал четыре часа, все равно не сравнится по эффективности с работой человека, который спал положенное время. Долго так прожить нельзя, организм начнет давать сбои.
Есть статистика по резкому увеличению смертности среди людей, которые регулярно спали меньше семи часов. Она увеличивается в группах людей, которые спят шесть часов, и в тех случаях, когда человек спит пять часов или меньше в течение длительного времени. Смертность увеличивается лавинообразно! Нельзя долгое время ограничивать себе время сна.
– Слишком много спать тоже вредно?
– Удивительно, но, когда ученые посмотрели статистику заболеваемости и смертности в популяции в зависимости от времени сна, оказалось, что сокращение времени сна, конечно, плохо влияет на заболеваемость и смертность, но еще хуже влияет удлинение времени сна.
Если человек спит больше девяти часов, то у него еще сильнее увеличиваются риски для здоровья, чем если бы он спал меньше пяти часов. Мы до сих пор не можем объяснить, чем плох длительный сон. Возможно, такая статистика обусловлена ограничениями метода ее сбора.
Когда мы изучаем большую группу людей, мы не можем каждого из них спросить, чем они болеют. Вероятно, что люди, которые спят много, имеют много сопутствующих заболеваний, каждое из которых повышает риск смертности.
Соответственно, оно и сопровождается большим временем сна, поскольку нужно организму больше времени для того, чтобы восстанавливаться при тяжелом заболевании. Есть предположение, что именно это порождает такую статистику, но она существует.
– Вредит ли здоровью пробуждение по будильнику?
– Это не вредно, если человек получил до звонка будильника достаточное количество сна. Рекомендуемое время сна для людей среднего возраста от семи до девяти часов. Здесь возникает вопрос инерции сна.
В каких условиях можно наиболее легко и проснуться, и быстро включиться в бодрствование? Этот имеет значение не для людей, живущих в обычных условиях, а для людей в экстремальных условиях, прежде всего, для военных.
Иногда человеку нужно внезапно проснуться и сразу же действовать очень эффективно. Тогда приходится придумывать методы, которые могут побороть инерцию сна.
Для студента, который проснулся на лекцию, нет ничего страшного, если он будет заторможен первые пять минут, пока доберется до утреннего кофе, а вот если ты заснул на боевом дежурстве, ситуация будет уже критичной. Поэтому предложены будильники, которые пытаются просчитать фазы сна и разбудить в наиболее благоприятную, но ни один из них не проверялся учеными, так что неизвестно, срабатывают ли они.
– Почему люди часто просыпаются разбитыми после дневного сна и потом не могут сомкнуть глаз до утра?
– Самый лучший эффект оказывают кратковременные дневные засыпания, по 10-20 минут. Это полезно, например, для функции запоминания. Человек перезагружает себя и становится более внимательным.
Но стоит только заснуть на 30 минут или больше и человек погружается в глубокий сон, после которого трудно включиться в работу.
Именно этим объясняется эффект сонного опьянения после глубокого дневного сна.
Я советую перед дневным сном выпить чашку кофе, через 20 минут бодрящий эффект начнет действовать и проснуться будет легче. Такие «перезагрузки» обязательны для водителей дальнобойщиков. Но и другим людям они не повредят.
– Влияет ли время года на потребность в сне? Осенью, например, все время хочется спать.
– Продолжительность светового дня влияет на продолжительность сна через внутренние часы организма. Летом дополнительный уровень освещенности изменяет наши внутренние сутки и подталкивает просыпаться раньше, засыпать позднее, а зимой – наоборот.
Это нормальное явление, оно объясняется тем, что сон регулируется не только потребностью в сне, но и внутренними часами. Именно поэтому рекомендуется засыпать в темном помещении и не спать при свете. Внутренние часы ориентируются на освещение.
– Почему количество сна не эволюционирует? Современному человеку пригодилась бы суперспособность сократить количество времени на сон.
– Если проанализировать данные за последние 50 лет исследований сна, которые собирали лаборатории сна, действительно окажется, что время сна не изменилось за 50 лет.
Скорее всего, это связано с тем, что потребность в сне кодируется генетически, а чтобы изменить генетический аппарат, эволюции требуется не десятки и сотни лет, а тысячи или даже миллионы.
Потребность в сне заложена в нас на генетическом уровне. Такие процессы не происходят быстро.
Вещие сны и Менделеев
– С вопросами сна и сновидений связано много мистических историй. Люди иногда рассказывают, что видели перед сном ангела в детстве. Эти видения объясняются наукой?
– Такое допустимо и бывает у совершенно здоровых людей, это галлюцинации перед засыпанием. Они связаны с тем, что иногда, особенно на фоне стрессов, недосыпаний, болезней, сон и бодрствование могут путаться, и часть сна со сновидениями начинается раньше времени, вторгается в бодрствование.
Человек с одной стороны еще не спит, осознает окружающее, а, с другой стороны, уже начинает видеть кусочки сновидений, и от этого ему становится не по себе, потому что он понимает, что это неправильно. Никакой опасности обычно это не представляет. Есть некоторые болезни, которые сопровождаются таким феноменом, например, нарколепсия.
Но у нее много других признаков, поэтому не стоит сразу же ее себе диагностировать.
– Как объяснить вещие сны?
– Нет ничего мистического в сновидениях – большинство совпадений объясняются вероятностным прогнозированием.
Есть несколько моделей, которыми ученые объясняют генерацию мозгом сновидений, в том числе сновидения, которые занимаются воссозданием картины мира на основе имеющейся у мозга неполной информации.
Иногда варианты прогнозирования совпадают с реальными событиями. Мозг каждый день занимается вероятностным прогнозированием.
Например, когда мы смотрим в окно – будет дождь или нет? Во сне происходят такие же процессы и иногда более удачно, чем в бодрствовании.
Если в бодрствовании мы просто скажем себе «да, на небе тучи, явно будет дождь», то во сне мы увидим, как вышли на улицу, нас охватила стихия, ветер, ливень.
Во сне наши прогнозы красивее и производят большее впечатление, мы участвуем в этом придуманном будущем.
– Приходилось ли вам сталкиваться с летаргическим сном?
– Летаргического сна в том смысле, который вкладывают в это понятие масс-медиа, не существует. По крайней мере, нет ни одного подтвержденного случая.
Подобные состояния часто бывают при шизофрении, психическом заболевании, которое может сопровождаться кататоническим ступором – но это не сон, а особое, скорее трансовое состояние.
Или истерическая спячка – когда «принцесса» не принимает суровую действительность, а ждет своего принца.
Все описанные в медицине случаи, похожие по описанию на летаргический сон, то есть длительный сон, который продолжается месяцами, оказывались в итоге проявлением именно психического заболевания. Интересно, что недавно в Казахстане были зафиксированы случаи массового психоза, когда жители целой деревня периодически «засыпали», пока их не переселили из этого депрессивного региона.
– Вы верите в знаменитую легенду, что Менделеев увидел во сне свою таблицу? Может быть, во сне мы можем больше, чем в бодрствовании?
– Очень немногие люди говорили, что великая идея пришла к ним во сне. В истории наберется около десятка таких случаев.
Я верю в существование творческих сновидений, когда во сне удавалось решить проблему, которую человек не мог решить в бодрствовании, но не могу сказать, что сон — это особо благоприятное состояние для решения проблем.
Может быть во сне проблемы и решаются лучше, но в большинстве случаев человек об этом, к сожалению, забывает, когда просыпается.
Источник: Правмир
Симптомы рака кишечника, желудка, печени, горла и других органов
Онкология является одним из самых известных неизлечимым заболеванием. Рак – это злокачественная опухоль, при которой происходит хаотичное размножение клеток, сопровождающееся инвазией в подлежащие ткани и метастазированием в отдаленные органы с током лимфы или крови. Если говорить простым языком, то недуг вызывает мутацию клеток.
Раковые клетки не умирают в теле человека, а скапливаются и тем самым образуют опухоль. Это может произойти в теле любого человека – болезнь не выбирает жертву по полу или цвету кожи. Однако есть один важный фактор – общее состояние организма и иммунитета, от этого зависит, справится ли наше тело с борьбой с больными клетками или нет.
В большинстве случаев онкология воспринимается пациентами как смертный приговор. Но не все раковые образования приводят к гибели. Часть заболевших все же избавляется от недуга и вспоминают об этом как о страшном сне. Однако есть и большое количество летальных исходов.
Врачи выделяют несколько типов рака в зависимости от пораженного органа. Злокачественная опухоль может в любом органе человека, потому рак можно назвать группой заболеваний.
Виды рака:
- Меланома – поражение кожных покровов;
- Лейкоз – образование в кроветворной системе;
- Карцинома – поражение эпителиальной ткани органа;
- Лимфома – поражение лимфатической системы;
- Саркома – злокачественная опухоль в нервной, соединительной или опорной ткани тела.
Существуют и другие виды заболевания, такие как тератома, глиома, хориокарцинома, бластома. Но они встречаются намного реже, чем те, которые перечислены выше. Но в этом и состоит их опасность – они не исследованы так хорошо, поэтому они чаще приводят к летальному исходу.
Свидетельствовать о наличии онкологии могут самые разные симптомы. Они также зависят от органа, который поразил недуг. Список симптомов рака очень большой, поэтому стоит подробно разобраться в этом вопросе.
Симптомы рака кишечника
Это одна из разновидностей злокачественных опухолей, расположенная на слизистой оболочке толстой кишки. Сегодня такой недуг занимает второе место по распространенности у людей старше 45 лет.
Рак кишечника отличается от других онкологических заболеваний более тяжелым течением, серьезными осложнениями и неблагоприятными прогнозами.
Локализация рака кишечника может быть любой, так как опухоль образовывается на слизистой оболочке любого участка кишечника.
Главная сложность – полное отсутствие острых болезненных проявлений на начальной стадии. Из-за этого люди поздно обнаруживают наличие недуга, примерно половина случаев обнаруживаются на поздних стадиях.
При раке кишечника симптомы у женщин и мужчин одинаковы, но разнятся у всех в зависимости от локализации опухоли. Случай, при котором новообразование возникает в подвздошной, тощей и двенадцатиперстной кишках – достаточно редкое явление. В таком случае появляются следующие симптомы:
- Отвращение к пище;
- Изжога;
- Отрыжка;
- Тошнота;
- Болезненность в любой части живота;
- Чувство давления в желудке;
- Окрашивание кала в темный цвет.
Если раковая опухоль находится в толстом кишечнике, то заболевшего беспокоят следующие симптомы:
- Нарушение функционирования кишечника;
- Развитие анемии;
- Схваткообразные боли в животе;
- Нерегулярный стул (запор сменяется диареей);
- Вздутие левой части живота;
- Развивается частичная непроходимость кишечника.
Симптомы рака прямой кишки
Такой недуг развивается на фоне предшествующего хронического заболевания. Люди, имеющие хроническую патологию кишечника, должны проходить регулярное медицинское обследование. Это требуется для того, чтобы обнаружить заболевание на ранних стадиях и избежать осложнения.
В начале симптомы выражаются не ярко, однако регулярное их появление должно насторожить и послужить поводом для обследования. О раке кишки свидетельствуют следующие симптомы:
- Анемия;
- Боли;
- Общая усталость;
- Слизистые или гнойные выделения;
- Острые боли в нижней части живота и промежности, возникающие до дефекации и во время нее;
- Ложные позывы к дефекации;
- Недержание газа и кала;
- Выделение крови при дефекации.
Особенно опасным является наличие крови в кале – стоит отметить, этот симптом не относится к ранним, он свидетельствует об уже развитой в организме опухоли, однако нередко именно он становится первым, обращающим на себя внимание пациента.
Симптомы рака желудка
Специалисты относят рак желудка к одному из самых распространенных типов онкологии. Однако, как и в предыдущих случаях, выявить его наличие достаточно сложно. Клиническая картина сглажена, патологию легко перепутать с обычным недомоганием. Первые симптомы рака желудка не дают выявить патологию до поздних стадий.
Первые признаки заболевания:
- Слабость;
- Снижение работоспособности;
- Апатия;
- Вялость;
- Упадок сил;
- Легкий дискомфорт;
- Изжога;
- Приступы тошноты и рвоты;
- Отрыжка воздухом;
- Головная боль;
- Тяжесть в области живота.
Основные симптомы:
- Резкое и беспричинное похудение;
- Анорексия;
- Вздутие живота;
- Кровотечение;
- Узелки;
- Зоб;
- Тошнота и рвота;
- Чувство быстрого насыщения;
- Желтуха;
- Анемия.
Симптомы рака поджелудочной железы
Долгое время заболевание протекает бессимптомно. Зачастую первые жалобы появляются уже на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к перекрытию просвета протоков, интоксикации организма продуктами распада.
Первые симптомами рака поджелудочной железы:
- Тяжесть и дискомфорт в верхних отделах живота;
- Жажда;
- Апатия;
- Быстрая утомляемость;
- Потеря аппетита;
- Повышение уровня сахара в крови;
- Частый жидкий стул.
Симптомы рака молочной железы
Человеческие молочные железы состоят из трех типов тканей – соединительной, жировой и железистой. Раком груди же называют злокачественную опухоль, которая развивается в железистой ткани.
Существует миф, что этот недуг преследует только женскую часть населения, однако это не так, мужчины с таким диагнозом есть. Однако у женщин такой тип онкологии встречается в 100 раз чаще.
Мутации, приводящие к развитию онкологии, бывают наследственными и приобретенными.
Как и многие другие злокачественные опухоли, рак груди развивается бессимптомно. Зачастую недуг обнаруживается самими больными или выявляется случайно при проведении профилактических исследований. Специалисты выделяют целый ряд симптомов рака груди:
- Появление пальпируемого образования, выделения из соска;
- Наличие асимметрии из-за изменения размеров пораженной железы;
- Сморщивание груди;
- Уплощение кожи над опухолью;
- Появление «лимонной корки»;
- Симптом Форга – на стороне поражения сосок находится выше, чем на здоровой молочной железе;
- Симптом Краузе – сосок утолщен, складки ареолы заметно выражены;
- Покраснение;
- Кровяные или гнойные выделения;
- Отек.
Признаки и симптомы рака печени
В России ежегодное число вновь диагностированных случаев за последние 10 лет выросло с 3500 до 5000. Мужчины болеют в 3 раза чаще, чем женщины.
Рак печени – это злокачественная опухоль, развивающаяся из клеток печени в результате их трансформации. Недуг развивается на фоне длительного воспаления в органе, обычно у пациентов с циррозом.
Специалисты разделяют заболевание на первичный и вторичный рак. Они имеют одинаковые признаки.
Симптомы недуга неспецифичны и могут встречаться при других заболеваниях, например, при гепатите, циррозе, раке желчных протоков
Ранние признаки злокачественной опухоли печени:
- Запоры и поносы;
- Сниженный аппетит;
- Постоянное недомогание и усталость;
- Снижение веса;
- Ощущение дискомфорта из-за вздутия живота;
- Тошнота, иногда рвота;
- Озноб;
- Повышение температуры.
Симптомы рака печени:
- Расстройство ЖКТ проявляются как изменение стула – диарея, запор или метеоризм;
- Боли в животе из-за роста опухоли;
- Высокая концентрация жидкости в животе;
- Резкая потеря веса;
- Желтуха.
Симптомы рака горла
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани.
Среди наиболее распространённых причин рака горла и негативных факторов, провоцирующих болезнь, можно обозначить следующие:
- Длительное курение;
- Частое употребление спиртных напитков;
- Значительные изменения в тканях, наличие доброкачественных образований – кисты, фибромы, невылеченное воспаление в организме;
- Постоянное вдыхание вредных газов, кислот, щёлочи, бензина и выхлопных газов, а также попадание в лёгкие пыльного воздуха.
В течение первых нескольких месяцев пациенты ощущают:
- першение в горле;
- сухость;
- ощущение присутствия инородного тела.
Позднее присоединяется следующая симптоматика:
- нарушение глотания;
- утомляемость;
- глухой голос;
- боль при глотании;
- утренняя боль при глотании, а позднее – постоянная.
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита. Клиническая картина при поражении этой области следующая:
- слабость и охриплость голоса;
Болезни сидячего образа жизни
Одной из сторон, подвергшихся изменению, стала наша повседневная работа. Большое количество человек, ранее работавших в активном режиме, перешло на удалённую работу.
Сидячая работа, которая ранее была прерогативой офисных служащих и людей отдельных профессий, стала повседневным явлением.
Люди, которые раньше могли свободно перемещаться, активно заниматься спортивной деятельностью, стали узниками собственных домов, диванов и кресел. Снижение физической активность стало ещё одной «пандемией», которая приносит свои последствия.
Что такое «сидячий образ жизни»?
В первую очередь, это постоянное непрерывное нахождение в одном положении (лёжа, сидя) более двух часов в день, без всякого движения (во время выполнения однообразной рабочей деятельности или отдыха), исключая сон и бытовые физические нагрузки. Научное название такого явления – гиподинамия (греч. — «пониженная активность»).
Физиологическое проявление подобного феномена раскрывается уже в названии – пониженная активность нашего мышечно-скелетного аппарата и нервной системы, которая приводит к атрофии мышц и возрастанию нагрузки на позвоночник до 40%. Это приводит к его деформациям, протрузии позвонков и межпозвоночных дисков.
Вместе со снижением тонусов сосудов может ухудшаться кровоснабжение головного мозга, приводя к необратимым последствиям.
Косвенное влияние оказывается на сердце и сосуды: снижается тонус периферических кровеносных сосудов, полегающих в мышечной массе и сердце, привыкая к низкому сосудистому сопротивлению, снижает объём выбрасываемой крови и давление, поддерживающее кровоток. Всё это приводит к снижению перфузии крови во внутренние органы.
Все вышеперечисленные физиологические изменения могут привести к конкретным заболеваниям, многие из которых не просто осложняют жизнь, а по-настоящему угрожают ей.
Из наиболее распространённых можно выделить:
- Геморрой
- Цервикалгия/проблемы с шейным отделом позвоночника – «шея программиста» и грудным отделом позвоночника, межпозвонковые грыжи
- Варикозная болезнь вен нижних конечностей
- Метаболический синдром, в первую очередь выражающийся избыточной массой тела и сердечно-сосудистыми заболеваниями
- Заболевания кишечника и органов желудочно-кишечного тракта, связанные с их тонусом: синдром раздражённого кишечника, дисфагия, а также онкологические заболевания кишечника.
- Хроническая обструктивная болезнь лёгких
- Бессонница, тревожные расстройства
Геморрой
Геморрой – патологическое увеличение венозных узлов в прямой кишке довольно просто выявить ещё на ранних стадиях. Вначале появляются тяжесть, зуд, дискомфорт в области ануса, наиболее ярко проявляющийся после акта дефекации.
При дальнейшем развитии заболевания могут присоединяться выраженный болевой синдром (усиливающийся при дефекации), запоры и появление единичных капель алой крови в стуле.
Далеко зашедшие случаи приводят к хроническим кровотечениям (иногда с тёмной, свернувшейся кровью) во время или сразу после дефекации, к выпадению венозных узлов – вначале легко вправляемых, а с продолжением заболевания постоянно находящихся за пределами анального сфинктера, что приводит к их защемлению, сопровождаемому тромбозом, некрозом и гнойным парапроктитом.
При обнаружении каких-либо из вышеперечисленных симптомов или их сочетания, рекомендуется обратиться первично к врачу-хирургу или специализированному хирургу-проктологу для подтверждения данного диагноза, составления корректного для вас плана обследования и лечения в соответствии со стадией заболевания.
В качестве профилактики возможно применение противогеморройных кресел, подушек и сидений, специального комплекса упражнений лечебной физкультуры.
Проблемы позвоночника
Проблемы с различными отделами позвоночника и рядом расположенными мышцами, одни из самых распространённых. С ними знакома большая доля зрелого населения нашей страны. В последнее время к ним присоединились молодые люди с сидячим характером работы.
Врачи ввели даже специальный термин – «компьютерная шея», как результат высокой нагрузки на неё при постоянной работе за монитором компьютера.
Грыжи межпозвонковых дисков и протрузии позвонков стали одними из наиболее распространённых поводов для обращений молодых людей к неврологам и нейрохирургам.
Симптомы вышеперечисленных состояний известны всем. Прежде всего, это крайне болезненные приступы, ограничивающие движения в одном или нескольких отделах тела, усиливающиеся при любом движении, физической активности или длительном нахождении в горизонтальном положении.
Первично рекомендовано обращение к врачу неврологу (желательно владеющего мануальной терапией), с целью купирования сопутствующего острого мышечно-тонического синдрома. Но если ваши проблемы стали постоянными, то уже необходимы консультации ортопеда и нейрохирурга для коррекции заболеваний.
Профилактика данных бед только одна – побольше физической активности! И не бытовой (к примеру уборки), т.
к она всё равно проходит в одном и том же положении, а самой различной по типу (прогулки, фитнес, плавание, различные виды спорта и гимнастики) для активации работы всех групп мышц.
При наличии уже сформировавшихся патологических состояний необходимо будет применение специальных комплексов лечебной физкультуры с профессиональным инструктором, для того чтобы предотвратить прогрессию патологии.
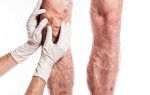
Варикозная болезнь
Варикозное расширение подкожных вен нижних конечностей, как было упомянуто ранее, происходит вследствие снижения тонуса мышц нижних конечностей и соответственно снижения тонуса мышечной стенки вен. Визуально, прежде всего, оно проявляется значительным расширением, деформацией рисунка подкожных вен на ногах, их уплотнением, иногда и воспалением вплоть до появления язв и кровотечений.
Сперва данные изменения приводят только к косметологическим дефектам, но при далеко зашедших стадиях могут нести риск тромбоэмболий, серьёзных кровотечений и некроза окружающих тканей.
При обнаружении первых косметологических признаков лучше всего выполнить ультразвуковое исследование поверхностных и глубоких вен нижних конечностей и с результатами обратиться к флебологу (специалисту, занимающимся проблемами с данными венами).
Он, в соответствии с проявлениями вашей проблемы, решит, какой метод лечения применить: консервативный (просто препаратами) или хирургический (операции флебэктомии, радиочастотной или лазерной облитерации вен, введение склерозирующих препаратов).
Профилактика варикоза – движение, движение и ещё раз движение, ношение компрессионного трикотажа, использование гепариновых мазей для предотвращения тромбоза вен.
Метаболический синдром
Метаболический синдром – состояние, характеризующееся сочетанием избыточной массы тела, ожирения, повышенного артериального давления (артериальной гипертензии), повышенного уровня сахара (глюкозы), повышенного холестерина.
Точно сказать, с чего конкретно начинается данный синдром, нельзя – все патологические изменения при нём тесно переплетены, и развитие одного может запустить другие.
Как пример, отсутствие достаточной физической активности выражается накоплением избыточной массы тела – приводит к повышенному образованию глюкозы и холестерина в организме и запускает развитие сахарного диабета второго типа, поражение сосудистой стенки и появление повышенного артериального давления.
Сердечно-сосудистые заболевания при вышеописанных изменениях развиваются быстро, наиболее страшные из них — это обструктивные атеросклеротические (холестериновые) поражения сосудов, питающих сердце – хронический коронарный синдром и его острая форма инфаркт миокарда, атеросклеротическое поражение сосудов головного мозга, тромботические обструкции (ишемический инсульт) и кровотечения из них (геморрагический инсульт).
При наличии повышения одного из лабораторных показателей (уровня глюкозы и холестерина) необходимо обращение к врачу кардиологу/терапевту/эндокринологу. Если вы уже ощущаете боли в области сердца или нарушение ритма его работы, то обратиться к кардиологу нужно немедленно, пока не стало поздно!
Профилактика крайне неспецифична – введение достаточной физической активности, коррекция веса и своевременное начало приёма препаратов, предотвращающих прогрессию ваших проблем.
Заболевания кишечника
Заболевания кишечника (функционального характера, воспалительные и онкологические) начинаются с простого снижения тонуса мышц живота, приводящего к снижению моторики кишечника (а точнее — мышечного слоя его стенки), застою содержимого кишечника, снижению всасывания полезных веществ в нём, избыточному росту бактериальной микрофлоры кишечника и необратимым изменениям его внутренней стенки.
Симптом, которые вы можете отметить в самом начале легко заметны — расстройство стула, боли при акте дефекации, боли внизу живота, тяжесть внизу живота, тошнота, повышенное газообразование, вздутие живота, появление непонятных примесей в стуле, иногда крови.
Все эти симптомы требуют первичного обращения к врачу гастроэнтерологу, исследованиям, которые уточнят морфологическое состояние слизистой оболочки вашего кишечника (колоноскопия), исследования кала и кишечной микрофлоры, а также различных ферментов пищеварительной системы.
Первичная профилактика данной группы заболеваний — грамотное выстраивание своего рациона, избегание продуктов, которые вызывают у вас данные проблемы, избегание обильных порций.
Чрезмерное потребление сладостей, мучного и алкогольных напитков также усугубляет группу заболеваний кишечника и требуют коррекции.
Самостоятельная работа со своим рационом очень трудна, если вам не по силам её одолеть, то вам может пригодиться помощь врача-диетолога.
Болезни легких
В основе развития хронической обструктивной болезни лёгких при гиподинамии лежит снижение мышечного тонуса диафрагмы и межрёберных мышц, которые принимают участие в процессе вдоха и выдоха. За счёт этого происходит снижение ёмкости лёгких и лёгочной вентиляции, вследствие этого — ухудшается газообмен и ограничивается подвижность лёгочной ткани.
Первое проявление данной болезни – появление одышки и кашля при физической нагрузке. Далее данные симптомы могут появляться и в покое. При выявлении этих проблем, прежде всего, рекомендуется проведение исследования дыхательных объёмов лёгких (спирометрия), обращение к терапевту или пульмонологу.
Профилактика возникновения этой проблемы – прогулки на свежем воздухе, дыхательная гимнастика, поддержание оптимального микроклимата у себя дома (влажности и чистоты воздуха).
Бессонница
Бессонница и тревожные расстройства являются следствием снижения адаптации к окружающим нас раздражителем. В современном мире наш мозг привык к большому объёму обрабатываемой информации, связанной не только с работой и домом, но также с окружающей нас средой, помогая нам приспосабливаться к ней.
Отсутствие достаточной «работы» для него, направленной на обработку побочной информации (погоды, запахов, ветра, вида идущих вам на встречу людей, маршрута которым вы передвигаетесь) приводит к тому, что мозг начинает себя загружать немного по-другому.
Как итог, его мысленная продуктивная деятельность заменяется апатией, раздражительностью, повышенной тревожностью, частыми ощущениями тахикардии и проблем с дыханием без наличия одышки и прочим.
В настоящее время справиться с этим при лёгкой степени расстройств вам помогут психологи, при далеко зашедших процессах с соматическими (телесными) проявлениями на помощь придут психотерапевты, ну а если дело дошло до галлюцинаций и психоза придётся обращаться к психиатру.
Профилактика «сидячих заболеваний»
Профилактика проста, но одновременно и сложна: уметь переключать свою интеллектуальную деятельность, вовремя распознать у себя стресс и не давать своему мозгу перегружаться рутиной – для него опасен как постоянная работа, так и постоянный отдых!