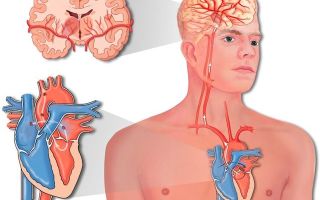
Такое состояние вызывает гибель (некроз) большого количества сердечных волокон. Нарушается работа сердца, в результате страдает система кровоснабжения в целом. Это приводит к кислородному голоданию тканей и органов, удушью, дисфункциям в головном мозге, а в тяжелых случаях — к остановке сердца.
Инфаркт миокарда — опасное заболевание, вызывающее в сердце необратимые изменения. Преимущественно болезнь встречается у людей старше 50 лет. По статистике, в целом около 60% людей в возрасте старше 65 лет испытывали состояние инфаркта. Тем не менее, риску болезни подвержены люди и более молодого возраста.
При первом же подозрении и проявлении симптоматики инфаркта миокарда следует сразу же вызвать скорую помощь для устранения угрожающего жизни человека состояния.
Проявления заболевания индивидуальны и зависят от масштабов некроза миокарда, стадии протекания инфаркта и в целом состояния сердечно-сосудистой системы человека. У страдающих сахарным диабетом приступ может протекать и вовсе безболезненно.
Выделяют следующие стадии инфаркта миокарда и характерные им симптомы:
- Предынфарктное состояние. Наблюдается примерно у 45% пациентов, у остальных болезнь начинается внезапно. Этот период характерен многократными приступами стенокардии, сопровождающимися сильной болью за грудиной. Изменяется общее состояние – снижается психоэмоциональный фон, появляется ощущение разбитости и страха. Лекарственные препараты для купирования приступов стенокардии снижают свою эффективность на данном этапе.
- Острейшая фаза инфаркта. Может длиться от получаса до нескольких часов. Пациент испытывает сильнейшую жгучую, давящую (ангинозную) боль за грудиной, отдающую в левую половину тела (руку, предплечье и плечо, ключицу, межлопаточную область, лопатку, бедро). Боль за несколько минут достигает своего пика, затем волнообразно сохраняется в течение часа и дольше.
- Острый период. Сохраняется до 2 суток. Возможны рецидивы до 10 дней и дольше. На этом этапе обычно давящая боль стихает. Сохраняется нарушение сердечного ритма, сниженное артериальное давление. Если ангинозная боль не отступает, это свидетельствует о продолжительном течении инфаркта либо осложнении в виде воспаления серозной оболочки сердца (эпистенокардического перикардита).
- Подострый период. Может сохраняться до месяца и характеризуется общим улучшением самочувствия, нормализацией температуры тела, восстановлением дыхания, сердечного ритма.
- Постинфарктное состояние. Это завершающий этап острой фазы, который может длиться до 6 месяцев. На месте участков тканей, пораженных некрозом, образуется плотный рубец. В целом состояние стабилизируется, клинические проявления болезни уходят, восстанавливаются до нормальных значений лабораторные и физические показатели. При обширном поражении миокарда сердечная недостаточность может сохраняться.
Основные причины развития инфаркта миокарда — атеросклероз и спазмирование коронарных артерий, вызывающие сужение их просвета.
Кроме того, предрасполагающими факторами к развитию заболевания могут служить:
- тромбозы при нарушении свертывающей способности крови (коагулопатии);
- сахарный диабет;
- гипертонический криз;
- ожирение;
- чрезмерные физические нагрузки и психоэмоциональное напряжение на фоне ишемической болезни сердца и стенокардии;
- злоупотребление алкоголем и табакокурением.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение в соответствии с мировыми клиническими рекомендациями
2
Комплексная оценка заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
При возникновении симптомов инфаркта миокарда пациента экстренно госпитализируют для проведения срочной диагностики и оказания первой помощи. Врач опрашивает пациента об истории болезни и проводит необходимые обследования.
Методы диагностики инфаркта миокарда в «СМ-Клиника»:
- Лабораторные обследования: анализ крови общий, биохимический и на кардиотропные белки (MB-КФК, АсАТ, ЛДГ-1, тропонин).
- Инструментальные исследования: ЭКГ, компьютерная томография, МРТ, ангиография, коронография, ультразвуковое исследование сонных артерий.
- Все исследования оперативно проводятся в нашей собственной лаборатории. Назначается консультация кардиолога.
- После подтверждения диагноза инфаркта миокарда пациента переводят в отделение интенсивной терапии, где ему оказывают терапевтическую помощь.
- Наши кардиологи контролируют все этапы лечения и регулярно проводят оценку динамики состояния больного с целью своевременной коррекции лекарственных назначений.
- Методы лечения инфаркта миокарда в «СМ-Клиника»:
- Восстановление коронарного кровотока. Проводится в первые сутки после развития инфаркта путем введения специальных препаратов, быстро растворяющих тромбы.
- Купирование болевого синдрома. Проводят наркотическими анальгетиками (фентанил) в сочетании с нейролептиками (дроперидолом) и внутривенным введением нитроглицерина (в случае повышенного артериального давления).
- Устранение аритмии, сердечной недостаточности, кардиогенного шока, нормализация свертываемости крови. Для этого назначают: лидокаин, атенолол, верапамил, магнезию, нитраты, гепарин, ацетилсалициловую кислоту, спазмолитики и т.д.
Все этапы лечения мы проводим в кратчайшие сроки для облегчения состояния пациента и улучшения прогноза, под постоянным контролем наших квалифицированных специалистов.
При поражении сосудов сердца, выявленном на диагностике, выполняется операция.
Варианты хирургического лечения в «СМ-Клиника»:
- Баллонная внутрисосудистая ангиопластика. Проводится экстренно в первые сутки после диагностики приступа инфаркта с целью восстановления проходимости сосудов. Операция позволяет оперативно устранять причину сужения сосудов и предотвратить негативные последствия атеросклеротических поражений.
- Стентирование сосудов. В ходе операции внутри сосуда устанавливают стент для нормализации кровотока, как коронарных, так и в периферических артериях. Это позволяет эффективно восстановить суженый просвет сосуда и избежать возможного рецидива заболевания.
Мы проводим малотравматичные хирургические вмешательства с применением современных эндоваскулярных методик. Это позволяет локально воздействовать на пораженные сосуды, не затрагивая окружающие ткани и органы.
Любой человек, имеющий проблемы с сердечно-сосудистой системой, должен своевременно заботиться о профилактике инфаркта миокарда.
Методы профилактики болезни:
- Поддержание достаточного уровня физической активности. Важно вести подвижный образ жизни, при котором сердечная мышца будет получать адекватную нагрузку и тренировку.
- Отказ от вредных привычек (алкоголя и табака). Чрезмерное увлечение наркотическими средствами в виде табака и алкоголя способствует сужению и закупорке сосудов, засорению организма токсинами, что пагубно сказывается на работе сердца.
- Здоровое питание. Из рациона следует исключить жирное и острое и употреблять достаточно много белка, сырых овощей и фруктов.
- Регулярные консультации кардиолога. После 40 лет рекомендуется регулярно проходить врачебные осмотры, включая ЭКГ обследования.
Кардиологи «СМ-Клиника» проводят консультации пациентов для выявления предрасположенности к инфаркту миокарда и назначения профилактики.
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Инфаркт миокарда: симптомы, диагностика, лечение, первая помощь. Аневризма сердца
Миокард — это мышца, управляющая сокращениями сердца и регулирующая кровоснабжение всего организма. Для бесперебойной работы ей необходимо регулярное питание и кислород, снабжение которыми происходит по коронарным артериям.
Если по каким-то причинам дыхание и питание миокарда нарушаются, клетки мышцы начинают гибнуть. Некроз того или иного участка сердечной мышцы и называют инфарктом миокарда.
Инфаркт миокарда зачастую влечет за собой полную или частичную утрату трудоспособности, и это еще не самое худшее. В 10-12% случаев он угрожает самой жизни больного!
17,5 миллионов — по статистике, именно столько людей умирает ежегодно в мире от заболеваний сердца и сосудов. А к 2030 году, по прогнозам экспертов ВОЗ, этот показатель достигнет еще более страшных цифр — 23,6 млн смертей от ССЗ в год.
Причины инфаркта миокарда
В большинстве случаев некроз тканей миокарда происходит из-за тромбоза венечной артерии, который провоцируется атеросклерозом — атеросклеротические бляшки закупоривают артерию, нарушая кровоснабжение.
Другие распространенные причины инфаркта — спазм коронарных сосудов и тромбоз коронарных сосудов.
3
Диагностика при угрозе инфаркта
Кому грозит инфаркт миокарда
Факторами риска являются:
- гипертоническая болезнь;
- ранее перенесенный инфаркт;
- курение;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- повышенный уровень «плохого» холестерина в крови;
- ожирение;
- сахарный диабет;
- пожилой возраст;
- состояние постменопаузы (у женщин);
- регулярные стрессы;
- чрезмерные нагрузки (физические и эмоциональные);
- нарушения свертываемости крови.
Виды инфаркта миокарда
Поскольку некрозу могут подвергаться различные по размеру участки мышечной ткани, кардиологи различают мелкоочаговый и крупноочаговый инфаркт миокарда.
Также инфаркты делят, в зависимости от глубины поражения стенки сердца, на:
- трансмуральный — патологическими изменениями охвачена вся толщина мышечного слоя;
- интрамуральный — некроз кроется в глубине сердечной мышцы;
- субэпикардиальный — поражены участки миокарда, близкие к эпикарду;
- субэндокардиальный — некротический процесс сосредоточен в области соприкосновения миокарда с эндокардом.
В зависимости от локализации поражения выделяют 2 типа инфаркта миокарда:
- правожелудочковый;
- левожелудочковый.
По клиническим проявлениям кардиологи различают типичный и атипичный инфаркт миокарда.
3
Исследование крови на маркеры инфаркта
Симптомы инфаркта миокарда
Выраженность признаков инфаркта зависит от стадии заболевания.
Предынфарктный период наблюдается не у всех пациентов, протекает в виде обострения и учащения приступов стенокардии и может продолжаться как часы и дни, так и несколько недель.
Острейший период сопровождается развитием ишемии миокарда и образованием участка некроза, продолжается от 20 минут до 3 часов. Основной признак — жгучая или давящая боль, которая часто появляется на фоне физической нагрузки или серьезного стресса. Боль может отдавать в левую руку, плечо, шею, лопатку или нижнюю челюсть.
Болевые ощущения отличаются продолжительностью (более 30 минут) и не снимаются даже повторным приемом нитроглицерина.
Другие симптомы инфаркта миокарда:
- холодный пот;
- страх смерти, резкая слабость;
- одышка, удушье;
- иногда рвота.
Первая помощь при инфаркте миокарда: при обнаружении хотя бы нескольких перечисленных симптомов необходимо немедленно вызвать скорую помощь! Больного нужно положить, обеспечить доступ свежего воздуха.
До прибытия врачебной бригады возможны прием нитроглицерина 1 таблетки (или изокета 1 дозы) под язык.
Острый период инфаркта миокарда начинается с момента образования очага некроза на миокарде и длится от 2 до 14 суток.
В этом периоде человек может не испытывать боли. Из-за образования участка некроза и воспаления тканей сердца повышается температура тела. У больного сохраняются и нарастают признаки сердечно-сосудистой недостаточности. Артериальное давление понижено или нормальное.
Первая помощь та же: незамедлительное обращение в скорую.
Подострый период сопровождается формированием рубцовой ткани, продолжается 4-8 недель. Для этого периода инфаркта миокарда не характерны боли в сердце и лихорадка.
Состояние больного нормализуется, АД и частота пульса постепенно приближаются к норме, ослабевают проявления сердечно-сосудистой недостаточности.
Постинфарктный период — все симптомы проходят, лабораторные показатели постепенно возвращаются к норме. Организм приспосабливается к последствиям изменений структуры сердечной мышцы.
Симптомы инфаркта миокарда при атипичных формах болезни:
Абдоминальная — симптомы маскируются под признаки заболеваний брюшной полости: боли и вздутие в животе, тошнота.Астматическая — у больного наблюдаются одышка, приступы удушья.
Церебральная — проявления мозговых нарушений: головная боль, головокружение, спутанность сознания.Аритмическая — человек жалуется на учащенное сердцебиение или сбои в сердцебиении.
Отечная форма — имеются выраженные периферические отеки мягких тканей.
1
Диагностика инфаркта в «МедикСити»
2
Диагностика инфаркта в «МедикСити»
3
Диагностика инфаркта в «МедикСити»
Осложнения инфаркта миокарда
Подавляющая часть смертей от инфаркта случается в первые часы и сутки и связана с осложнениями инфаркта миокарда:
- Жизнеугрожающие аритмии — желудочковая тахикардия, фибрилляция желудочков, остановка сердца;
- Кардиогенный шок — состояние, развивающееся при обширном поражении миокарда левого желудочка и характеризующееся прогрессирующим снижением АД и нарушением кровоснабжения жизненно-важных органов;
- Аневризма сердца и ее разрыв — истончение сердечной стенки и выпячивание ее под давлением крови в желудочках. В случае разрыва аневризмы — возникает тампонада и остановка сердца;
- Тампонада сердца — смертельно опасное осложнение сердечной аневризмы, при котором после разрыва аневризмы кровь вытекает в полость перикарда. В результате быстрого наполнения перикарда кровью сердце уже не может осуществлять насосную функцию и останавливается;
- Разрыв межжелудочковой перегородки;
- Острая сердечная недостаточность (отек легких);
- Возникновение полной атриовентрикулярной блокады и урежение частоты сердечных сокращений до 20-30 в мин.
Диагностика инфаркта миокарда
Сначала врач осматривает пациента и собирает сведения от пациента или его близких о характере и продолжительности болей, силе и повторяемости приступов, принятых медикаментах, их влиянии на самочувствие.
Далее проводится лабораторная и инструментальная диагностика инфаркта миокарда:
- общий и биохимический анализы крови( чаще в условиях стационара);
- исследование кардиоспецифических ферментов и маркеров повреждения сердечной мышцы (чаще в условиях стационара);
- электрокардиография;
- эхокардиография (УЗИ сердца);
- коронарография (в условиях стационара).
Лечение инфаркта миокарда
В мероприятия по интенсивной терапии при остром инфаркте миокарда могут входить:
- введение тромболитических средств для растворения тромба и восстановления кровотока в миокарде;
- обезболивание (чаще применяются наркотические анальгетики);
- стабилизация АД;
- применение антиангинальных, антиаритмических препаратов, антикоагулянтов, антиагрегантов, бета-блокаторов, ингибиторов АПФ и др.
Зачастую в лечении инфаркта миокарда применяются хирургические методики:
- ангиопластика (расширение суженного сосуда с помощью баллонного катетера);
- коронарное стентирование (установка стента в место сужения коронарной артерии, после его расширения баллоном);
- шунтирование (пришивание шунта, которые обходит суженное место).
Постстационарное лечение инфаркта миокарда (амбулаторное ведение после выписки из стационара) также включает в себя целый ряд мероприятий:
- наблюдение кардиолога;
- фармакотерапия;
- контроль АД и ЧСС;
- соблюдение диеты;
- избегание стресса, переутомления и нагрузок;
- рекомендованная двигательная активность;
- отказ от вредных привычек.
Диагностика инфаркта миокарда и лечение пациентов, перенесших инфаркт миокарда, в «МедикСити»
В клинике «МедикСити» диагностика инфаркта миокарда и лечение пациентов, перенесших инфаркт миокарда, а также страдающих другими кардиологическими заболеваниями, осуществляются на высочайшем профессиональном уровне.
На вооружении наших врачей-кардиологов — лучшая аппаратура экспертного уровня, обширные научные знания и новейшие разработки!
У нас адекватные цены и индивидуальный подход. Узнать расписание специалистов и стоимость услуг можно по телефону: +7 (495) 604-12-12.
«МедикСити» — это правильный выбор!
Инфаркт миокарда
Остро развившийся инфаркт миокарда – грозное заболевание, которое ставит здоровье, а порой и жизнь человека под угрозу. Для каждого пятого больного, у которого возник инфаркт, он становится фатальным.
Но значит ли это, что нужно отчаиваться? Вовсе нет. Сегодня это заболевание лечат намного лучше, чем раньше. Значительно реже случаются серьезные осложнения. Точное знание причин инфаркта позволяет своевременно принимать меры и предотвращать развитие инфаркта, а правильное распознавание симптомов и своевременное лечение – помогать пациентам, у которых он уже произошел.
Причины инфаркта миокарда
До 98% всех инфарктов вызваны атеросклерозом сосудов.
Врачами была установлена прямая связь между выраженностью атеросклероза и частотой развития инфаркта, и определены факторы риска, при которых атеросклероз развивается особенно быстро.
На многие факторы человек не в силах повлиять: мы не можем поменять свой пол (у мужчин инфаркты случаются чаще) или помолодеть, не можем вмешаться в свою генетику и устранить наследственную предрасположенность к развитию болезней сердца.
Зато в силах каждого нормализовать свой вес, отказаться от курения, заниматься физкультурой, контролировать артериальное давление, решить проблему храпа и возможного осложнения храпа – синдрома ночного апноэ сна. Сделать это не так сложно, как кажется на первый взгляд, особенно если знать, к каким положительным результатам приведет изменение образа жизни.
Было установлено, что курение, ожирение, высокое артериальное давление, высокий уровень холестерина крови и сахарный диабет – каждый из этих факторов риска увеличивает вероятность инфаркта в 2-4 раза. Синдром ночного апноэ, когда спящий храпит и периодически не дышит из-за спадения дыхательных путей, увеличивает риск инфаркта еще больше: несмертельного – в 4-5 раз, фатального – втрое.
Многие пациенты, желая оправдать свое бездействие, объясняют лишний вес возрастом, а плохой контроль артериального давления, нерешенные эндокринные или сомнологические проблемы низким уровнем врачебной помощи.
Все это, безусловно, взаимосвязано: лекарства, предлагаемые в рамках бесплатной медицинской помощи, нередко являются устаревшими и хуже контролируют давление, а среди людей пожилого возраста страдающих ожирением больше, чем среди 18-летних.
Но – хватит жалеть себя!
Мы можем сами влиять на причины инфаркта миокарда, ликвидируя их одну за одной и снижая риск сердечно-сосудистой катастрофы. Например, ожирение считается врачами одним из наиболее легко модифицируемых факторов риска. Это значит, что справиться с лишним весом не только можно, но и достаточно просто – нужно только захотеть.
Если принимаемые вами препараты не дают желаемого снижения давления, это свидетельствует лишь об одном: настала пора вновь посетить лечащего врача и подобрать другую схему лечения.
Если вы храпите, нужно всерьез задуматься: а не стоит ли за храпом серьезное заболевание, из-за которого каждую ночь ваше сердце и головной мозг испытывают острое кислородное голодание? Чтобы исключить такую вероятность, необходимо всего лишь собраться с силами и записаться на прием к врачу-сомнологу.
Инфаркт миокарда. Симптомы
Иногда можно услышать о чем-то, случившемся неожиданно и напугавшем человека: «Меня чуть инфаркт не хватил!» На самом деле инфаркт, особенно если речь идет об обширном поражении, в 80% начинается не внезапно. В течение нескольких дней или недель до его развития пациент уже может испытывать предшествующее недомогание.
Возникают приступы загрудинных болей в покое. Физические нагрузки, которые еще буквально на днях не вызывали такого дискомфорта, теперь приводят к появлению приступов стенокардии, эпизодов одышки.
Человек в предынфарктном состоянии начинает чаще использовать нитраты (нитроглицерин, изокет). Возникший болевой приступ может сохраняться дольше обычного, устраняться более значительными дозами лекарства.
В этот момент очень важно как можно скорее обратиться к врачу – терапевту или кардиологу.
Если помощь не пришла своевременно, у человека может развиться инфаркт. От формы острого инфаркта миокарда во многом зависят симптомы заболевания. Первые признаки инфаркта в его классическом варианте – это внезапно появившиеся интенсивные боли в левой половине грудной клетки, которые отдают в плечо, руку, шею, нижнюю челюсть, под лопатку.
Боли полностью не устраняются приемом нитроглицерина (Изокета) даже после двух-трехкратного его использования. Может появляться одышка, кашель, тошнота, рвота, холодный пот, слабость, головокружение.
Нижний инфаркт миокарда может имитировать заболевания желудка или поджелудочной железы: проявляться болями в животе, отрыжкой, тошнотой и рвотой, жидким стулом.
У пациентов, страдающих сахарным диабетом, а также у людей старше 70 лет чаще, чем у других, возникают безболевые формы инфаркта миокарда.
Очень важно немедленно вызвать скорую помощь, если есть хоть малейшее подозрение, что у человека мог развиться инфаркт миокарда. В течение первых нескольких часов с момента появления симптомов с помощью специальных лекарств можно полностью растворить тромб в сосуде и предотвратить гибель клеток.
Но даже если с момента инфаркта прошло достаточно много времени, все равно необходимо вызвать скорую помощь: лечение, которое будет проведено в кардиологическом отделении, поможет уменьшить зону инфаркта и предотвратит развитие осложнений.
Лечение инфаркта миокарда
Мы уже говорили о том, что смертность при инфаркте миокарда и риск развития тяжелых осложнений при этом заболевании за последние годы снизились во много раз. Это произошло после того, как врачи разработали эффективную стратегию лечения и внедрили ее в практику.
Алгоритм лечения включает в себя и оказание помощи до приезда скорой, и активное лечение пациента в карете скорой помощи, и, конечно же, терапию инфаркта в кардиологическом стационаре.
Как лечить инфаркт миокарда до приезда «скорой»
При появлении признаков инфаркта миокарда важно усадить или уложить больного, дать под язык 1 таблетку нитроглицерина либо сделать 1 впрыскивание аэрозольного нитрата в рот. Через 5 минут прием лекарства можно повторить. Если это возможно, лучше взять тонометр и узнать, какое давление у пациента. Если оно окажется 90/60 мм.рт.ст. или ниже, нитраты противопоказаны. В этом случае нужно сразу перейти ко второму шагу оказания помощи – дать больному аспирин (250 мг или целую таблетку — 500мг) и попросить, чтобы он разжевал и проглотил его.
Больные инфарктом часто испытывают страх смерти, паникуют, а иногда, напротив, бравируют, убеждают окружающих, что это «ерунда, скоро пройдет».
Как бы ни вел себя пациент в вашем случае, не разрешайте ему вставать: нужно обязательно ограничить физические нагрузки, чтобы облегчить работу сердца. По возможности успокойте заболевшего.
И, разумеется, не поддавайтесь уговорам, немедленно вызовите скорую помощь.
Лечение инфаркта миокарда: врачебная помощь
Приехавшие на вызов врачи немедленно начнут оказание помощи. Для того чтобы снять боль они поставят укол с наркотическим анальгетиком, после этого начнут капельное введение средств, которые расширят коронарные артерии и улучшат кровоснабжение сердца. Они поставят уколы с лекарствами, защищающими сердце от ишемии, и введут препараты, которые снизят потребность сердца в кислороде.
Если пациент доставлен в специализированное кардиологическое отделение не позже, чем через 6ч после появления болей в груди, есть возможность ввести специальное лекарство (альтеплазу, стрептокиназу, урокиназу) и полностью растворить тромб. Восстановив кровоток по сосуду, можно вообще избежать гибели клеток сердца, и тогда зона инфаркта будет уменьшена. Прогноз в этом случае самый благоприятный.
Всем пациентам также проводится лечение препаратами, которые оказывают защитное действие на сердце и сосуды, препятствуют формированию новых тромбов и увеличению зоны инфаркта.
Как правило, назначаются бета-блокаторы, нитраты, ингибиторы ангиотензинпревращающего фермента, антикоагулянты, дезагреганты.
Одновременно с этим осуществляется борьба с осложнениями, которые у пациентов с обширным инфарктом есть почти всегда.
Острый инфаркт миокарда. Прогноз и профилактика
Если пациент попал в стационар, прогноз для жизни, как правило, благоприятный. Известно, что более 50% всех смертей при инфаркте случаются в первые минуты или первые 1-2 часа с момента появления болей, причем обычно это происходит до поступления в больницу.
В кардиологических стационарах, где есть реанимационное отделение для помощи пациентам, имеются все необходимые лекарства и оборудование, вероятность фатального исхода невелика. Для хороших клиник этот риск составляет 5-6%.
Как только острейший период пройден, врачи начинают активно заниматься не только лечением уже случившегося события, но и профилактикой повторных инфарктов. В этот период может проводиться массаж, специальная лечебная гимнастика. Еще в стационаре пациент должен пересмотреть отношение к своему здоровью, изменить образ жизни.
После того как пациенту окажут экстренную помощь, он продолжит лечение в стационаре в течение нескольких дней. К моменту выписки из больницы человек пройдет начальную реабилитацию и частично восстановится. Далее ему предстоит перейти к следующему, очень важному этапу лечения — кардиореабилитации.
В условиях санатория или реабилитационного центра пациент получит специальное восстановительное лечение, которое позволит ему улучшить самочувствие, максимально восстановить уровень физической активности, справиться с психологическими проблемами, возникшими на фоне заболевания — словом, подготовиться к возвращению к обычной жизни и труду.
Грамотная кардиореабилитация на 50% увеличивает количество людей, которые после этой опасной болезни смогли полностью реабилитироваться и вернуться к полноценному существованию.
Нуждаетесь в проведении кардиореабилитации после инфаркта миокарда? Комплексные программы восстановительного лечения в Клинике реабилитации в Хамовниках, телефон +7 (495) 775-60-33.
После выписки стоит вылечить болезни, которые могут спровоцировать развитие повторного инфаркта миокарда. Храпящие во сне обязательно должны посетить врача-сомнолога. Это совсем не сложно: в Клинике реабилитации в Хамовниках работает большое специализированный Центр, где прием пациентов с расстройствами сна ведут квалифицированные врачи данной специальности.
Обратившись за консультацией и пройдя однодневное обследование, можно точно установить диагноз, и если был выявлен синдром ночного апноэ, провести лечение, которое избавит от остановок дыхания во сне навсегда.
Проявленная забота о своем здоровье не окажется напрасной: риск развития инфаркта у людей с синдромом ночного апноэ, которые получают лечение своего заболевания, ниже, чем у нелеченых пациентов, в пять раз.
В интервью пациентка с синдромом обструктивного апноэ сна рассказывает, что до обращения в наш Центр перенесла четыре (!) инфаркта миокарда. Коррекция нарушений дыхания во сне привела к значительному улучшению ее самочувствия.
Подозреваете, что ваши сердечно-сосудистые проблемы связаны с расстройствами сна? Обращайтесь в Центр медицины сна на базе Клиники реабилитации в Хамовниках. Мы обязательно вам поможем! Задавайте вопросы и записывайтесь на консультацию по телефону: +7 (495) 775-60-33.
Больше интересных статей на эту тему:
Инфаркт миокарда у пожилых людей: причины, симптомы, особенности
Инфаркт миокарда – одно из наиболее распространенных осложнений ишемической болезни сердца, а также некомпенсированной гипертонии. Приступ возникает на фоне недостаточной трофики сердечной мышцы, что может быть вызвано суженным просветом коронарных сосудов, недостатком кислорода, спазмом сердечной мышцы. Острый период инфаркта характеризуется ухудшением сократительной способности сердца, появлением некротической зоны в месте разрыва сосудов.
Наиболее ярким признаком инфаркта миокарда служит резкая сильная боль в грудной клетке с иррадиацией в левую руку или спину. Однако данное утверждение верно только для инфарктов у сравнительно молодых людей (от 40 лет). Люди пожилого и старческого возраста чаще всего страдают от «немого» инфаркта, который протекает практически бессимптомно и значительно сокращает шансы человека на положительный исход после приступа.
Специалисты выделяют несколько групп факторов, которые в совокупности и по отдельности повышают риск возникновения инфаркта миокарда у людей пожилого и старческого возраста.
Три основных группы включают в себя:
- Изменение химических свойств крови – увеличение адгезивных способностей тромбоцитов, снижение активности фибринолитических ферментов, повышение количества белков и жиров.
- Нарушения гемодинамики – снижение скорости кровотока, значительное замедление тока крови у стенок сосудов, ухудшение кровотока в капиллярах.
- Изменения в структуре сосудистой стенки – уменьшение просвета сосудов, их хрупкость, потеря эластичности, склонность к появлению аневризм, как крупных сосудов, так и капилляров.
Также на риск возникновения инфаркта миокарда в значительной степени влияют воспалительные заболевания и хирургические вмешательства в анамнезе. Кроме того, к факторам, провоцирующим инфаркт, врачи относят малоподвижный образ жизни, наличие вредных привычек, плохо сбалансированный рацион, недостаток витаминов и минеральных веществ.
Инфаркт может быть спровоцирован и наличием сопутствующих заболеваний, таких как атеросклероз, сахарный диабет, болезни эндокринной системы.
Как правило, у пожилых людей кризовое состояние возникает на фоне частых приступов стенокардии (тупой боли в сердце), причем предынфарктное состояние характеризуется стенокардией покоя, т.е.
боль в сердце возникает даже на фоне полного отсутствия физических нагрузок или эмоциональных переживаний. У гипертоников всегда отмечается повышенное артериальное давление, вплоть до гипертонического криза.
При отсутствии болевой чувствительности инфаркт можно заподозрить при резком появлении нарушений сердечного ритма, вплоть до фибрилляции желудочков. Также ярким признаком инфаркта может служить сердечная астма.
На пике развития инфаркта миокарда наблюдается резкое падение артериального давления, стремительно развивается ацидоз, повышается температура тела, появляется боль в суставах.
Поставить правильный диагноз при отсутствии выраженных симптомов помогут инструментальные методы анализа. К ним относится электрокардиограмма. Изменение формы зубцов, сокращение или иное изменение расстояния между ними сигнализирует о наличии инфаркта или предынфарктном состоянии.
Также информативным является анализ крови. Изменение количества альбуминов, глобулинов, фибриногена могут указать на развивающийся инфаркт. Прогрессивным методом диагностики является оценка количества определенных ферментов и их активности.
При обнаружении у человека признаков инфаркта, необходимо вызвать бригаду скорой помощи и мгновенно приступать к помощи больному. Правильно оказанная первая помощь поможет пациенту избежать неблагоприятных последствий, в том числе летальный исход.
На первом месте при купировании инфаркта миокарда стоит устранение боли для предотвращения кардиогенного шока. После этого врачи стремятся максимально ограничить очаг некроза сердечной мышцы. В дальнейшем терапия включает в себя контроль над сократительной способностью сердца, предотвращение гипоксии, тромбообразования.
Важным этапом лечения является предотвращение некомпенсированной сердечной недостаточности и аритмии. После стабилизации пациента врачи начинают период реабилитации.
- Перевозка больных
- Программы реабилитации
Отличия инфаркта и инсульта: причины, симптомы заболеваний
Инфаркт и инсульт мозга — опасные и коварные заболевания. В современном мире около одного миллиарда человек страдают от повышенного давления.
Гипертония становится причиной развития сердечно-сосудистых заболеваний, развития инсультов и инфарктов мозга.
Нередко пациенты задают врачу вопрос: «Какая между инфарктом и инсультом разница, если в обоих случаях происходит нарушение мозгового кровообращения? Какие принимать меры?»
Инфаркт и инсульт, отличия
Инфаркт развивается из-за тромбоза сосудов. Образование тромбов в сосудах приводит к закупорке, происходит нарушение поступления крови в ткани органа, развивается некроз, приводящий к разрушению пораженных тканей. Инфаркт может поразить не только мозг, а также сердце, печень кишечник.
Инсульт происходит из-за нарушения кровообращения, характеризующимся кровоизлиянием в мозг, в большинстве случаев функции пораженного участка берут на себя другие участки мозга. Инсульт может протекать в виде ишемического инфаркта мозга или геморрагического инсульта мозга. Геморрагический инсульт отличается от ишемического инфаркта мозга следующими проявлениями:
- при геморрагическом инсульте происходит разрыв стенки сосуда или пропотевание крови через стенки сосуда. Кровь начинает поступать в ткани мозга – происходит кровоизлияние в мозг.
- ишемический инсульт, или инфаркт мозга, развивается, если происходит блокирование сосудов или недостаточное поступление крови в мозг, пораженный участок мозга погибает.
В Юсуповской больнице врачи с большим опытом занимаются диагностикой, лечением и реабилитацией неврологических больных. Клиника расположена в Москве на улице Нагорной. Неврологическое отделение Юсуповской больницы принимает пациентов в любом, даже самом тяжелом состоянии. Клиника неврологии занимается лечением:
- геморрагических и ишемических инсультов;
- рассеянного склероза;
- эпилепсии;
- болезни Альцгеймера;
- болезни Паркинсона;
- последствиями черепно-мозговых травм;
- заболеваниями нервной системы.
Симптомы заболеваний
Ишемический инсульт характеризуется головокружением, в глазах темнеет, немеют конечности – чувство онемения появляется в руке или ноге, в некоторых случаях симптомы проявляются на одной половине тела.
У больного речь становится бессвязной или он вообще не может говорить какое-то время. Может перекосить лицо, губы – развивается паралич лица. Это происходит из-за поражения участка мозга и невыполнения им своих функций.
При своевременном оказании помощи функциональность восстанавливается – отвечать за речь, работу мышц и другие функции начинают здоровые участки мозга.
Геморрагический инсульт характеризуется острым течением заболевания, появлением следующих симптомов:
- резким снижением остроты зрения;
- потерей сознания;
- светобоязнью;
- шумом в ушах;
- головной болью;
- рвотой, сильной тошнотой;
- покраснением лица и тела;
- шаткой походкой;
- судорогами;
- параличом одной стороны лица;
- параличом одной стороны тела;
- нарушением координации движений;
- больной плохо говорит, путается в словах;
- комой.
Очень важно оказать первую помощь при инсульте мозга как можно раньше. Больного определяют в стационар, проводят диагностику, устраняют судороги, снимают отек мозга, стабилизируют состояние пациента.
На базе Юсуповской больницы функционирует стационар, отделение реанимации, отделение реабилитации больных после тяжелых заболеваний.
Если потребуется, в Юсуповской больнице будут проведены реанимационные мероприятия, будет осуществляться уход за тяжелобольным.
Причины инфаркта и инсульта
Причины развития ишемического инфаркта мозга:
- повышенная вязкость крови;
- тромбы;
- снижение мозгового кровотока из-за заболеваний сердца, сосудистой системы, крови;
- возраст;
- гиподинамия;
- вредные привычки;
- патология позвоночных и сонных артерий.
Симптомы ишемического инсульта нарастают постепенно. На месте участка, пораженного ишемическим инфарктом мозга, со временем формируется киста.
Основные причины геморрагического инсульта:
- повышенное артериальное давление (гипертоническая болезнь);
- микроангиопатия (патологическое состояние сосудов, отвечающих за метаболизм).
Течение болезни
Инфаркт мозга чаще всего случается у пожилых людей. Перед ишемическим инфарктом мозга не всегда пациенты жалуются на скачки артериального давления, на какие-либо выраженные симптомы неблагополучия в работе сосудов мозга.
Ишемический инфаркт мозга случается у людей с нормальным артериальным давлением после нервного напряжения или тяжелой физической нагрузки. В зависимости от объема участка поражения, его расположения, происходит восстановление функций мозга.
Если зона поражения большая, задеты жизненно важные центры – больной может потерять речь, а последствия в виде паралича, тремора и других нарушений работы нервной системы останутся на всю жизнь.
Чаще всего прогноз после ишемического инсульта (инфаркта мозга) благоприятный – пациенты восстанавливаются за несколько недель, могут прожить долгую жизнь, работать, полностью ухаживать за собой.
Геморрагический инсульт протекает остро, около 70% пациентов получают хирургическое лечение – выполняются малотравматичные пункционные операции для удаления гематом мозга. Тяжесть состояния больного зависит от локализации кровоизлияния, степени повреждения сосудов.
Высококвалифицированный медицинский персонал обеспечивает эффективное лечение и хороший уход за пациентами после инфаркта и инсульта.
Реабилитация больных проходит на качественном европейском оборудовании – пациентам помогают восстановить социальные навыки с помощью тренажеров и специального оборудования, с помощью массажа улучшают кровообращение в тканях, с больными после инсульта работают психологи и логопеды.
Для тяжелобольных пациентов после ишемического или геморрагического инсульта при Юсуповской больнице функционирует отделение реабилитации. Записаться на консультацию врача-невролога можно по телефону.