© Andriy Onufriyenko / Getty
Автор Матвей Антропов
25 ноября 2020
О нейротерапии, которая может помочь быстро восстановиться после инсульта и травм мозга, «РБК Стиль» поговорил с академиком Штарком. Вместе с коллегами он занимается лечением заболеваний мозга и развитием его потенциала
Нейрофизиология открывает все больше возможностей помогать пациентам с нарушениями работы мозга или сложными травмами. Российские ученые делают большую ставку на нейротерапию.
Благодаря тренировкам в аппарате МРТ пациенты могут научиться заниматься самостоятельно, вызывая активность в нужных отделах мозга и создавая новые нейронные связи.
В продолжительной перспективе это меняет структуру мозга и восстанавливает нарушенные процессы.
Марк Штарк, академик РАН, доктор биологических наук, профессор Федерального исследовательского центра фундаментальной и трансляционной медицины, Новосибирск
Вы занимаетесь «сетевыми болезнями». Что значит это понятие?
Нейросети — это инструмент новой сетевой нейронауки, возникновение которой следует отнести к началу нулевых годов, когда с помощью технологии функциональной магниторезонансной томографии (фМРТ) были открыты сети, расположенные на разных территориях мозга и включающие в себя целый ряд мозговых образований, часто находящихся далеко друг от друга, но работающих вместе, синхронно.
Это разные по своим функциональным задачам области мозга, объединенные выполнением ряда глобальных психических процедур: размышлений о будущем, о близких и «нужных» людях и их взаимоотношениях, другими словами, отражающих мировосприятие человека. Поэтому сегодня состояние здорового и больного мозга следует понимать и описывать в терминах сетевой лексики.
Справа — достаточно сложное представление обратной связи в виде компьютерной игры, в которой два водолаза соревнуются в скорости достижения дна.»>
В экспериментах с интерактивной стимуляцией головного мозга могут использоваться разные варианты обратной связи.
Слева — пример сравнительно простой: когда испытуемый справляется с поставленной задачей, желтый круг на фоне среза головного мозга становится более ярким и увеличивается в размерах, в случае неудачи — бледнеет и уменьшается.
Справа — достаточно сложное представление обратной связи в виде компьютерной игры, в которой два водолаза соревнуются в скорости достижения дна.
© пресс-служба
Нейротерапия — лечебное развитие сетевой нейронауки —представляет собой сумму неинвазивных вмешательств в деятельность центральной нервной системы, призванных помочь нам содержательно соображать и действовать.
Нейротерапия — собирательное понятие. С одной стороны, это чисто практическая медицинская лечебно-восстановительная технология, смысл которой состоит в обучении пациента (испытуемого) волевым (когнитивным) способам управления обычно неосознаваемыми физиологическими параметрами организма: артериальным давлением, дыханием, мышечной силой, физическими характеристиками мозга и прочими.
С другой стороны, это принципиально новая интерактивная методология, базирующаяся на врожденных способностях человека в ответственные моменты жизни (болезнь, достижение пика формы, опасная ситуация) обращаться к своему ресурсу саморегуляции, эффективно использовать его, то есть из потенциального механизма превращать в актуальный, используя методы и средства компьютерного биоуправления, базирующегося на витальном механизме адаптивной обратной связи.
При каких расстройствах и болезнях может идти речь об использовании нейротерапии?
Нейротерапия показана и полезна при любом виде заболевания, в котором предполагается участие нейросетей: гипертоническая болезнь, судорожные состояния, бронхиальная астма, хроническая боль, восстановление движения и речи после мозговой катастрофы. Другими словами, круг заболеваний и расстройств неограничен.
Сегодня на основании результатов нейровизуализационных исследований мы располагаем сведениями о том, какие участки мозга заинтересованы в формировании, например, хронического болевого синдрома, разного рода зависимостей, последствий тяжелых мозговых катастроф и прочего.
Возьмем широко распространенное мозговое поражение — инсульт (инфаркт мозга), при котором существенно нарушается движение. Используя нейротерапию, можно обучить человека оптимальному механизму восстановления этого дефекта.
«Учеба» происходит в томографе, а затем приобретенный навык переносится в обычную жизнь с помощью мобильных устройств класса «БОСЛАБ», которые пациент может использовать в домашних условиях.
Сохраняется возможность связи пациента с реабилитологом по интернету в режиме off- и online.
Видно, что в этом случае начинают работать соседние зоны мозга с небольшим перекрытием целевого региона.»>
Один из примеров обучения (сагиттальный вид сверху и аксиальный внизу): при реальном сжимании кисти в кулак происходит активация корковых моторных областей; аналогичный процесс идет и при попытке воспроизвести подобный ответ мозга усилием воли.
В случае правой руки активируются участки в левой первичной моторной коре — целевом регионе (показаны красным цветом). Зеленым цветом отмечены области, активированные при нейробиоуправлении (приемы волевого управления по усмотрению пациента); желтым — области, активированные при попытках саморегуляции с помощью воображения действия.
Видно, что в этом случае начинают работать соседние зоны мозга с небольшим перекрытием целевого региона.
© пресс-служба
В чем особенность нейротерапии, отличающая эту технологию от других существующих способов и методов?
Технология нейротерапии компьютерная.
Обучение управлением физиологических функций происходит в компьютерном контуре online: испытуемому (пациенту) чаще всего на мониторе демонстрируют простую «метафору», тесно связанную программно с локализацией поражения, — например, градусник, двигающийся предмет несложной формы, простая игра, другими словами, анимационную экранизацию, визуальную картинку которой можно изменить волевым образом. Испытуемый наблюдает за динамикой на мониторе, обучаясь с помощью инструкции или самостоятельно меняя их в «нужную» сторону.
Обычно есть два варианта обучения управлению физиологическими характеристиками: по инструкции тренера (врача, психолога) или самостоятельно, рассчитывая исключительно на себя, на свой так называемый ментальный ресурс.
Выполнение интерактивной задачи сопровождается определенными визуализированными изменениями структур мозга, что конвертируется в дальнейшем во вновь приобретенный навык или систему навыков, необходимых для самостоятельной свободной жизни.
Из всего сказанного следует широкий спектр использования нейротерапии: а) от воспитательных и образовательных процедур, анализа намерений здорового человека, стремящегося достичь пика формы в любимом деле; б) до ряда серьезных заболеваний, которые упоминались, нуждающихся в поддержке технологии биоуправления.
В чем преимущество нейротерапии?
Основным преимуществом является гарантия ненасильственного перехода в процессе обучения от сценария, в котором пациент как обычно является пассивным объектом вмешательства, до активного участника всего лечебно-восстановительного процесса.
Этот пункт и есть основное (ключевое) преимущество нейротерапии, оно базируется, как уже говорилось, на витальном (жизненном) механизме — приспособительной обратной связи, для которой и конструируются инструменты биоуправления.
Находящийся в контуре обратной связи в реальном времени получает информацию (визуальную, аудиальную, тактильную) об эффективности своих волевых попыток и формирует варианты сохранения вновь приобретенных навыков.
Значительная часть способов и техник нейротерапии, наконец, их лечебная эффективность зависит, как это следует из сетевой парадигмы, от деятельности центральных механизмов, локализованных в головном мозге. Именно поэтому сегодня нейротерапия рассматривается в качестве одной из наиболее интересных и перспективных практических областей современной нейронауки.
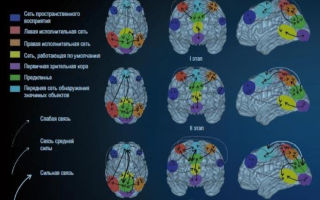
В процессе нейробиоуправления в мозге формируются новые нейронные сети с сильными и слабыми связями. При этом наибольший рост силы функциональных связей отмечен между сетью предклинья и сетью обнаружения значимых объектов. I, II, III — стартовый, промежуточный и финишный этапы эксперимента с двухнедельным интервалом между измерениями.
© пресс-служба
Каких успехов в области нейронаук добились российские ученые?
Впервые у нас в Новосибирске в начале нулевых годов независимо от зарубежных коллег сконструирована система, базирующаяся на визуализации процессов, происходящих в головном мозге в результате обучения управлению в томографе. Эта технология названа нами интерактивной стимуляцией (терапией) мозга и рассматривается как новое поколение нейротерапии.
В научном направлении следует сосредоточиться на изучении нейрососудистого сцепления, состоящего из нейронной и капиллярной сетей, между которыми располагаются специальные клетки — астроциты.
Нейрососудистое сцепление является центральным модулем, где разыгрываются здоровые и патологические происшествия в мозге. С помощью фМРТ можно увидеть процессы, которые там происходят.
Мы наблюдаем зоны активности в определенных точках мозга при любом виде его деятельности: речевой, двигательной, ментальной.
Какие открытия в области нейротерапии можно назвать революционными?
Наиболее значимым открытием интерактивной науки — нейротерапии, несомненно, являются прямые волевые вмешательства в мозговые сети при целом ряде широко распространенных заболеваний, о которых уже говорилось.
Еще более перспективной линией развития является возможность, зная архитектуру нейросетей, отвечающих за простые и сложные человеческие поступки, менять (реконструировать) их, создавать новые, несуществующие нейроархитектуры и, таким образом, совершенствовать психические функции человека.
Где можно найти специалиста в области нейротерапии?
Их надо делать, создавать.
Современная нейротерапия наиболее близка к восстановительной медицине, реабилитации состояний после сложных заболеваний: инсультов, тяжелых стрессовых расстройств, глубоких зависимостей, хронических болей. Специалистов в этой области деятельности готовят в НИИ молекулярной биологии и биофизики при ФИЦ фундаментальной и трансляционной медицины и НПФ «КОМСИБ» в Новосибирске.
Сетевое издание Международный студенческий научный вестник ISSN 2409-529X
1
Раевская А.И. 1
Шевченко П.П. 1
1 Ставропольский государственный медицинский университет
В статье рассмотрены современные методы реабилитации больных, перенесших инсульт. Инсульт — острое нарушение мозгового кровообращения, представляющее одну из основных причин инвалидизации и смертности населения.
Он занимает второе, после инфаркта миокарда, место в структуре смертности населения России. По данным Национальной Ассоциации по борьбе с инсультом (НАБИ) в Российской Федерации ежегодно 450 000 человек переносят инсульт. 80% людей при этом остаются инвалидами. Учитывая этот факт, ОНМК относится к категории заболеваний, требующей обязательного проведения реабилитационных мероприятий.
Эта тема является актуальной проблемой медицины. В последние 10 — 15 лет «сосудистые катастрофы» стали стремительно молодеть. В настоящее время ОНМК встречается у больных 35 – 40 летнего возраста, а порой даже у подростков. Последствия перенесенного инсульта разнообразны.
Стремление остановить рост инвалидизации населения вызывает интерес к реабилитации, которая представляет собой комплекс мероприятий, направленных на восстановление нарушенных в результате болезни и повреждения функций и социальную реадаптацию больного. В статье обсуждаются основные принципы, особенности восстановления пациентов с двигательными, речевыми, когнитивными нарушениями.
1.
Белова А.Н. Нейрореабилитация / А.Н. Белова. — М.: Антидор, 2002. — 568 с
2. Белянова Н. П., Карпов С. М. Посезонное поступление больных с ОНМК в зависимости от времени года. / Международный журнал прикладных и фундаментальных исследований. 2012. № 1. С. 20 – 21
3. Власова Д. Ю., Карпов С. М., Седакова Л. В. Нарушение когнитивных функций у больных в постинсультном периоде.
/ Журнал Успехи современного естествознания. 2013. № 9. С. 126 – 127
4. Гусев Е.И. Неврология. Национальное руководство / Е.И. Гусев, А.Н. Коновалов, В.И. Скворцова и др. — М.: ГЭОТАР-Медиа, 2009. — 1040 с. 5. Ибрагимов М.Ф., Хабиров Ф.А., Хайбуллин Т.И., Гранатов Е.В.. Современные подходы к реабилитации больных, перенесших инсульт.
Научно – практический медицинский журнал «Медицинская практика», 2012.
6. Кадыков А. С. , Шахпаронова Н. В. . Реабилитация после инсульта. Медицинский журнал «Лечащий врач», 2002.
7. Карпов С. М., Ревегук Е. А. Распространенность ОНМК среди лиц молодого возраста. / Журнал Успехи современного естествознания. 2012. № 5. С. 61 – 62
8. Скворцова В.И.
Принципы ранней реабилитации больных с инсультом / В.И. Скворцова, В.В. Гудкова, Г.Е. Иванова и др. // Инсульт. Приложение к Журн. невр. и психиатр. — 2002. — Выпуск 7. — С. 28-33
9. Takeuchi N. Repetitive transcranial magnetic stimulation over bilateral hemispheres enhances motor function and training effect of paretic hand in patients after stroke / N. Takeuchi, T. Tada, M. Toshima [et al.
] // J. Rehabil. Med. — 2009. — Vol. 41. — P. 1049-1054
10. Thieme H., Mehrholz J., Pohl M. et al. Mirror therapy for improving motor function after stroke // Cochrane Database Syst. Rev. 2012;CD008449. March 14, 2012.
Актуальность: Инсульт — острое нарушение мозгового кровообращения, представляющее одну из основных причин инвалидизации и смертности населения.
В последние 10 — 15 лет «сосудистые катастрофы» стали стремительно молодеть. В настоящее время ОНМК встречается у больных 35 – 40 летнего возраста, а порой даже у подростков, особенно в конце учебного года, когда ощущается учебная усталость и начинаются экзамены [7].
По данным Национальной Ассоциации по борьбе с инсультом (НАБИ) в Российской Федерации ежегодно регистрируют 450 тысяч случаев ОНМК. 80% людей при этом остаются инвалидами, из которых 55% не удовлетворены вопросом реабилитационных мероприятий и медикаментозного обеспечения, предлагаемые практическим здравоохранением [6]. Это, в свою очередь, резко снижает качество жизни данных больных.
Последствиями перенесенного ОНМК являются двигательные расстройства (нарушения статики и координации, гемиплегия, гемипарезы), речевые (дизартрия, афазия), когнитивные нарушения (снижение памяти, внимания, праксиса, гнозиса, интеллекта). Стремление остановить рост инвалидизации населения вызывает интерес к реабилитации, которая представляет собой комплекс мероприятий, направленных на восстановление нарушенных в результате болезни и повреждения функций и социальную реадаптацию больного.
Цель: рассмотреть по литературным данным современные подходы реабилитации больных, перенесших инсульт.
Результаты: К основным принципам восстановления больных следует отнести раннее начало реабилитационных мероприятий с активизацией пациента, систематичность и длительность, последовательность, адекватность реабилитационных мероприятий и, конечно, активное участие самого больного, его близких и родных. В основе лежит нейропластичность – свойство мозга изменять свою функциональную и структурную реорганизацию, способность различных его структур вовлекаться в разные формы деятельности.
В последние годы реабилитация больных после инсульта, пройдя долгий путь, вышла на принципиально новый уровень. К традиционным методам врачей (мануальная терапия, тренажеры, физиотерапия, медикаменты) добавились передовые разработки, основанные на применении цифровых технологий и нестандартных подходов.
Кинезиотерапия — это метод активного лечения и реабилитации с использованием тренажеров, различных форм движения и естественных моторных функций человека. Она предназначена решать две основные задачи — общетонизирующее воздействие на организм и влияние на двигательные нарушения.
В последние годы появилось множество методик кинезиотерапии с использованием компьютеризированных и роботизированных систем.
Роботы функционируют под управлением специальных программ для оказания помощи при выполнении движений, сопротивления нежелательным или даже оказания сопротивления запланированным движениям, чтобы обеспечить точность выполнения упражнений.
По результатам многочисленных исследований доказано, что ранняя мобилизация пациента после инсульта приводит к значительно лучшему функциональному восстановлению. К тому же данные мероприятия способствуют профилактике развития застойной пневмонии, пролежней и тромбофлебита нижних конечностей [3].
Одним из методов реабилитации является, так называемая, «зеркальная терапия» [10]. Принцип действия такого метода сводится к следующему: зеркало располагают так, чтобы больной видел отражение здоровой конечности, а пораженная исчезала из поля зрения.
Таким образом, возникнет иллюзорное ощущение, что обе ноги или руки работают нормально. Отвечающие за двигательную функцию центры в коре головного мозга активизируются, в результате чего улучшается деятельность больной конечности.
При этом необходимо выполнять ряд условий: зеркало должно быть достаточно большим, чтобы в нем отражалась здоровая конечность полостью, не должно быть предметов, отвлекающих внимание больного (например, колец, браслетов и др.).
Согласно исследованиям, «зеркальная терапия» в качестве составляющей комплекса мер по восстановлению после инсульта может ускорить выздоровление больного и устранить ряд неприятных симптомов. В частности, лечение зеркалами может снизить явления гемиплегии [8].
Этот метод активно используется для реабилитации больных, перенесших инсульт во многих странах. В России он только начинает использоваться. Данная методика является простой, доступной и безопасной, поэтому она может быть введена в комплекс других методов двигательной нейрореабилитации после инсульта.
Одной из последних новинок является результат совместной работы врачей и специалистов IT-индустрии — система виртуальной реальности. Тренировки направлены на создание благоприятной обстановки для обучения двигательным навыкам.
Комплекс для создания виртуальной реальности включает компьютер, многочисленные датчики движения и положения, очки с жидкокристаллическим монитором, куда передается изображение. Система позволяет смоделировать любые повседневные ситуации, занятия спортом, переход дороги, рисование и др.
Пациент инстинктивно задействует конечности во время просмотра, который максимально приближен к реальности. Таким образом, развивается моторика рук, чувство равновесия, навыки хождения и т.д.
На сегодняшний день системы виртуальной реальности в основном основаны на визуальных эффектах, хотя будущие системы позволят создавать еще и тактильные ощущения.
Одним из современных подходов реабилитации является транскраниальная магнитная стимуляция. Это метод, основанный на стимуляции нейронов головного мозга переменным магнитным полем без инвазивного вмешательства.
В настоящее время ТКМС рассматривают как один из перспективных методов восстановительного лечения у больных с патологией ЦНС, в том числе с двигательными и иными расстройствами после инсульта.
Воздействие ритмической ТКМС обладает следующими терапевтическими эффектами: активирует сохранные двигательные нейроны прецентральной извилины, способствует формированию новых синаптических связей; уменьшает дезадаптирующий эффект транссинаптической функциональной деактивации; вызывает транзиторное повышение регионарного мозгового кровотока; способствует снижению спастичности [9]. Воздействие на мышечную систему – одно из самых востребованных направлений ТКМС. Этот эффект обусловлен локальной стимуляцией мотонейронов в зоне передней прецентральной извилины и начинающихся от них моторных путей. При локальном транскраниальном воздействии магнитного поля индуцируется ответ только тех скелетных мышц, чья зона топографического коркового представительства была простимулирована. Это дает возможность прицельного воздействия на мышечные группы. Многочисленные исследования свидетельствуют о безопасности и эффективности ТКМС в лечении больных, перенесших инсульт [3].
Для борьбы с таким осложнением ОНМК как спастичность (нарастание тонуса в мышцах пораженных конечностей) применяются физиотерапевтические методы (криотерапия, озокеритовые и парафиновые аппликации, вихревые ванны для рук и др.), массаж.
При этом массаж тех мышц, где тонус повышен (например, в сгибателях предплечья, кисти, пальцев и разгибателях голени), заключается лишь в легком поглаживании в медленном темпе, а при массаже мышц-антагонистов, где тонус или не изменен, или слегка повышен, используются растирание и неглубокое разминание в более быстром темпе. Применяют также метод лечения положением.
Он заключается в укладке пораженной конечности таким образом, чтобы мышцы, в которых наблюдается повышение тонуса, были растянуты. Это достигается путем использованием специальных лонгет.
Больным со спастичностью запрещены упражнения, которые могут ее усилить: сжимание резинового мяча или кольца, использование эспандера для развития сгибательных движений в локтевом суставе. Медикаментозная коррекция спастичности основана на приеме миорелаксантов. Наиболее распространенными являются баклофен, тизанидин, толперизон.
Из побочных эффектов стоит отметить артериальную гипотензию, в ряде случаев ограничивающую их использование. При невозможности применения миорелаксантов или при резко выраженной локальной спастичности применяются инъекции ботулотоксина типа А. Терапевтическая активность препарата обусловлена его способностью вызывать обратимую химическую денервацию мышцы [1].
Следующее направление реабилитации – это коррекция речевых нарушений, так как более чем у трети больных наблюдаются афазия и дизартрия [4].
В основе восстановления речевых нарушений лежат многократно повторяемые упражнения на артикуляцию и фонацию, помогающие пациенту приспособиться к имеющемуся двигательному дефициту лицевой мускулатуры и языка.
По результатам нескольких исследований получены данные положительного влияния на некоторые речевые способности низкочастотной ТКМС при стимуляции области, проекционно соответствующей центру Брока [3].
Занятия по восстановлению речи (собственной речи, понимания речи окружающих) включают также упражнения по восстановлению обычно нарушенных при афазии письма, чтения и счета. Тем не менее, полное восстановление речи наблюдают крайне редко, что связано в первую очередь с органическим разрушением речевых центров.
Кроме того, достаточно часто встречается тот факт, когда ранее восстановленные навыки со временем утрачиваются. Причиной этого является то, что больной не часто использует их в своей повседневной жизни (это может быть связано, например, со стеснением своего дефекта).
Для профилактики данного явления необходима как можно более ранняя социальная адаптация пациента, способствующая стимулированию использования вновь освоенных навыков. Врачи должны внушать родным и близким больного, что не только специальные занятия, но и обычный постоянный бытовой речевой контакт с больным сами по себе способствуют восстановлению у него как собственной речи, так и пониманию речи окружающих. Речевая реабилитация проводится на фоне лекарственной терапии, оказывающей активирующее влияние на интегративные функции мозга. К ним относят церебролизин, ноотропы (пирацетам), глиатилин.
Наиболее сложным вопросом в реабилитации больных является коррекция когнитивных нарушений. Они могут быть острые – возникать сразу после инсульта, или отсроченными, которые чаще обусловлены параллельно протекающими нейродегенеративными процессами, активирующимися в результате нарастающей ишемии.
Основной принцип восстановления включает занятия, направленные на активацию психической деятельности, такие как чтение, упражнения на развитие памяти, письмо. В настоящее время все чаще используют специальные обучающие компьютерные программы.
В нескольких исследованиях получены доказательства, что ежедневные упражнения на память и внимание ассоциируются с восстановлением позднего компонента N140 соматосенсорных вызванных потенциалов, что отражает улучшение ассоциативных способностей головного мозга [3]. Данный тип тренировок целесообразно сочетать с медикаментозной терапией.
Эффективным оказывается прием церебролизина (стимулирует рост различных популяций нейронов, повышает эффективность ассоциативных процессов в мозге, улучшает умственную активность, память, внимание), пирацетама (улучшает метаболические процессы в клетках мозга, когнитивные процессы, прежде всего память и внимание), актовегина (положительно влияет на транспорт и утилизацию глюкозы, стимулирует потребление кислорода), цитиколина (усиливает процессы нейропластичности и нейрорегенераци) и др.
Вывод: реабилитация больных после инсульта требует организации сложной системы оказания помощи с обязательным учетом специфики, клинических особенностей и вариантов течения заболевания. Она подразумевает коррекцию моторных, когнитивных, речевых нарушений, а также социальную адаптацию.
Наряду с многочисленными подходами реабилитации больных, создаются новые, нетрадиционные методы, которые показали свою эффективность в восстановлении пациентов.
Прогноз во многом определяется размером и расположением поражённой области мозга, а также точностью и полнотой выполнения реабилитационных мероприятий.
Библиографическая ссылка
Раевская А.И., Шевченко П.П. СОВРЕМЕННЫЕ МЕТОДЫ РЕАБИЛИТАЦИИ БОЛЬНЫХ, ПЕРЕНЕСШИХ ИНСУЛЬТ. МЕДИКАМЕНТОЗНАЯ ПРОФИЛАКТИКА // Международный студенческий научный вестник. – 2018. – № 2. ;
URL: https://eduherald.ru/ru/article/view?id=18145 (дата обращения: 09.01.2022).
Российские ученые начали поиски лекарств от последствий инсульта и инфаркта
Ученые из Института теоретической и экспериментальной биофизики РАН начали работу над созданием препаратов, которые могли бы продлить жизнь клеткам мозга и сердца и защитить их от массовой гибели при развитии инсультов и инфарктов, сообщает пресс-служба ИТЭБ РАН.
«Если мы обнаружим мишени, связывание с которыми приведет к подавлению формирования пор в митохондриях, то это даст возможность начать разработку препаратов, которые могут быть использованы для лечения последствий ишемической болезни», — заявила Анна Никифорова, научный руководитель проекта, чьи слова передает пресс-служба института.
Ключевой частью всех живых клеток являются так называемые митохондрии – своеобразные «энергостанции», преобразующие питательные вещества в клеточную энерговалюту, молекулы АТФ. Помимо обеспечения клеток энергией, эти же тельца, как давно выяснили ученые, играют ведущую роль в их гибели при недостатке пищи и кислорода.
Как правило, митохондрия, если она не испытывает проблем с доступом к питательным веществам, являются своеобразным «черным ящиком» для всей остальной клетки – содержимое этих органелл, за исключением АТФ и продуктов жизнедеятельности, никогда не покидает их пределов.
Если же приток пищи и кислорода прекращается, как это происходит при наступлении ишемии или инфаркта, то тогда в митохондриях начинают появляться своеобразные «дырки», через которое их содержимое начинает сбегать в клетки. В клетку попадает большое количество ионов кальция и белок цитохром-с, ключевой компонент мембран митохондрий и по совместительству – один из сильнейших «сигналов смерти», заставляющих клетку самоликвидироваться.
Этот процесс, как объясняют ученые ИТЭБ, и является основной причиной массовой гибели клеток мозга и сердца при развитии серьезных нарушений в кровообращении. Соответственно, если этот эффект подавить или ослабить, то последствия от инфаркта или инсульта будут гораздо более слабыми, чем при «нормальном» течении болезни.
Российские ученые и американский биолог Джон Лемастерс (John Lemasters), открывший подобные поры 40 лет назад, уже три года работают над изучением того, как формируются подобные «дыры» в митохондриях и как их рождение можно затормозить.
Недавно Лемастерс и его коллеги по ИТЭБ запустили новый проект, направленный на поиски веществ, способных исполнить эту задачу.
Его поддержал Российский научный фонд, выделивший три миллиона лет на последующие два года ведения научных исследований.
Первые результаты экспериментов, как отмечает пресс-служба института, говорят о том, что такую роль могут играть некоторые нуклеотиды, основа «букв» ДНК, чьи молекулы встречаются в свободном виде внутри клеток и внутри самих митохондрий, и замедляют рост подобных пор, взаимодействуя с пока неизвестными веществами внутри «энергостанций».
Сейчас биологи изучают структуру митохондрий в надежде найти белки, с которыми взаимодействуют эти нуклеотиды, и понять, как их работой можно управлять. Если все исследования завершатся удачно, то российским биофизикам удастся создать первые средства по борьбе с последствиями инсультов и инфарктов.
Инсульт – это не болезнь, а осложнение ССЗ
— По данным ГНИЦ профилактической медицины в нашей стране от цереброваскулярных заболеваний умирает до 25% мужчин и 39% женщин. Чем обусловлена эта безрадостная статистика?
— Честно говоря, эти цифры я вижу первый раз. Но они вполне вызывают доверие, потому что драматизм статистики сердечно-сосудистых заболеваний – общепризнанный и давно установленный факт: ССЗ — самая частая причина смерти от неинфекционных болезней.
Это связано с тем, что в процессе физиологического старения организма обязательно развиваются изменения в сосудах (практически в 100% случаев). Поскольку я лучше знаком с неврологической проблематикой, могу сказать: есть интересные данные по сосудистой лейкоэнцефалопатии головного мозга.
Это поражение белого вещества, как предполагается, связано с артериальной гипертензией, другими сосудистыми заболеваниями. Начиная с сорокалетнего возраста, представленность изменений растет по экспоненте, а у людей старше 75 лет они отсутствуют лишь в 3% случаев. Вот такая, почти обязательная, «награда» за возраст – генетические поломки накапливаются.
Биологическая дань прожитым годам. Безусловно, эти изменения развиваются у людей в разной степени: у кого-то меньше, у кого-то больше. Но, так или иначе, а ССЗ – бесспорный лидер по заболеваемости пожилых.
— Какими возможностями лечения инсульта обладаем мы сегодня?
— Лечение инсульта сегодня включает базисную и специфическую терапию. Базисная терапия — это поддержание жизненно-важных функций. Ее цель – улучшить выживаемость.
Хорошая базисная терапия – это, в первую очередь хорошая реанимация: искусственная вентиляция легких (если это необходимо), поддержание оптимального уровня артериального давления, борьба с сердечной недостаточностью, инфекциями, осложнениями, связанными с бездвижностью больного и другие позиции.
Все они уменьшают смертность, но никак не влияют на инвалидизацию. И, как это ни парадоксально, могут ее даже увеличивать, потому как позволяют выживать наиболее тяжелым пациентам.
Специфическая терапия на сегодняшний день существует только в отношении ишемического инсульта. Лечение геморрагического инсульта – не специфично и сводится лишь к базисной терапии.
При ведении пациента с ишемическим инсультом с конца 1990-х годов получила официальное признание и одобрение методика тромболизиса, не влияющая на смертность, зато уменьшающая показатели инвалидизации, поскольку вовремя проведенный тромболизис сокращает размеры ишемического очага.
Главная проблема, которая существует вокруг этого лечения — очень узкое терапевтическое окно. Методика дает доказательный положительный эффект только в первые 4,5 часа, причем, желательно в первые 1,5 часа.
Чем быстрее проведен тромболизис, тем меньше побочных эффектов и больше эффекта терапевтического – на исходе 4,5 часов этот эффект минимален, а по окончанию – он вообще отсутствует.
Эта методология в настоящее время имеет дальнейшее совершенствование. Есть опыт проведения уже не внутривенного, а внутриартериального тромболизиса, хирургической экстракции тромба, т. е. иных методов восстановления кровотока. Они, как считается многими, имеют большее терапевтическое окно.
К примеру, сделали тромболизис – пациенту не помогло, далее проводится внутриартериальный тромболизис.
Но новые методы реперфузии — высокотехнологические методики, которые требуют 24-хчасового дежурства неврологической бригады, сложной нейровизуализации, поэтому в широкую практику они пока вряд ли будут внедрены.
Вторая стратегия лечения острого инсульта – это нейропротекция. Концепция ее применения направлена на то, чтобы спасти клетки головного мозга или задержать распространение роста инфаркта на еще жизнеспособные клетки ишемической полутени (пенумбры), т. е. дать нейрометаболическую защиту нейронам, чтобы они меньше страдали от ишемии, гипоксии.
Теоретически это возможно. В эксперименте достаточно много молекул демонстрируют нейропротективный эффект и благоприятный профиль безопасности как при ишемическом, так и при геморрагическом инсульте. Но это очень трудно доказать методологически в условиях клинических исследований. Здесь все точки над «и» пока не расставлены.
Скажем: возможности нейропротективного лечения сейчас исследуются и обсуждаются, но общего признания еще нет. Среди обсуждаемых методик – препараты, имеющие солидную доказательную базу, хотя и здесь я не могу сказать, что все вопросы по доказательности закрыты.
В остром периоде при их использовании, как считается, в некоторых подгруппах больных может оказывать нейропротективный эффект, без практически, побочных эффектов. Скажу осторожно: терапевтический эффект, вероятно, есть.
Помимо этого, применение нейропротективной терапии рад специалистов рекомендует в постинсультном периоде для ускорения процессов нейрорепарации и улучшения не только двигательных и речевых, но и, в первую очередь, когнитивных функций.
— Как можно минимизировать последствия инсульта?
— Это очень важный вопрос для врача. Да, инсульт в настоящее время — одно из самых хорошо диагностируемых и курабельных заболеваний, связанных с головным мозгом. Но лишь около 20% переживших его пациентов возвращаются к работе, а 80% становятся инвалидами, причем, каждый пятый из них нуждается в постоянном постороннем уходе.
Как я уже сказал, доказано, что в острейшем периоде исход инсульта улучшается при своевременно проведенной реперфузионной терапии (внутривенном или внутриартериальном тромболизисе или экстракции тромба).
В восстановительном периоде требуется максимально ранняя и максимально активная нейрореабилитация. Дело в том, что после инсульта мозг начинает восстанавливаться, происходит функциональная перестройка, образование новых синапсов для компенсации того функционального эффекта, что развился в результате инсульта.
Опять же в разной степени. Но процесс восстановления наблюдается абсолютно у всех больных, и задача врачей этот процесс поддержать. А поддержать, в первую очередь, с помощью когнитивной, речевой, двигательной реабилитации.
Процессы функциональной перестройки в мозге активируются, когда мозг работает, следовательно, надо заставить его работать.
Надо отметить важный момент: при ведение пациента после инсульта перед лечащим врачом стоят три задачи (обычно говорят о двух, а я считаю, их три). Прежде всего, это профилактика повторного инсульта, потому что инсульт – это не болезнь, а осложнение сердечно-сосудистых заболеваний.
Инсульт — знак врачу о неблагополучии в ведении базисного сосудистого заболевания (гипертонии, атеросклероза и пр.) — что-то мы делаем неправильно и требуются коррективы.
Следовательно, врач должен оптимизировать лечение имеющихся у больного ССЗ – назначить дезагрегантные или антикоагулянтные препараты (в зависимости от подтипа инсульта).
Вторая задача – это максимально активная нейрореабилитация, которую надо начинать, как только миновала непосредственная угроза жизни пациента, как только мы его можем поставить вертикально. И третья задача, которую, на мой взгляд, можно поставить в рамки с первыми двумя – это улучшение когнитивной функции.
Есть данные международных исследований, свидетельствующие о том, что через полгода после инсульта от 44 до 74% пациентов имеют ту или иную степень когнитивных нарушений. А именно эта функция – залог успешности и вторичной профилактики, и нейрореабилитации.
Пациент со сниженной когнитивной функцией недостаточно критичен. Он недооценивает серьезность своего состояния, у него нет достаточной мотивации, могут быть коммуникативные трудности, он может не понимать рекомендаций врача, забывать принимать лекарства.
Поэтому при наличии когнитивных расстройств вся врачебная, реабилитационная работа по вторичной профилактике может свестись на «нет» отсутствием участия пациента. Очень важно: во-первых продиагностировать когнитивные функции и во-вторых, если они нарушены, постараться медикаментозно и немедикаментозно их улучшить.
Есть достаточно наблюдений, исследований, показывающих, что их стимуляция способствует лучшему исходу инсульта.
Радует, что сейчас появляются работы, посвященные этой тематике, потому что раньше мы лечили по общим схемам, которые, в основном, относились к ведению пациентов с болезнью Альцгеймера.
Как мы лечили БА, так и сосудистые когнитивные расстройства, т. к. научных исследований по этой нозологии было очень мало. Сейчас, к счастью, ситуация стала меняться.
Международное научное сообщество осознает актуальность этой проблемы, ее значимость, в том числе для успехов реабилитации.
Адекватная медикаментозная терапия с применением нейропротекторов, без сомнения, должна сопровождать процесс реабилитации.
Как известно, нейропротекторами считаются препараты, действующее вещество которых оказывает положительное влияние на функции мозга — умственную активность, сохранность памяти и внимания, стремление к познавательной деятельности.
Среди их эффектов — нормализация обменных клеточных процессов, защита нейронов от повреждения, улучшение кровоснабжение мозга.
В 2017 году в журнале «Stroke» были опубликованы результаты очень важного исследования ARTEMIDA (12-месячное международное многоцентровое, рандомизированного, плацебоконтролируемого, одного из самых крупных — 33 лечебных учреждений в 3-х странах, а том числе, в России), где оценивалась эффективность и безопасность препарата Актовегин® для лечения постинсультных когнитивных нарушений. Этот препарат российские врачи используют в своей практике более 35 лет. И их положительный клинический опыт подтвердили данные ARTEMIDA, продемонстрировавшие преимущество нейропротектора перед плацебо после 6 месяцев терапии когнитивных расстройств у пациентов с ишемическим инсультом, при этом стойкий терапевтический эффект сохранялся еще на протяжении полугода после отмены терапии. Примечательно, что по завершении исследования количество пациентов с деменцией в группе Актовегина было на 33% меньше, чем в группе плацебо. В ходе исследования препарат также продемонстрировал хорошую безопасность и переносимость. Таким образом, назначение этого ЛС (сначала внутривенно – раствор для инъекций, потом перорально — таблетки) на достаточно длительный срок (несколько месяцев) достоверно улучшает когнитивную функцию, поэтому опосредованно улучшает и эффективность реабилитационных мероприятий.
— А когда начинается процесс реабилитации?
— Как можно раньше. Как только стабилизированы жизненно важные функции, как только миновала угроза жизни, нужно ставить пациента вертикально и начинать реабилитацию. Чем активнее этот процесс будет происходить, особенно в первые 6 месяцев, тем больше шансов на регресс тех неврологических симптомов, которые возникают после инсульта.
Реабилитацию можно начинать даже в первые часы, хотя это мало реально. Главные условия начала – это стабильная гемодинамика, отсутствие признаков отека мозга и ясное сознание.
Если пациент в ясном сознании, у него нормальное давление и ЧСС, нет признаков отека мозга, соответственно нет непосредственной угрозы жизни, значит, надо начинать реабилитационные мероприятия. Обычно, это в конце первой недели. При тяжелом инсульте, возможно, на 10-й день.
Жестких рекомендаций здесь нет, если мы можем раньше начать, даже в первые сутки — отлично. Чем раньше – тем лучше.
— Что может негативно влиять на эффективность реабилитационных мероприятий?
— В, первую очередь, пожалуй, низкая приверженность реабилитации со стороны пациента, которая является следствием либо эмоциональных, либо когнитивных расстройств.
— На когнитивных расстройствах, Вы остановились достаточно подробно. Расскажите, пожалуйста, как часто у пациентов после инсульта наблюдаются депрессивные расстройства.
— Постинсультная депрессия, равно как постинсультная деменция наблюдается у 30% больных, перенесших это острое состояние. Я бы их рассматривал вместе, учитывая важность их роли в инвалидизации.
Треть больных – это огромное число, поэтому надо обязательно оценивать психо-эмоциональное состояние больного. А как это делается – давно и хорошо известно, имеется масса наработанных методик. В отношении оценки когнитивных функций лучше всего использовать Монреальскую шкалу (MoCA).
В большинстве своем неврологи ее хорошо знают и умеют с ней работать. А в отношении депрессивных расстройств для врачей, непсихиатров можно рекомендовать Госпитальную шкалу тревоги и депрессии (HADS). Она проста — всего 14 вопросов.
Опрос проводится за 5 минут – сам пациент ее заполняет и врач получает, может и не углубленное исследование, но некий скрининг эмоционального состояния больного.
В заключение нашей небольшой беседы хочется еще раз подчеркнуть: инсульт сегодня — предупреждаемое и потенциально излечимое состояние.
Важной составляющей в борьбе с мозговой катастрофой и ее последствиями должна стать особая настороженность врачей, особенно к пациентам групп высокого риска (факторы риска инсульта хорошо известны).
Это особенно актуально, потому что современная медицина располагает эффективными методами первичной и вторичной профилактики, алгоритмами адекватного лечения и реабилитации, мерами по уходу, позволяющими ожидать более благоприятных показателей исхода острых нарушений мозгового кровообращения. И, конечно же, важно знать: хорошо организованная этапная реабилитация позволяет снизить частоту тяжелой инвалидности, практически, в два раза увеличивая число больных, возвращающихся к качественной жизни и работе.
Всемирный День борьбы с инсультом: реабилитация как обязательный этап терапии инсульта
В России инсульт занимает второе место после инфаркта миокарда в структуре смертности и остается одной из самых частых ее причин – более 450 000 новых случаев в год. По данным Центра Профилактической Медицины в нашей стране от цереброваскулярных заболеваний умирает до 25% мужчин и 39% женщин.
В работе пресс-конференции приняли участие Карпов О.Э., генеральный директор, Виноградов О.И., зав. каф. неврологии, Даминов В.Д., руководитель клиники медицинской реабилитации, Мушба А.В., зав. отделением неврологии для больных с нарушениями мозгового кровообращения, Масленников М.А., зав.
отделением рентгеноваскулярной хирургии от НМХЦ им. Пирогова и Захаров В.В., профессор кафедры нервных болезней Первого МГМУ им. И.М. Сеченова.
В рамках мероприятия специалисты обсудили общую распространенность инсульта, его виды, современные подходы к лечению и реабилитации пациентов, а также возможности использования современных технологий.
«Компания «Такеда» занимает лидирующие позиции в области неврологии и активно развивает это направление как во всем мире, так и в России. Более 35 лет мы поставляем на российский рынок препараты для лечения пациентов, перенесших инсульт, — подчеркнула Елена Карташева, Президент компании «Такеда Россия».
— В 2013 году мы начали производство одного из ведущих неврологических препаратов на заводе «Такеда» в Ярославле, тем самым повысив его доступность для российских пациентов.
Обладая большой экспертизой в области неврологии, мы проводим ряд крупных многоцентровых исследований, в том числе и в России, изучая принципиально новые подходы в терапии этого тяжелого заболевания.
Понимая важность повышения уровня информированности общества о современных подходах к реабилитации, мы проводим информационные кампании, посвященные этому вопросу, а также поддерживаем открытие эргокомнат – специальных кабинетов для восстановления бытовых навыков у пациентов, перенесших инсульт. Мы верим, что многих последствий инсульта можно избежать, если вовремя начать реабилитацию».
Комплексное восстановление больных, перенесших инсульт, является сложной медико-социальной проблемой, актуальность которой из года в год возрастает.
Мультидисциплинарная бригада врачей для каждого пациента разрабатывает индивидуальную программу реабилитации с учетом давности инсульта, локализации поражения, возраста пациента, наличия сопутствующих заболеваний.
В комплексную программу восстановления нарушенных функций, помимо традиционных и различных стимуляционных методов, включаются современные механотерапевтические устройства, сочетающие раннюю мобилизацию с двигательной активностью.
В клинике медицинской реабилитации рутинно применяются роботы для восстановления функций крупной и мелкой моторики верхних конечностей, адаптации к вертикальному положению, для восстановления ходьбы.
При этом реабилитация локомоторной функции происходит как в условиях разгрузки веса по движущейся поверхности, так и на экзоскелете по недвижущейся поверхности. Еще одним немаловажным направлением реабилитации постинсультных пациентов является эрготерапия.
Она включает работу с больными в специальных комнатах, пространстве-симуляторе, в котором пациенты заново обучаются основным бытовым навыкам самообслуживания с помощью тренажеров. Помещение разделено на две зоны: кухонную, в которой больные заново учатся сидеть за столом, пользоваться столовыми приборами и посудой, открывать шкафчики, включать чайник, мыть посуду и т.д.; и санитарную, в которой пациенты тренируются умываться, чистить зубы, принимать ванну, пользоваться унитазом и пр. Такая комната уже работает в Москве при поддержке компании «Такеда» и фонда по борьбе с инсультом «ОРБИ». По всей стране в этом году будет открыто еще 12 подобных эргокомнат.
Кроме того, на помощь в реабилитации этой сложной группы пациентов приходят цифровые технологии — виртуальная реальность и телереабилитация.
Виртуальная реальность — это новый способ восстановления, который благодаря интерактивной среде способствует и поощряет участие пациентов в терапии для достижения максимальных результатов, дает возможность практиковать повседневную деятельность, и, как следствие, способствует скорейшему восстановлению.
На амбулаторном этапе применяются технологии телемедицины, позволяющие эффективно восстанавливать утраченные функции и навыки после выписки из стационара и получать консультации специалистов высокого уровня даже в самых отдалённых регионах России.
Инсульт является предупреждаемым и потенциально излечимым состоянием. Важной составляющей в борьбе с мозговой катастрофой и ее последствиями является повышение осведомленности общества о заболевании на всех уровнях. В целях предоставления информационной поддержки врачам и пациентам созданы специализированные интернет-ресурсы — Nevrohelp.
info, портал для пациентов и их родственников, где любой желающий может получить информацию о заболеваниях и выбрать ближайшее лечебно-профилактическое учреждение, а также ресурс Nevrologia.info, специально разработанный для профессионалов в области неврологии, нейрохирургии и психиатрии.
Портал аккумулирует информацию по всем российским и международным конгрессам и конференциям по неврологии.
В этом плане онлайн-ресурс способствует решению важнейших задач, ведь при использовании эффективных методов первичной и вторичной профилактики, раннем выявлении группы пациентов высокого риска, применении эффективных в ранние сроки после инсульта методов лечения и адекватных мер по медицинскому уходу можно ожидать более благоприятных показателей исхода острых нарушений мозгового кровообращения.
Источник: пресс-релиз мероприятия