- ПЕРВЫЕ ПРИЗНАКИ ИНСУЛЬТА
- (для населения)
- Щербоносова Татьяна Анатольевна
- заведующая кафедрой нервных болезней и психиатрии,
- КГБОУ ДПО Институт повышения квалификации специалистов здравоохранения
- Горбулина Светлана Владимировна
- ассистент кафедры «нервных болезней и психиатрии»,
- КГБОУ ДПО Институт повышения квалификации специалистов здравоохранения
Инсульт – внезапное нарушение кровообращения мозга, закупорка или разрыв какого-либо сосуда головного мозга. При закупорке сосудов возникает ишемический инсульт, при разрыве — геморрагический инсульт. Его принято считать самым распространенным заболеванием головного мозга у взрослого населения. Причем с возрастом риск возникновения инсульта значительно возрастает. По статистике в год инсультом поражает 0,1 — 0,4 % населения в зависимости от страны проживания. Инсульт является лидером среди причин инвалидности человека и занимает 3 место среди причин смертности населения.
Научные исследования доказали, что раньше инсульт поражает мужчин, но и женская половина человечества немало страдает от этого заболевания. Поэтому каждому нужно обязательно знать первые признаки инсульта, чтобы своевременно оказать помощь больному человеку, ведь промедление в этом случае недопустимо.
- Инсульт – острое нарушение мозгового кровообращения
- Еще до активного развития инсульта у больного могут появляться признаки переходящего нарушения кровообращения мозга.
- Предвестники инсульта:
- — человек ощущает внезапную и ничем не объяснимую головную боль. Она появляется не из-за стресса или каких-то иных объяснимых причин;
- — появляется головокружение, теряется координация движений или равновесие;
- — может онеметь какая-то часть тела: язык, лицо, рука или нога, туловище. Такое явление присутствует на одной стороне тела – на правой или на левой и сопровождается слабостью;
- — неожиданное ухудшается зрение. Больному становится плохо видеть, как одним, так и двумя глазами;
- — нарушается сознание и ориентация в окружающей обстановке;
- — может быть расстройство речи.
Вышеописанные ощущения появляются резко и пропадают через несколько минут или часов. И если такие атаки повторяются регулярно, то у человека за год развивается инсульт разной степени тяжести. Не нужно ждать, что все скоро закончится, следует сразу же вызвать «скорую помощь».
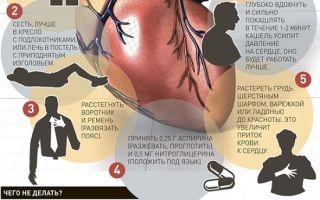
До приезда бригады «скорой помощи» нужно сделать следующее:
— успокоить больного и уложить его в постель. Желательно, чтобы он повернул голову набок. Если человек возбужден, постоянно уговаривайте его, чтобы он успокоился. До приезда медиков его нельзя перемещать в другое место;
— на голову пострадавшего от инсульта положите намоченное в холодной воде полотенце. Подойдет и пакет со льдом или любые замороженные продукты;
— измерить артериальное давление. Если оно высокое, нужно дать больному препарат, который понижает давление, но препарат должен быть тем, который обычно принимает больной;
— создать доступ свежего воздуха в помещение. Нужно сразу же убрать больного из душного, особенно накуренного помещения. Обязательно откройте окна, расстегните стесняющую дыхание одежду – нужно как можно больше воздуха.
Чтобы проверить, что это признаки инсульта можно провести несложный тест: попросите улыбнуться, если половина лица остается неподвижной – это инсульт.
Попросите удержать руки поднятыми вверх, при слабости мышц это не удастся сделать, попросите повторить простую фразу, если вслед за вами повторить не удается, значит есть проблемы с артикуляцией и это острый приступ нарушения кровообращения.
Попросите высунуть язык — его кончик отклоняется в сторону очага в головном мозге, если есть инсульт. Если такие симптомы возникают — это ишемический инсульт, симптомы которого однозначны и позволяют предположить нарушение кровообращения мозга.
Чем раньше будет оказана экстренная медицинская помощь, тем более благоприятным будет прогноз столь тяжелого заболевания. Оптимально, если обратиться за помощью в течение 2-3 часов после начала приступа.
Отличие инсульта и его причин у женщин, от инсульта у мужчин.
Женщин инсульт поражает в основном после 60 лет, у мужчин же риск появляется уже после 40 лет. Ранее считалось, что инсульт удел пожилых людей и женщин инсульт поражает реже, чем мужчин, а также что после 60 лет риск одинаков как у мужчин, так и у женщин. Однако, в возрасте 18 — 40 лет у женщин инсульт стал происходить чаще, чем у мужчин.
У беременных тоже выше вероятность инсульта. Молодые женщины зачастую игнорируют симптомы преходящей ишемии. Женщины переносят инсульт тяжелее, чем мужчины. Смертность у женщин от инсульта выше, чем у мужчин. Меньший процент женщин способны вернуться к прежнему ритму жизни после инсульта, мужчины лучше справляются с этим.
«Нетрадиционные» ранние первые признаки инсульта у женщин могут отмечаться чаще, чем у мужчин. К общеизвестным факторам риска у женщин добавляются — прием оральных контрацептивов, патологическое течение беременности, мигренозные боли, у женщин выше предрасположенность к тромбозам и сосудистым осложнениям.
Женщины, с частыми перепадами настроения, не стрессоустойчивые, не уравновешенные, со склонностью к зацикливаниям на проблемах, больше подвержены инсульту головного мозга. У курящих женщин после 30 лет, и принимающих противозачаточные средства, на 22 процента увеличивается риск инсульта.
В последние десятилетия очень часты случаи тяжелых ишемических инсультов, связанных с популярностью такого метода контрацепции, как оральные контрацептивы.
Признаки инсульта у женщин.
Симптомы заболевания, как у женщин, так и у мужчин, прежде всего, будут зависеть от той части мозга, которая подверглась атаке недуга. Если поражена его правая часть, то симптомы болезни появляются в левой половине тела и, наоборот – при поражении левой части головного мозга изменения ощущаются на органах, которые находятся справа.
- Основные симптомы инсульта у женщин бывают следующие:
- — невыносимая головная боль без веских на то причин;
- — лицо начинает неметь, присутствует слабость мимических мышц;
- — немеет по одной стороне тела нога и рука;
- — женщина неспособна жестикулировать;
- — нарушается речь, больная не может сказать ни слова или говорит невнятно, также она не может понять, что говорят ей;
- — нарушается зрение, вплоть до его потери, это актуально особенно для одного глаза. Может двоиться в глазах;
- — нарушается координация движений;
- — может быть резкая потеря равновесия, в ногах, руках или другой половине тела появляются судороги;
- — больная может упасть, так как появляется ничем не объяснимое головокружение;
- — при инсульте возможно развитие депрессии и женщина не может управлять своими эмоциями – плачет или смеется без причины;
- — появляется тошнота, вплоть до рвоты, икота, повышается температура, нарушаются глотательные функции;
— на небольшой промежуток времени может быть потеря сознания. Перед этим лицо у женщины становится красное, она начинает часто и глубоко дышать, пульс понижается, а зрачки перестают реагировать на свет.
- Признаки инсульта у мужчин.
- Главные симптомы заболевания у представителей мужского пола практически такие, как и у женщин и к ним относятся:
- — невыносимая внезапно появляющаяся головная боль, которая сопровождается головокружением;
- — появляется резкая слабость, которую ничем не объяснить;
- — начинает неметь пораженная недугом часть тела. Если инсульт левосторонний, то боль и онемение ощущается в правой части тела, а если болезнь задела правую сторону – то онемение с болевыми ощущениями присутствуют слева;
- — может быть ухудшение зрения и расстройство речи;
- — очень часто бывают судороги, тошнота, переходящая в рвоту, повышение температуры тела, потеря сознания и даже кома.
Также специалистами были выявлены атипичные симптомы. К ним относят сухость во рту, боль в грудине, психические нарушения. По отдельности они не вызывают подозрений на апоплексический удар, но в комплексе с типичными дают серьезные основания для немедленного обращения к врачу.
Симптомы геморрагического инсульта у молодых людей.
Эта болезнь поражает не только людей зрелого возраста, она развивается и у молодежи. На это влияет разрыв аневризмы церебрального сосуда, такое явление чаще всего наблюдается в молодом возрасте.
В оболочку головного мозга происходит кровоизлияние и появляется такая сильная головная боль, что человек кричит от невыносимых болевых ощущений. Дальше начинается рвота и потеря сознания, но потом больной приходит в сознание.
Такие больные чувствуют постоянную сонливость и заторможенность, которые не покидают их несколько дней подряд, при этом сильно болит голова, возможна рвота, но параличей нет.
Предотвратить инсульт поможет правильное питание и здоровый образ жизни
Ни один человек на планете не застрахован от страшных болезней или преждевременной смерти. Но у каждого есть возможность предотвратить беду. В случае с инсультом у женщин, особенно молодых, специалисты рекомендуют придерживаться следующих рекомендаций. Некоторые из этих полезных советов помогут предотвратить инсульт не только у женщин, но и мужчин любого возраста:
- — сократить употребление соленой и жирной пищи;
- — воздержаться от курения и одновременного принятия гормональных противозачаточных средств;
- — в случае заболевания сахарным диабетом необходимо тщательным образом контролировать уровень сахара в крови;
- — не злоупотреблять алкогольными и энергетическими напитками;
- — заниматься спортом или ежедневно делать зарядку;
- — следить за режимом сна — недосыпание также может привести к нарушению кровообращения в сосудах головного мозга;
- — следить за весом — лишние килограммы подталкивают организм ко множеству заболеваний;
- — употреблять больше фруктов и пить побольше чистой воды.
- Фрагмент статьи «Лежать или лечиться»,
- «Российская газета»
- от 23 апреля 2015, №86 (6657)
Повторный инсульт: что может вызвать, прогноз для жизни
Повторный инсульт – распространенная патология, чаще возникающая в течение 12 месяцев после первого приступа. При повторном повреждении тканей головного мозга вероятность неизлечимых когнитивных нарушений достигает 100% вне зависимости от типа инсульта. Положение может усугубляться, если больной уже достиг пожилого или старческого возраста, имеет сопутствующие хронические патологии сердечно-сосудистой, эндокринной системы в стадии обострения. Также прогноз возникновения повторного инсульта во многом зависит от области поражения, своевременности оказания врачебной помощи, правильности реабилитации. Выжившие после повторного инсульта больные чаще всего становятся инвалидами.
Конкретные причины повторного инсульта
К факторам риска, вызывающим повторный приступ, относятся:
- артериальная гипертензия с резкими скачками давления, неконтролируемая лекарственными средствами гипертония;
- тяжелые черепно-мозговые травмы, удары головой при падении;
- последние стадии атеросклероза;
- энцефалопатия;
- сердечная недостаточность, кардиомиопатии различного генеза.
Также причиной инсульта может быть курение, прием алкогольных напитков, чрезмерная физическая нагрузка. Отягчающим фактором является избыточный вес, который создает дополнительную нагрузку на сердечно-сосудистую систему, способствует гиподинамии.
Все эти факторы приводят к одному из двух нарушений – ишемии вследствие закупорки сосуда в головном мозге или к разрыву сосуда и обширному кровоизлиянию. Инсульт, возникший из-за ишемии, называется ишемическим, он более характерен для больных атеросклерозом. При кровоизлиянии развивается геморрагический инсульт, он чаще встречается у гипертоников.
Признаки повторного инсульта
В зависимости от вида инсульта симптомы могут несколько отличаться. Для ишемического инсульта характерны:
- давящая головная боль;
- головокружение, нарушение координации движений;
- обморок;
- появление холодного пота, озноба;
- мышечная слабость, которая видна по опустившимся лицевым мышцам с одной стороны;
- нарушения речи, но сохранение понимания речи других, чаще всего адекватное поведение.
По мере развития приступа могут появиться проблемы с краткосрочной памятью. Больной испытывает затруднения с глотанием, не может шевелить конечностями на одной стороне тела.
Геморрагический инсульт более опасен и чаще приводит к летальному исходу или необратимым нарушениям в головном мозге. Его можно распознать по таким признакам:
- возникновение острой боли высокой интенсивности в конкретной области на голове;
- быстро нарастающая слабость;
- нарушение координации движений;
- резкое ухудшение зрения, мелькание мушек, черных точек перед глазами как при гипертоническом кризе;
- нарушение речи, отсутствие понимания речи другого человека, спутанность сознания;
- отсутствие безусловных рефлексов;
- нарушение сердечного ритма.
Без быстрой медицинской помощи геморрагический инсульт приводит к смерти в 100% случаев.
Диагностика повторного инсульта
Родственники или ухаживающие за больным люди обязаны при подозрении на повторный инсульт сразу же вызвать скорую помощь. У людей пожилого и старческого возраста клиническая картина может быть смазана. У недавно выписанных из больницы после первого приступа больных также может быть сложно заметить ухудшение состояния. Поэтому при появлении хотя бы одного признака из списков выше, нужно сразу вызывать врача, не ждать, что больному станет легче без врачебной помощи.
Диагностика повторного инсульта ничем не отличается от впервые развившегося. У больного берут кровь на анализ и отправляют на КТ или МРТ. Дополнительно делают ЭКГ, может также потребоваться рентген или УЗИ.
Собирается анамнез пациента со слов родственников или сопровождающих, сам больной обычно отвечать на вопросы врача не в состоянии.
Результаты анализов и исследований дают полную, исчерпывающую картину нарушений и позволяют назначить лечение.
Терапия, прогноз, возможные последствия
Лечение консервативное, направленное на восстановление кровообращения, защиту не поврежденных нейронов, сужение области поражения тканей головного мозга. Также больному назначают препараты для коррекции артериального давления при гипертонии, уровня сахара в крови при гипо- или гипергликемии и т.д.
Прогноз всегда осторожный, т.к. повторный инсульт обычно затрагивает более обширные области, переносится больными значительно тяжелее.
Почти всегда когнитивные нарушения сохраняются всю оставшуюся жизнь, реабилитация помогает их уменьшить, но устранить полностью, как правило, не удается.
Для пожилых больных прогноз чаще неутешительный, поэтому очень важно не допустить повторного приступа у этой категории пациентов.
После перенесенного повторного инсульта у больных наблюдаются:
- стойкие нарушения речи, проблемы с пониманием речи других людей;
- парезы, параличи;
- потеря возможности самостоятельно себя обслуживать;
- нарушения координации движений.
В некоторых случаях может наступить кома, развиться отек мозга. В большинстве случаев повторный инсульт приводит к инвалидности.
Профилактика
Одна из основ профилактики повторного инсульта – следование предписания врача после выписки домой из больницы. Пациенту предписывается ограничение нагрузок и стрессов, сбалансированное питание, отказ от вредных привычек. Недопустимо самовольно отменять препараты, рекомендованные врачом. Важно посещать физиотерапевтические процедуры и занятия ЛФК.
Ишемический инсульт: симптомы, последствия, лечение – МЕДСИ
Ишемический инсульт – это состояние, которое возникает на фоне повреждения тканей головного мозга из-за нарушенного кровообращения в его сосудах и сопровождается различными неврологическими признаками. В результате его появления нарушается работа отделов мозга (в зависимости от очага заболевания).
Из трех существующих типов инсультов ишемический – самый распространенный, он встречается в 80% случаев. Прочие 20% приходятся на субарахноидальное кровоизлияние и геморрагический инсульт.
Инсульт особенно опасен последствиями: нарушение когнитивных и неврологических функций, паралич, проблемы с устной и письменной речью и др.
Формы ишемического инсульта
Выделяют несколько классификаций инсульта: по причине появления, по степени поражения тканей мозга и по степени тяжести.
- Причины появления:
- Лакунарный – синдром поражает участок тканей размером до 15 мм и сопровождается небольшим количеством неврологических симптомов
- Тромбоэмболический – возникает из-за закупоривания кровеносного сосуда тромбом
- Гемодинамический – в данном случае спазм сосудов является длительным, и клетки мозга перестают получать необходимые питательные вещества
- Степени поражения головного мозга:
- Транзиторная атака – очаг поражения небольшой, а неврологические признаки быстро исчезают
- Малый – функции мозга восстанавливаются в течение 21-х суток
- Прогрессирующий – его неврологические признаки появляются не одномоментно и накапливаются со временем, после лечения некоторые из этих симптомов могут сохраниться
- Обширный – признаки его появления фиксируются в течение длительного времени, в том числе и после проведенного лечения
- Степени тяжести поражения
- Легкая – симптомы слабо выражены и пропадают в течение нескольких суток
- Средняя – признаки проявляются, но не сопровождается расстройством сознания
- Тяжелая – в этом случае сознание угнетено, а ткани мозга сильно повреждены
Причины возникновения ишемического инсульта
К причинам возникновения инсульта относятся такие заболевания и нарушения функционирования организма, как:
- Гипертония
- Ишемическая болезнь сердца
- Аритмия
- Нарушение свертываемости крови
- Различные заболевания сосудистой системы
- Патологии сосудов шеи и головы
- Мигрень
- Заболевания почек
- Сахарный диабет
- Атеросклероз
- Ожирение
- Тромбофлебит
Также в группе риска находятся следующие люди:
- Много и часто курящие
- Испытывающие постоянные психоэмоциональные перегрузки
- Перенесшие кровопотерю
- Страдающие хроническими головными болями
- Чрезмерно употребляющие алкоголь
- Регулярно переедающие
Особенно риску появления ишемического инсульта на фоне вышеперечисленных факторов подвержены мужчины и женщины от 50-ти лет.
Основные симптомы
Признаки ишемического инсульта складываются из общих признаков, характерных для всех видов инсульта, и симптомов, которые отражают характер и локализацию повреждений тканей головного мозга.
- Общие симптомы:
- Лихорадка
- Рвота и тошнота
- Потеря сознания
- Головная боль
- Проблемы с ориентацией в пространстве
- Ишемические очаговые симптомы:
- Невозможность совершать движения конечностями или некорректные движения
- Головокружение
- Речевые сложности – проблемы с чтением, говорением, пониманием сказанного, написанием, счётом
- Зрительная дисфункция – внезапное ухудшение, двоение в глазах
- Нарушение функции глотания
- Невозможность совершить простые бытовые действия (расчесаться и т. д.)
- Возникновение амнезии и иных серьезных нарушений памяти
- При поражении левого полушария также может возникнуть паралич
- При поражении височной доли – депрессия, нарушения когнитивных и логических функций
Диагностика инсульта
Квалифицированный врач-невролог может определить наличие инсульта довольно быстро. Но, чтобы назначить максимально эффективное лечение, ему необходимо выявить как локализацию поражения, так и причины его появления, сопутствующие заболевания. Для этого используются следующие диагностические процедуры и оборудование:
- Магнитно-резонансная томография (МРТ) и магнитно-резонансная ангиография
- Допплеровское УЗИ сосудов головного мозга
- Компьютерная томография (КТ)
- Церебральная ангиография с использованием контрастного вещества
- Биохимия крови на сахар и холестерин
- ЭХО-КГ
- Электроэнцефалограмма
- ЭКГ
- Коагулограмма (анализ свертываемости крови)
Ишемический инсульт головного мозга – лечение
Поскольку данное явление нарушает работу мозга, то ишемический инсульт требует лечения, которое будет комплексным и длительным. В противном случае может возникнуть отек, тромбоэмболия и другие негативные последствия.
- Пациента в остром состоянии направляют в палату или реанимацию
- В первую очередь медицинский персонал восстанавливает работу дыхательной и кровеносной систем
- При необходимости может быть проведено хирургическое вмешательство для удаления тромба
- Также для разжижения тромба могут использоваться лекарственные средства
- В целом, в процессе лечения пациента используются такие типы препаратов: антикоагулянты, средства для разжижения крови, вазоактивные препараты, антиагреганты, ангиопротекторы, нейротрофики, антиоксиданты
Помните, все средства должен назначать врач. Заниматься самолечением опасно!
Питание после инсульта
Если пациенту поставлен диагноз «инсульт ишемический», лечение не должно ограничиваться только нахождением в стационаре. Важную часть борьбы с последствиями инсульта составляют правильное питание и реабилитационные мероприятия.
Необходимо включить в рацион такие продукты, как:
- Каши
- Нежирные рыба, мясо и морепродукты (отварные)
- Овощи (капуста, шпинат, свекла и др.)
- Ягоды (черника, клюква и т. д.)
- Фрукты
- Молочные продукты
- Растительное масло
Категорически следует избегать:
- Жареного
- Копченого
- Жирного
- Блюд с большим количеством специй
- Мучных продуктов
Также необходимо снизить количество соли в пище.
Важно помнить, что после перенесенного инсульта нужно избавиться от вредных привычек (курение, прием алкогольных напитков).
Реабилитационные мероприятия после инсульта
Поскольку инсульт может повлечь за собой множество негативных последствий (нарушение речевых навыков, памяти, когнитивных функций, паралич), реабилитационные процедуры лучше проходить в специализированном учреждении (санатории). Для восстановления ряда функций необходимо обратиться к профессионалам:
- Логопед – для восстановление речевых и графических навыков
- Специалист по лечебной физкультуре – для улучшения координации движений и двигательной функции
- Специалист по физиотерапевтическим процедурам (электростимуляция, рефлексотерапия и др.) – для ускорения регенерации нервных тканей и улучшения кровоснабжения
- Врачи-неврологи и психологи – для устранения когнитивных и эмоциональных нарушений, восстановления памяти
Профилактика и прогноз ишемического инсульта головного мозга
При сохранении сопутствующих заболеваний или других факторов риска ишемический инсульт может возникнуть повторно. Поэтому необходимо:
- Регулярно проходить профилактическое обследование кровеносной системы, сердца
- Вовремя лечить гипертонию и иные сопутствующие заболевания
- Незамедлительно обращаться к врачу при появлении недомогания
- Придерживаться здорового образа жизни и правильного питания
По статистике, появление инсульта заканчивается летальным исходом в первые недели в 25% случаев, в 50% пациент живет после перенесенного инсульта около 5-ти лет, оставшиеся 25% могут прожить не меньше 10-ти лет.
Преимущества проведения процедуры в МЕДСИ
- Полный спектр услуг по ведению больных с инсультом: от стабилизации пациента до назначения реабилитационных процедур и терапии
- Специалисты МЕДСИ являются кандидатами медицинских наук, обладают высокими квалификационными категориями и имеют обширный опыт работы с инсультными больными
- Опытные хирурги специализированного отделения проводят точнейшие операции на сосудах через мини-доступы с использованием новейшей аппаратуры экспертного уровня
- Все исследования и процедуры находятся в одном месте
- Врачи МЕДСИ обеспечивают диспансерное наблюдение за пациентами, перенесшими инсульт, в том числе на дому
- При первых признаках инсульта у вас или ваших родственников звоните по телефону 8 (495) 7-800-500
Мрт головного мозга и глазных орбит
Использование магнитно-резонансной томографии глазных орбит позволяет выявить целый ряд патологий, которые недоступны к определению другими методами. Процедура проводится с использованием специального аппарата, который позволяет с высокой степенью точности определить состояние здоровье пациента.
МРТ глазных орбит может проводиться как стандартным методом, так и при помощи контрастного усиления, с введением специального препарата. В первом случае процедура занимает до 20 минут, во втором – до 40.
| МРТ орбит (две) | 5000 руб. | 3500 руб. | Записаться |
| МРТ головного мозга + орбит | 7900 руб. | 7110 руб. | Записаться |
| МРТ головного мозга + гипофиза + придаточных пазух + орбит | 12000 руб. | 10800 руб. | Записаться |
Какие типы МРТ мы предлагаем?
Преимущества метода
МРТ орбит глаза имеет целый ряд значимы преимуществ. В первую очередь – это высокая степень качества диагностики. После проведения процедуры специалист получает точную картину состояния исследуемого органа пациента.
Кроме того, использование магнитно-резонансной томографии не причиняет пациенту никакого дискомфорта и не требуется нарушения кожных покровов.
Это точный современный метод диагностики и мало что может поспорить с ним в информативности.
Показания к проведению МРТ глазных орбит
Процедура может быть назначена врачом в целом ряде случаев:
Частыми симптомами при обращении к врачу и последующим назначением такого метода исследования может стать сильное и резкое ухудшение зрения, боли в голове, концентрирующиеся в области глазного яблока, постоянный дискомфорт. Стоит обратить внимание на то, что в процессе диагностики определяется состояние как самого глаза, так и окружающих его структур, таких как глазодвигательные мышцы и слезная железа.
Благодаря использованию такого метода, вы получаете возможность определения наличия целого ряда заболеваний, таких как новообразование, воспаление, повреждения. Часто МРТ проводится для того, чтобы определить наличие травмы или ход процесса восстановления.
Противопоказания к осуществлению диагностики
Список противопоказаний к прохождению процедуры не слишком велик и связан, в основном, с особенностями аппарата и самим принципом его работы.
В теле пациента не должно имеется металлических элементов, таких как кардиостимуляторы или искусственные суставы.
Условными противопоказаниями могут стать поздние стадии беременности, наличие сердечной недостаточности, боязнь замкнутого пространства.
Почему именно наша клиника?
В нашем медицинском центре вы всегда можете рассчитывать на высокий уровень обслуживания. Мы предлагаем вам обследование на современном технологичном аппарате с высокой степенью точности диагностики.
Наш медицинский центр предлагает своим посетителям привлекательные цены на прохождение диагностики и возможность получения льгот и скидок.
Проверьте состояние своего здоровье уже сегодня, запишитесь на прием к нашим специалистам.
МРТ-диагностику проводят опытные врачи
ВласовЕвгений Александрович, стаж 10 лет.Должность занимаемая в клинике: врач МРТ, кандидат медицинских наук.Специализируется на исследовании, диагностике заболеваний и повреждений органов, описание и постановка диагноза.Профессионально выполняет: МРТ суставов, головного мозга, внутренних органов, брюшной полости и забрюшинного пространства, органов малого таза у мужчин и женщин, онкопоиск.КоролеваСветлана Сергеевна, стаж более 8 лет.Должность занимаемая в клинике: врач рентгенолог, врач МРТ.Специализируется на: МРТ; рентгенология (КТ, МРТ).Профессионально выполняет: Проведение исследований и описание полученных результатов по МРТСмолевДмитрий Михайлович, стаж более 14 лет.Должность занимаемая в клинике: врач МРТ, кандидат медицинских наук.Специализируется на: МРТ; МРТ диагностика.Профессионально выполняет: МРТ суставов, спортивная травма
Наши преимущества:
- Все сотрудники ежегодно проходят переквалификацию.
- МРТ аппарат экспертного класса.
- Чай, кофе бесплатно.
- Удобное расположение центра 5 минут пешком от метро «Университет».
- Доступные цены.
- Большая, бесплатная парковка. Заезд с проспекта Вернадского.
- Длительность диагностики до 40 минут.
- Социальные скидки.
- После исследования пациент получает на руки снимок высокого качества и заключение специалиста, изучив которые лечащий врач сможет поставить точный диагноз и назначить эффективное лечение. Электронные версии снимков и описаний результатов исследования сохраняются в базе данных нашего учреждения.
Европейские рекомендации по телемедицине инсульта
Под телемедициной понимают использование телекоммуникационных технологий для оказания медицинской помощи на расстоянии. В 1999 г. S. Levine и M.
Gorman [1] ввели термин «телемедицина инсульта», обозначающий использование телемедицины с целью проведения неврологических консультаций при лечении больных с инсультом в больницах, не имеющих соответствующего уровня подготовки.
С конца 1990-х годов были разработаны многочисленные проектым телемедицины инсульта во всем мире, главным образом в западных странах, для лечения пациентов с инсультом.
В нескольких исследованиях было продемонстрировано увеличение частоты применения тромболитической терапии (ТЛТ) после внедрения методики телемедицины инсульта без существенных различий в безопасности или эффективности (класс рекомендации IIb, уровень доказательности B) [2—4].
В настоящее время имеются существенные различия в методике лечения инсульта в разных европейских странах.
Отсутствие единообразия является следствием организационных моделей, принятых на местном и национальном уровнях, и неравномерного распределения ресурсов, что может обусловливать нерегулярное соблюдение действующих руководств Европейской организации по борьбе с инсультом (European Stroke Organisation — ESO) [5].
Система телемедицины инсульта может помочь в гармонизации лечения инсульта между городами и сельской местностью, поскольку она направлена на устранение существующих пробелов в трудовых ресурсах для экспертного лечения пациентов с инсультом.
Первые проекты телемедицины инсульта развивались в Европе в начале ХХI века, публиковались сведения о структурах сетей и результатах их работы, барьерах и юридических проблемах в области телемедицины, что привело к дальнейшему развитию сетей по всей Европе [6—9].
В последнее время анализ первого десятилетнего опыта крупной телемедицинской инсультной сети в Германии продемонстрировал, что телемедицина инсульта приводит к увеличению числа пациентов с инсультом, которые лечатся в ТСО (19%—78%), статистически значимо более высокой частоте применения внутривенной ТЛТ (2,6—15,5%) и снижению времени «от двери до иглы» на 40 мин (с 80 [68; 101] до 40 [29; 59] мин). Таким образом, ТСО могут обеспечить высококачественное лечение пациентов с инсультом в сельских районах (уровень доказательности C) [10].
Для достижения целей второй Хельсингборгской декларации [11] и более позднего Плана действий по борьбе с инсультом в Европе на 2018—2030 гг.
, касающихся смертности, независимости и доступности специфических методов лечения, основными задачами телемедицины инсульта являются охват экспертами ПСО, применение ТЛТ и выбор пациентов — кандидатов для внутрисосудистой тромбэктомии (ВТЭ) во всех регионах и странах Европы, где экспертная оценка на местах недоступна.
Настоящая статья, написанная Комитетом по телемедицине инсульта ESO, предлагает набор рекомендаций по созданию телемедицинских инсультных сетей для лечения пациентов в остром периоде инсульта. Рекомендации по большей части основаны на мнениях экспертов.
Наиболее часто топология телемедицинской инсультной сети представлена так называемой веерной моделью, когда телеконсультирующий сосудистый центр (ТСЦ, центральный узел) обеспечивает экспертными знаниями в области инсульта множество консультируемых больниц (периферийные узлы).
В консультируемых больницах необходимость привлечения внешнего эксперта может варьировать в зависимости от внутренних структурных и профессиональных ресурсов.
Особенно в районных больницах, которые не могут обеспечить круглосуточную работу специалиста по инсульту, ПСО нуждаются в системе телемедицины для оказания квалифицированной помощи [12].
В других случаях небольшие больницы без мощностей для лечения инсульта могут использоваться только для первоначальной оценки состояния пациентов, диагностики, выявления кандидатов для ТЛТ и, в конечном счете, проведения ТЛТ. В таком случае сеть предоставляет лечение острейшего периода инсульта с помощью телемедицины.
Горизонтальная сеть больниц без «центрального узла» — это еще одна возможная топология телемедицинской инсультной сети. Телеконсультации в нерабочее время выполняются местными неврологами всех больниц, вовлеченных в сеть поочередно [9].
- В зависимости от каждого конкретного протокола сети и ресурсов консультируемых больниц пациенты либо остаются в консультируемой больнице в том случае, если эндоваскулярное или нейрохирургическое лечение не требуется, а ресурсов консультируемой больницы достаточно для обеспечения надлежащего лечения пациента («капать и наблюдать»), или переводятся в центральный узел после ТЛТ («капать и транспортировать»).
- Телемедицина может не только способствовать быстрому анализу ситуации и принятию решения о лечении, но также позволяет проводить проверки, регулярные тренинги и обсуждение случаев.
- В настоящей статье основное внимание уделено наиболее широко используемой веерной модели.
В так называемой веерной модели могут быть задействованы три типа больниц: 1) ТСЦ (центральный узел); 2) ТСО; 3) ТБСО. В ТСЦ оказываются все виды лечения инсульта, включая ТЛТ, эндоваскулярные и нейрохирургические вмешательства.
В ТСО врачи способны проводить ТЛТ при дистанционной поддержке специалиста по лечению инсульта и обеспечивать последующее лечение пациента.
В ТБСО проводится лечение пациентов с инсультом в остром периоде, такое как ТЛТ, но не обеспечивают дальнейшее лечение (табл. 1).
Таблица 1. Ключевые особенности трех телемедицинских отделений в сети лечения инсульта Примечание. ТСЦ — телеконсультирующий сосудистый центр; ТСО — телеконсультируемое сосудистое отделение; ТБСО — телеконсультируемая больница без сосудистого отделения; ПСО — первичное сосудистое отделение; ОНП — отделение неотложной помощи; КТ — компьютерная томография; СОП — стандартная операционная процедура. Note. ТСЦ — tele-consulting vascular diseases center; ТСО — tele-consulting vascular diseases department; ТБСО — tele-consulting hospital without vascular diseases; ПСО — primary vascular diseases department; ОНП — emergency department; КТ — computer tomography; СОП — standard operating procedure. Для пациентов, нуждающихся в более сложных процедурах, таких как эндоваскулярное или нейрохирургическое лечение, телемедицина инсульта может играть важную роль в обследовании больного в остром периоде [13].
Как правило, ТСЦ должен удовлетворять всем требованиям, предъявляемым к центрам лечения инсульта ESO [14]. Центр лечения инсульта ESO представляет собой больничную инфраструктуру, которая охватывает всю цепочку оказания помощи, включая нейрохирургические и ангиохирургические вмешательства [14].
Кроме того, ТСЦ телемедицинской инсультной сети должен взять на себя ответственность за региональную концепцию ведения пациентов, включая: 1) охват телемедицинскими консультациями для всех консультируемых больниц 24 ч в сутки 7дней в неделю; 2) разработку СОП по лечению инсульта во всех участвующих больницах; 3) разработку и сопровождение общего для сети регистра инсульта с акцентом на качество оказания помощи; 4) непрерывные образовательные программы для сотрудников консультируемых больниц.
- I. Региональный сосудистый центр:
- — ТСЦ должен быть крупной больницей регионального уровня и включать в себя все структурные элементы и медицинских специалистов, определенных в критериях ESO для региональных сосудистых центров, с целью обеспечения высокого уровня лечения инсульта 24 ч в сутки по всей цепочке оказания помощи.
- II. Возможности дистанционного консультирования:
- 1) ТСЦ должен обеспечить телеконсультации с видеоконференцией и передачей изображений;
- 2) телеконсультанты должны иметь специализацию в области лечения инсульта и пройти обучение в неврологическом отделении для больных с острыми нарушениями мозгового кровообращения регионального сосудистого центра;
- 3) телеконсультанты должны быть легко доступны (
Инсульт
Инсульт (острое нарушение мозгового кровообращения) — это острое состояние, связанное с закупоркой или разрывом кровеносного сосуда или венозного синуса в головном мозге.
Острое нарушение мозгового кровообращения (ОНМК) — внезапный сбой нормального кровотока в мозге, возникший в результате закупорки или разрыва сосудов. Заболевание очень опасно для здоровья и жизни человека, поэтому при появлении его первых признаков необходима срочная медицинская помощь. Диагноз ОНМК устанавливают в случае появления нарушений в работе сосудов головного мозга. Когда в определенной области головного мозга нарушается кровообращение, происходит гибель части нервной ткани. Это может привести к серьезной инвалидности человека или к летальному исходу. ОНМК – еще не инсульт, а состояние, которое может к нему привести. Своевременное адекватное лечение позволяет снизить тяжесть последствий приступа.
- Формы инсульта:
- — ишемический инсульт (инфаркт мозга) — острая фокальная ишемия, приводящая к инфаркту головного мозга;
- — геморрагический инсульт – разрыв внутримозгового сосуда или артериальной аневризмы.
- Также к ОНМК относятся преходящие нарушения мозгового кровообращения, которые возникают внезапно, продолжаются несколько минут или часов, но не более суток и заканчиваются полным восстановлением нарушенных функций.
- К таким нарушениям относятся:
- — Транзиторная ишемическая атака;
- — Гипертонический криз.
- Факторы риска возникновения ОНМК.
- — артериальная гипертензия,
- — болезни сердца, фибрилляция предсердий,
- — сахарный диабет, нарушения липидного обмена,
- — поражение магистральных артерий головы,
- — нарушения гемостаза.
- Также, связанные с образом жизни факторы риска:
- — курение,
- — избыточная масса тела,
- — низкая физическая активность,
- — неправильное питание,
- — злоупотребление алкоголем,
- — длительное психоэмоциональное напряжение.
- контроль АД, ведение дневника АД/ЧСС;
- липидный профиль крови;
- коагулограмма;
- определение уровня глюкозы в крови;
- дуплексное сканирование брахиоцефальных артерий;
- ЭКГ, если необходимо: холтеровское мониторирование ЭКГ и/или УЗИ сердца.
При острых нарушениях мозгового кровообращения развиваются: головокружение, нарушение статики, неустойчивая ходьба, а также двигательные, чувствительные и речевые нарушения.
Оптимальное время госпитализации пациента с ОНМК — первые 3 — 6 часов.
Когда врач видит пациента в первые 1-2 часа от начала вероятного ишемического инсульта и его первоначальная оценка состояния подтверждает возможность проведения тромболизиса (введение специальных препаратов), требуется максимально быстрая доставка его в сосудистый центр. Проводится коррекция дыхательных нарушений, водно-электролитных нарушений, купирование судорожного синдрома, лечение отека головного мозга.
Реабилитация после перенесенного ОНМК.
Меры направлены на преодоление инвалидности, приспособление к самообслуживанию и трудовой деятельности в новых условиях, возникших вследствие болезни. Они включают в себя кинезиотерапию, занятия с логопедом, нервно-мышечную электростимуляцию, психотерапию и т.д.
Первичную профилактику инсульта составляет ограничение образа жизни: отказ от курения, диета (увеличение потребления овощей и фруктов), уменьшение потребления натрия (соли), снижение массы тела у лиц с избыточным весом, повышение физической активности, отказ или уменьшение потребления алкоголя и др.