В организме все сбалансировано и взаимосвязано, и избыток или недостаток определенных жиров грозит нарушениями обменных процессов. Особую роль отводят растительным маслам и холестерину, споры о пользе и вреде которых с упоминанием, казалось бы, разумных аргументов с обеих сторон, наиболее жаркие.
Так, холестерин, находящийся в плазме, обвиняют в провокации атеросклероза артерий, что грозит нарушениями кровообращения и ишемией тканей. Другие говорят, что из него синтезируются гормоны, и без него нельзя.
А недавно учеными из США было заявлено, что в патологиях сердца виноват вовсе не холестерин, и питание с ограничением в нем этого вещества совершенно не полезно, равно как и обезжиренные продукты не помогут в борьбе с лишним весом. Кто же прав?
Еще пару десятилетий назад холестерин считали опасным соединением, провоцирующим атеросклероз артерий, из-за чего формируются нарушения кровообращения и ишемия тканей. Если речь идет о сердце и коронарных сосудах, то последствиями атеросклероза артерий могут стать инфаркты, а в мозге — инсульты.
Поэтому питание, богатое холестерином, а это мясо, яйца, молочные продукты, предлагали исключать их рациона. Но позднее категоричные заявления смягчились — холестерин нужен организму для синтеза необходимых гормонов, поэтому совсем его исключать из питания нельзя.
На смену категоричным заявлениям о его вреде, пришли утверждения о наличии «хорошего» или «плохого» холестерина, это создало в умах обычных людей путаницу и сомнения.
Не совсем верно с точки зрения обменных процессов говорить о холестерине, как о «плохом» или же «хорошем». Само это соединение, которое правильнее называть холестерол, относится к группе органических спиртов (а не жиров), и по своей структуре — это одна молекула.
Холестерин обнаруживается в области клеточных мембран, он является основой для синтеза стероидных гормонов. То есть, он нужен организму в определенных и строго заданных концентрациях. Но повышенные количества холестерина приводят к отложению его избытка в области сосудистых стенок, что провоцирует атеросклероз артерий.
Но откуда же взялись понятия «плохой» и «хороший»?
Важно определиться, каким образом холестерин усваивается организмом, так как молекулы этого вещества транспортируются по организму в виде липопротеидных (соединение белков с жирами) комплексов.
Так, есть такие комплексы (их именуют ЛПНП или же липопротеины низкой плотности), которые извлекают холестерин из печени и кишечника, перенося его в ткани и стенки сосудов, где он провоцирует атеросклероз артерий.
Именно эти комплексы (а не сам чистый холестерин) относят к «плохим».
Есть и другие комплексы (ЛПВП или же липопротеины высокой плотности) — эти структуры также называют «хорошим» холестерином. Они удаляют избыток холестериновых молекул из тканей и сосудов, унося в печень и перерабатывая его там. То есть подобные соединения препятствуют развитию атеросклероза артерий и связанных с ним осложнений.
Далеко не всем нужно питание, в котором снижено количество холестерина. Так, в детском возрасте необходимо достаточное его поступление с пищей, так как происходит процесс образования клеток тела, в составе которых требуются эти молекулы.
Также стоит не сильно заботиться о низкохолестериновом питании молодым женщинам, не имеющим проблем с гормональным фоном. Эстрогены (женские гормоны) обладают антиатерогенным эффектом, они не дают холестерину образовывать бляшки.
Полезным будет холестерин и молодым мужчинам, питание с его содержанием — яйца, мясо, молоко — помогает в выработке тестостерона и андрогенов.
Снижать количество этого вещества в питании нужно после 40 лет, когда метаболические процессы замедляются, есть проблемы со здоровьем и гормональным фоном. К лишнему весу приводит не холестерин, а избыток калорий в питании, не стоит думать, что низкохолестериновая и низкокалорийная диета — это одно и то же.
По данным многих исследований, опубликованных в последние десятилетия, люди, которые постоянно ограничивают жиры в питании, предрасположены к сердечным и сосудистым болезням, диабету, они чаще имеют лишний вес и могут страдать депрессиями и слабоумием.
Все это связано с тем, что появление лишнего веса связано не с потреблением жиров, а с избытком поступающих с пищей калорий. Калории могут поступать не только с жирами пищи, но и белками, а чаще всего — с углеводами.
При сгорании жировой молекулы образуется более всего энергии, но жирная пища очень быстро насыщает, ее много не съешь, в отличие от сладких и приятных углеводов.
Если в питании отсутствуют жиры, организм пытается восполнить потерю за счет избыточного потребления углеводов, из которых при липогенезе он может сам воссоздать жировые молекулы. И именно они отложатся на боках, формируя лишний вес. Поэтому употреблять обезжиренные продукты не стоит, по калорийности они мало отличаются от обычных за счет углеводных добавок (иначе они будут невкусными).
Жиры нужны организму, они активно участвуют в метаболических процессах, синтезе витаминов и ферментов, клеточном делении. Более полезными будут ненасыщенные жиры, которых много в растительных маслах. Поэтому в борьбе с лишним весом не следует отказываться от жира совсем, нужно уменьшать количество животных, в пользу растительных компонентов.
Если совсем не потреблять жир, это не устранит лишний вес, а, скорее, прибавит его. Это связано с тем, что в условиях дефицита жировых молекул в пище организм их синтезирует из белков или углеводов.
Причем это именно животные, насыщенные жиры, которые и запасаются на боках, если углеводов и калорий в рационе слишком много, даже на фоне ограничения в пище жиров.
Поэтому следить нужно за калорийностью рациона и за сбалансированностью его по всем компонентам, а не только ограничивать жирную пищу.
Хороший, плохой, злой холестерин
Нарушение жирового обмена является основным фактором развития атеросклероза и связанных с ним осложнений (ишемическая болезнь сердца, инфаркт, инсульт, облитерация сосудов нижних конечностей и пр.). При этом наиболее важным фактором повышенного риска атеросклероза является повышение содержания в крови атерогенных липопротеинов.
Статья на конкурс «био/мол/текст»: Вряд ли сейчас найдется человек, который не слышал, что высокий холестерин — это плохо. Однако столь же мала вероятность встретить человека, который знает, ПОЧЕМУ высокий холестерин — это плохо. И чем определяется высокий холестерин. И что такое высокий холестерин. И что такое холестерин вообще, зачем он нужен и откуда берется.
Итак, история вопроса такова.
Давным-давно, в одна тысяча девятьсот тринадцатом году, петербуржский физиолог Аничков Николай Александрович показал: не что иное, как холестерин, вызывает атеросклероз у экспериментальных кроликов, содержащихся на пище животного происхождения [1]. Вообще же, холестерин необходим для нормального функционирования животных клеток и является основной составляющей клеточных мембран , а также служит субстратом для синтеза стероидных гормонов и желчных кислот.
Главный липидный компонент пищевого жира и жировых отложений — это триглицериды, которые представляют собой эфиры глицерина и жирных кислот. Холестерин и триглицериды, будучи неполярными липидными веществами, транспортируются в плазме крови в составе липопротеиновых частиц.
Частицы эти подразделяют по размеру, плотности, относительному содержанию холестерина, триглицеридов и белков на пять больших классов: хиломикроны, липопротеины очень низкой плотности (ЛПОНП), липопротеины промежуточной плотности (ЛППП), липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП) [2].
Традиционно ЛПНП считается «плохим» холестерином, а ЛПВП — «хорошим» (рис. 1).
Рисунок 1. «Плохой» и «хороший» холестерины. Участие различных липопротеиновых частиц в транспорте липидов и холестерина.
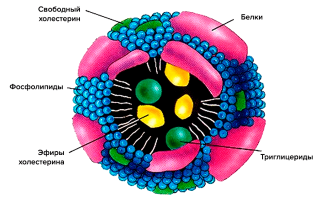
Схематично структура липопротеина включает неполярное ядро, состоящее по большей части из холестерина и триглицеридов, и оболочку из фосфолипидов и апопротеинов (рис. 2).
Ядро — функциональный груз, который доставляется до места назначения.
Оболочка же участвует в распознавании клеточными рецепторами липопротеиновых частиц, а также в обмене липидными частями между различными липопротеинами [3].
Рисунок 2. Схематическое строение липопротеиновой частицы
Баланс уровня холестерина в организме достигается следующими процессами: внутриклеточный синтез, захват из плазмы (главным образом из ЛПНП), выход из клетки в плазму (главным образом в составе ЛПВП). Предшественник синтеза стероидов — ацетил коэнзим А (CoA).
Процесс синтеза включает, по крайней мере, 21 шаг, начиная с последовательного преобразования ацетоацетил CoA. Лимитирующая стадия синтеза холестерина в большой степени определяется количеством холестерина, абсорбируемого в кишечнике и транспортируемого в печень [4].
При недостатке холестерина происходит компенсаторное усиление его захвата и синтеза.
Транспорт холестерина
Систему транспорта липидов можно разделить на две большие части: внешнюю и внутреннюю.
Внешний путь начинается с всасывания в кишечнике холестерина и триглицеридов. Его конечный результат — доставка триглицеридов в жировую ткань и мышцы, а холестерина — в печень. В кишечнике пищевой холестерин и триглицериды связываются с апопротеинами и фосфолипидами, формируя хиломикроны, которые через лимфоток попадают в плазму, мышечную и жировую ткани.
Здесь хиломикроны взаимодействуют с липопротеинлипазой — ферментом, который освобождает жирные кислоты. Эти жирные кислоты поступают в жировую и мышечную ткани для накопления и окисления соответственно. После изъятия триглицеридного ядра остаточные хиломикроны содержат большое количество холестерина и апопротеина Е.
Апопротеин Е специфически связывается со своим рецептором в клетках печени, после чего остаточный хиломикрон захватывается и катаболизируется в лизосомах. В результате этого процесса освобождается холестерин, который затем преобразуется в желчные кислоты и выводится или участвует в формировании новых липопротеинов, образующихся в печени (ЛПОНП).
При нормальных условиях хиломикроны находятся в плазме в течение 1–5 ч. после приема пищи [2], [3].
Внутренний путь. Печень постоянно синтезирует триглицериды, утилизируя свободные жирные кислоты и углеводы. В составе липидного ядра ЛПОНП они выходят в кровь. Внутриклеточный процесс формирования этих частиц схож с таковым для хиломикронов, за исключением различия в апопротеинах.
Последующее взаимодействие ЛПОНП с липопротеинлипазой в тканевых капиллярах приводит к формированию остаточных ЛПОНП, богатых холестерином (ЛППП). Примерно половина этих частиц выводится из кровотока клетками печени в течение 2–6 ч.
Остальные претерпевают модификацию с замещением оставшихся триглицеридов эфирами холестерина и освобождением от всех апопротеинов, за исключением апопротеина В. В результате формируются ЛПНП, которые содержат ¾ всего плазменного холестерина.
Их главная функция — доставка холестерина в клетки надпочечников, скелетных мышц, лимфоцитов, гонад и почек [3].
Модифицированные ЛПНП (окисленные продукты, количество которых возрастает при повышенном содержании в организме активных форм кислорода, так называемом окислительном стрессе) могут распознаваться иммунной системой как нежелательные элементы. Тогда макрофаги их захватывают и выводят из организма в виде ЛПВП. При чрезмерно высоком уровне ЛПНП макрофаги становятся перегруженными липидными частицами и оседают в стенках артерий, образуя атеросклеротические бляшки.
Основные транспортные функции липопротеинов приведены в таблице.
| ЛПВП | 4–14 нм | Транспорт холестерина от периферийных тканей к печени |
| ЛПНП | 20–22,5 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| ЛППП | 25–35 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| ЛПОНП | 30–80 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| Хиломикроны | 75–1200 нм | Транспорт холестерина и жирных кислот, поступающих с пищей, из кишечника в периферические ткани и печень |
Регуляция уровня холестерина
Уровень холестерина в крови в большой степени определяется диетой. Пищевые волокна снижают уровень холестерина, а пища животного происхождения повышает его содержание в крови.
Один из основных регуляторов метаболизма холестерина — рецептор LXR (рис. 3). LXR α и β принадлежат к семейству ядерных рецепторов, которые образуют гетеродимеры с ретиноидным Х рецептором и активируют гены-мишени. Их естественные лиганды — оксистерины (окисленные производные холестерина).
Обе изоформы идентичны на 80% по аминокислотной последовательности. LXR-α обнаружен в печени, кишечнике, почках, селезенке, жировой ткани; LXR-β в небольшом количестве обнаруживается повсеместно [6]. Метаболический путь оксистеринов быстрее, чем у холестерина, и поэтому их концентрация лучше отражает краткосрочный баланс холестерина в организме.
Существует всего три источника оксистеринов: ферментативные реакции, неферментативное окисление холестерина и поступление с пищей.
Неферментативные источники оксистеринов как правило минорные, но в патологических состояниях их вклад возрастает (окислительный стресс, атеросклероз), и оксистерины могут действовать наряду с другими продуктами перекисного окисления липидов [6].
Основное влияние LXR на метаболизм холестерина: обратный захват и транспорт в печень, вывод с желчью, снижение кишечного всасывания. Уровень продукции LXR различается на протяжении аорты; в дуге, зоне турбулентности, LXR в 5 раз меньше, чем в участках со стабильным течением. В здоровых артериях повышение экспрессии LXR в зоне сильного потока оказывает антиатерогенное действие [7].
Важную роль в метаболизме холестерина и стероидов играет рецептор-«мусорщик» SR-BI (рис. 4). Он был обнаружен в 1996 году как рецептор для ЛПВП [8]. В печени SR-BI отвечает за избирательный захват холестерина из ЛПВП.
В надпочечниках SR-BI опосредует избирательный захват этерифицированного холестерина из ЛПВП, который необходим для синтеза глюкокортикоидов. В макрофагах SR-BI связывает холестерин, что является первым этапом в обратном транспорте холестерина.
SR-BI также захватывает холестерин из плазмы и опосредует его прямой выход в кишечник [9].
Выведение холестерина из организма
Классический путь выведения холестерина: транспорт холестерина с периферии в печень (ЛПВП), захват клетками печени (SR-BI), экскреция в желчь и выведение через кишечник, где большая часть холестерина возвращается в кровь [10].
Основная функция ЛПВП — обратный транспорт холестерина в печень. Плазменные ЛПВП являются результатом комплекса различных метаболических событий. Состав ЛПВП очень различается по плотности, физико-химическим свойствам и биологической активности.
Это сферические или дисковидные образования. Дисковидные ЛПВП в основном состоят из апопротеина A-I с вложенным слоем фосфолипидов и свободного холестерина.
Сферические ЛПВП больше и дополнительно содержат гидрофобное ядро из эфиров холестерина и небольшого количества триглицеридов.
При метаболическом синдроме активируется обмен триглицеридов и эфиров холестерина между ЛПВП и триглицерид-богатыми липопротеинами. В результате содержание триглицеридов в ЛПВП повышается, а холестерина снижается (т.е.
холестерин не выводится из организма) [11].
Отсутствие ЛПВП у людей встречается при болезни Tangier, главные клинические проявления которой — увеличенные оранжевые миндалины, роговичная дуга, инфильтрация костного мозга и мукозного слоя кишечника [3].
Если коротко обобщить, то страшен не сам холестерин, который является необходимым компонентом, обеспечивающим нормальную структуру клеточных мембран и транспорт липидов в крови, а кроме того он является сырьем для производства стероидных гормонов.
Метаболические расстройства же проявляются при нарушении баланса ЛПНП и ЛПВП , что отражает нарушение системы транспорта липопротеинов, включающей работу печени, образование желчи и участие макрофагов.
Поэтому любые заболевания печени, а также аутоиммунные процессы могут вызвать развитие атеросклероза даже при вегетарианской диете. Если мы вернемся к изначальным опытам Н.А.
Аничкова по кормлению кроликов пищей, богатой холестерином, то увидим, что холестерин не встречается в естественном рационе кроликов и поэтому, как яд, нарушает работу печени, вызывает сильное воспаление сосудов и, как следствие, образование бляшек.
- Anitschkow N. and Chalatow S. (1983). Classics in arteriosclerosis research: On experimental cholesterin steatosis and its significance in the origin of some pathological processes by N. Anitschkow and S. Chalatow, translated by Mary Z. Pelias, 1913. Arteriosclerosis, Thrombosis, and Vascular Biology. 3, 178-182;
- Климов А.Н. Причины и условия развития атеросклероза. Превентивная кардиология. М.: «Медицина», 1977. — 260–321 с.;
- Cox R.A. and Garcia-Palmieri M.R. Cholesterol, triglycerides, and associated lipoproteins. Clinical methods: the history, physical, and laboratory examinations (3rd Edition). Boston: Butter-worths, 1990. — 153–160 p.;
- Grundy S.M. (1978). Cholesterol metabolism in man. West. J. Med. 128, 13–25;
- Википедия: «Липопротеины»;
- Wójcicka G., Jamroz-Wisniewska A., Horoszewicz K., Beltowski J. (2007). Liver X receptors (LXRs). Part I: Structure, function, regulation of activity, and role in lipid metabolism. Postepy Hig. Med. Dosw. 61, 736–759;
- Calkin A. and Tontonoz P. (2010). Liver X Receptor signaling pathways and atherosclerosis. Arterioscler. Thromb. Vasc. Biol. 30, 1513–1518;
- S. Acton, A. Rigotti, K. T. Landschulz, S. Xu, H. H. Hobbs, M. Krieger. (1996). Identification of Scavenger Receptor SR-BI as a High Density Lipoprotein Receptor. Science. 271, 518-520;
- Vrins C.L.J. (2010). From blood to gut: Direct secretion of cholesterol via transintestinal cholesterol efflux. World J. Gastroenterol. 16, 5953–5957;
- Van der Velde A.E. (2010). Reverse cholesterol transport: From classical view to new insights. World J. Gastroenterol. 16, 5908–5915;
- Wilfried Le Goff, Maryse Guerin, M.John Chapman. (2004). Pharmacological modulation of cholesteryl ester transfer protein, a new therapeutic target in atherogenic dyslipidemia. Pharmacology & Therapeutics. 101, 17-38;
- Липидный фундамент жизни;
- Наночастицами — по «плохому» холестерину!.
Высокий холестерин в крови
Холестерин – органическое соединение, которое содержится в клеточных мембранах. Необходим для построения клеток, синтеза половых гормонов, желчных кислот, обмена нутриентов. Он выполняет важную роль в организме человека, однако порой наносит существенный вред.
Холестерин в крови бывает двух видов: «хорошим» (ЛПВП) и «плохим» (ЛПНП). Повышение концентрации последнего становится основной причиной образования бляшек в сосудах, в результате чего увеличивается риск инсульта и инфаркта. Высокий уровень холестерина опасен для здоровья, поэтому его нужно снижать. О самых действенных методах пойдет речь в статье.
От чего повышается холестерин?
До 80% общего холестерина синтезируется организмом человека из жиров и лишь только 20% попадает к нам с пищей. Причем содержится это органическое вещество исключительно в продуктах животного происхождения.
Именно злоупотребление животными жирами до недавнего времени считалось основной причиной высокого холестерина, но как оказалось, это не совсем верное предположение.
В пище не бывает липопротеинов высокой или низкой плотности, такими они становятся во время переработки в нашем организме.
Поэтому обменные нарушения, эндокринные заболевания, болезни печени, кишечника и надпочечников – основные причины возникновения высокого холестерина.
В группе риска повышения ЛПНП и раннего развития атеросклероза находятся:
- пациенты с сахарным диабетом, ожирением;
- люди с эндокринными заболеваниями, например, гипотиреозом, дефицитом половых гормонов;
- женщины старше 50 лет, а также мужчины старше 35 лет;
- люди с вредными привычками;
- больные с заболеваниями почек, печени, поджелудочной железы;
- пациенты с наследственной предрасположенностью;
- женщины, которые продолжительное время принимали гормональные препараты.
Люди из группы риска обязательно должны пройти обследование на уровень холестерина в крови. Поскольку они подвержены болезням сердца и сосудов.
Риск высокого уровня холестерина в крови повышается при наличии предрасполагающих факторов. К их числу относится малоподвижный образ жизни, вредные привычки, переедание, обилие вредной и жирной пищи, дефицит витамина D, омега-3 полиненасыщенных жирных кислот в рационе.
Высокий холестерин у женщин чаще бывает из-за лишнего веса или низкого уровня эстрогена. Как правило, эта проблема возникает в период менопаузы. Высокий холестерин у мужчин встречается в более молодом возрасте, уже после 35 лет. Причина этому – вредные привычки и нерациональное питание.
Нормальные показатели холестерина
В среднем у здорового человека содержится около 2 г холестерина на 1 кг массы тела. Если говорить о лабораторных нормах, то это 3,6-7,8 ммоль/л. Однако при расшифровке результатов важно понимать, о каком холестерине идет речь. Существуют следующие его разновидности:
- ЛПВП – липопротеины высокой плотности, «хороший» холестерин, который утилизирует излишки «плохого»;
- ЛПНП – липопротеины низкой плотности, основные переносчики холестерина в крови, имеют второе название – «плохой» холестерин;
- ЛПОНП – липопротеины очень низкой плотности, транспортируют эндогенные липиды.
Высокий уровень последних двух видов – предрасполагающий фактор развитию атеросклероза.
Какой холестерин считается высоким? Любой (общий, «хороший» или «плохой»), если его концентрация выше 5 ммоль/л. Если ранее для ЛПВП не было границ, то сейчас ученые пришли к выводу, что оптимальный его уровень для мужчин – 1,9 ммоль/л, для женщин – 2,4 ммоль/л. Важно, чтобы его концентрация не опускалась ниже 1,5 ммоль/л, поскольку это вызовет повышение ЛПНП.
Если уровень «плохого» холестерина в пределах 5-6 ммоль/л, то он является умеренно повышенным. Если достигает 7 ммоль/л и более, то опасным для жизни.
Исследования подтвердили, что чрезвычайно высокий холестерин у мужчин повышает риск преждевременной смерти на 106%. Для женщин этот показатель составит 68%. Но не лучше ситуация и в случае экстремально низкого уровня ЛПВП. Чрезмерное снижение «хорошего» холестерина также неблагоприятно влияет на состояние здоровья, повышает вероятность ранней смертности.
Осложнения от повышенного холестерина
Высокий холестерин опасен тем, что повышает вероятность развития таких болезней:
- атеросклероз – сопровождается образованием атеросклеротических бляшек, снижением эластичности стенок сосудов, сужением артерий;
- ишемическая болезнь сердца – сопровождается сужением коронарной артерии, из-за чего происходит гипоксия миокарда, нарушается его функционирование;
- гипертония – проявляется повышенным артериальным давлением, на фоне которого вероятны инсульт, инфаркт, сердечная недостаточность и другие тяжелые осложнения;
- инсульт – острое нарушение мозгового кровообращения в результате закупорки или разрыва сосуда головного мозга;
- инфаркт – гибель участка сердечной мышцы из-за прекращения кровоснабжения.
Большая часть этих заболеваний, как известно, заканчивается летальным исходом.
Высокий холестерин в молодом возрасте становится причиной ранней инвалидности и смертности. Из-за повышенной концентрации ЛПНП стенки сосудов становятся менее эластичными, на них откладываются атеросклеротические бляшки, которые затрудняют кровоток. В результате формируются тромбы, которые и становятся причиной инфаркта, инсульта.
Признаки высокого холестерина:
- боль в сердце, приступы стенокардии;
- тяжесть, болевые ощущения в ногах даже после незначительных физических нагрузок;
- появление сгустков крови при несильном кровотечении;
- желтые пятна на коже, преимущественно в области глаз, жировики.
Более тяжелые симптомы высокого холестерина у мужчин и женщин появляются при критических значениях ЛПНП. Это может быть предынсультное или предынфарктное состояние.
Чем раньше выявить высокий холестерин и его причины, тем эффективнее лечение.
Как лечить повышенный холестерин
Чтобы снизить концентрацию ЛПНП, важно устранить причину высокого уровня холестерина и все предрасполагающие факторы. Для начала стоит сделать липидограмму. Обследование показывает насколько серьезно повышение. Лечит высокий холестерин терапевт или кардиолог. Есть также более узкопрофильный специалист – липидолог.
Чтобы снизить высокое содержание холестерина в организме, необходимо придерживаться рекомендаций:
- Соблюдать диету. А именно снизить потребление животных жиров, «быстрых» углеводов, продуктов с транс-жирами. Коррекция питания снижает уровень ЛПНП на 10-15%.
- Отказаться от вредных привычек. Причем губительно для здоровья не только активное, но и пассивное курение.
- Вести активный образ жизни. Полезно гулять на свежем воздухе, выделять время для физкультуры. Заниматься хотя-бы 30-60 мин. в день.
- Контролировать вес. Особенно опасны жировые отложения в области живота.
- Контролировать уровень сахара в крови. Эта рекомендация касается пациентов с сахарным диабетом, а также людей, которые имеют предрасположенность к этой болезни.
- Вылечить эндокринные болезни, привести в норму гормональный фон.
Порой для лечения высокого уровня холестерина требуются статины. Они производят моментальный эффект, однако ученые все чаще говорят об их недостатках. Препараты этой группы не обладают избирательным действием, снижают все подряд – и «плохой», и «хороший» холестерин, а еще негативно влияют на функционировании печени. Однако их вред меньший, нежели осложнения критически высокого уровня ЛПНП.
Продукты, которые необходимо ограничить
Сразу хочется сказать, что с помощью одной диеты вылечиться невозможно. Лечение высокого холестерина комплексное. Однако некоторые пищевые ограничения просто необходимы.
При высоком уровне ЛПНП ограничивается потребление таких продуктов:
- мясо – говядина, телятина, баранина, свинина;
- птица – утка, гусь;
- сало, животные субпродукты;
- колбасные изделия, копчености;
- консервы;
- молочная продукция высокой жирности;
- морепродукты – икра, креветки, устрицы;
- маргарин, майонез;
- куриный желток;
- кофе;
- сахар, мучные изделия;
- фаст-фуд, полуфабрикаты, чипсы, сухарики и другие вредные продукты;
- соль (она препятствует расщеплению жиров).
Также ограничивается потребление жареной пищи, однако полностью убирать из рациона все животные жиры нельзя. Если организм ощутит нехватку холестерина, поступающего извне, он усилит его синтез. При составлении диеты важно проконсультироваться с диетологом.
Рекомендуемые продукты
В лечебных целях помимо безхолестериновой диеты, нужно употреблять в пищу продукты, которые снижают уровень холестерина. Это зерновые, овощи, фрукты, растительные масла.
Перечень рекомендуемых продуктов:
- жирные сорта рыбы – скумбрия, лосось, сардина;
- отруби, зародыши пшеницы;
- цельнозерновые каши – перловая, кукурузная, овсяная, ячневая, пшенная;
- растительные масла – оливковое, арахисовое, льняное;
- фрукты – авокадо, цитрусовые, яблоки;
- ягоды – малина, вишня, клюква, черника, черноплодная рябина и красный виноград;
- овощи – помидоры, свекла, кабачки, морковь;
- зелень, бобовые, в том числе соя;
- приправы – базилик, лавр, черный или красный перец, тмин;
- орехи – миндаль, фисташки, грецкие и кедровые орешки;
- семена кунжута, семечки подсолнечника;
- зеленый чай.
Как только появились симптомы высокого холестерина, следует сразу же включить эти продукты в рацион. Снизить уровень ЛПНП и риск развития болезней сердечно-сосудистой системы помогают омега-3 ПНЖК, антиоксиданты (витамины А, С, Е), магний, клетчатка и пектины, которые содержатся в пище.
Ежедневно употреблять не менее 5 видов овощей, около 400 г. Их количество должно быть в 2-3 раза больше остальной еды. Рыбу, богатую омега-3, употреблять 2-3 раза в неделю.
Чтобы восстановить липидный обмен, важно не только правильно питаться, но и соблюдать режим. Врачи рекомендуют есть 5-6 раз в день, но небольшими порциями. При приготовлении блюд отдавать предпочтение таким методам готовки: варка, тушение и запекание без корочки.
Высокий уровень холестерина у мужчин диагностируют уже в 30-35 лет, поэтому липидограмму стоит делать, начиная с этого возраста каждые 5 лет. Если пациент имеет наследственную предрасположенность или находится в группе риска, то обследование проводится раз в 2-3 года.
Правда о холестерине: вопросы и ответы
Необходим или опасен? Вопросы о холестерине и честные ответы
Ох, этот холестерин… То ли враг, то ли нет.
Отношение к холестерину менялось на протяжении последнего столетия, от нейтрального к резко отрицательному, а затем и того непонятнее: теперь оказывается, что холестерин холестерину рознь.
Что их, на самом деле, даже не два вида, а несколько. Парочка «плохих» и «очень плохих», парочка «хороших». Но даже «хорошие» могут быть вредными, а «плохие» — наоборот.
Давайте разбираться. И для поиска истины, и для того, чтобы знать, какими продуктами наполнять тележку при следующем походе а магазин. Полезны ли продукты с маркировкой «0 холестерина», так ли вредна свинина или баранина, как говорят, сколько можно есть яиц, сливочного масла и сыра? Что опаснее — избыток холестерина, или его недостаток?
Что такое холестерин?
Это комплекс, состоящий из липидной холестериновой части, и белковой, без которой холестериновая не может никуда перемещаться. Поэтому под «холестерином» чаще всего подразумевается именно этот комплекс, липопротеин, сокращенно ЛП.
К этой аббревиатуре обычно присоединяются еще две буквы: НП или ВП, которые означают «низкой плотности» или «высокой плотности» этот липопротеин.
ЛПВП считается «хорошим» холестерином, ЛПНП — «плохим».
В чем разница между «хорошим» и «плохим» холестерином?
Считается, что «плохой» наносит организму вред, откладываясь на стенках сосудов в виде бляшек, из-за чего сосуды теряют эластичность и сужается их просвет. Что, разумеется, приводит к нарушению кровоснабжения и увеличивает риск развития болезней сердца и не только.
- А «хороший» ничего такого не вызывает, и наоборот полезен, так как снижает уровень «плохого» холестерина.
- На самом деле все гораздо сложнее, и важнее всего баланс между «хорошим» и «плохим».
- Откуда берется холестерин?
- Бытует мнение, что высокий уровень ЛП в крови — результат неправильного питания и наследственности.
На самом деле, наследственность действительно играет определенную роль. Существует семейная предрасположенность к повышенному уровню холестерина, и это правда. Но то, насколько сильно проявится эта предрасположенность, и доведет ли до инсульта или инфаркта — во многом зависит от носителя генов.
Что касается питания, то это утверждение верно только отчасти. Так как большую часть холестерина организм производит сам: около 80% от общего количества.
Но рацион тоже важен, так как с пищей в организм может попадать избыточное количество холестерина, с переработкой и выводом которого тело просто не справится. Такое возможно при наличии некоторых заболеваний.
В здоровом теле холестериновые превращения вполне укладываются в рамки естественных процессов. Потому что холестерин необходим для нормальной работы организма.
Зачем нам холестерин?
Согласитесь, если это вещество не было бы необходимо для жизни, в организме не было бы надобности его производить. А тело его производит, причем в нескольких местах: в печени, мозге, в кишечнике и в органах репродуктивной системы.
И это вполне объяснимо: холестерин действительно очень нужен. Он участвует в построении клеточных оболочек, включая и нервные клетки. Поэтому, кстати, больше всего холестерина содержится в тканях головного мозга.
- Кроме того, холестерин участвует в синтезе гормонов, включая половые.
- А еще стимулирует иммунную систему вставать на защиту организма от инфекций.
- И в выработке желчи тоже участвует холестерин, без него этот процесс, важный для пищеварения, нарушается.
- И для синтеза витамина D холестерин тоже нужен.
- И этими функциями роль холестерина тоже не ограничивается.
- Когда холестерин становится врагом?
- Когда его становится слишком много, когда нарушается баланс «хорошей» и «плохой» разновидностей, когда молекулы холестерина окисляются, соединяясь со свободными радикалами, и вызывают нежелательные процессы в организме.
- Это могут быть и пресловутые бляшки в сосудах, и хроническое воспаление, и другие беды.
Избыток холестерина лечат лекарствами?
Да, но не только. И даже не столько лекарствами, сколько коррекцией образа жизни.
Дело в том, что статины — препараты, снижающие уровень холестерина, обладают разными не очень приятными свойствами. Они, например, понижают уровень и ЛПНП, и ЛПВП, что не очень хорошо. Да и применять их следует с осторожностью, так как можно снизить содержание холестерина слишком сильно.
https://www.youtube.com/watch?v=1yW50nU-iag
При этом регулярные аэробные нагрузки в течение всего лишь 150 минут в неделю способны снижать уровень ЛПНП очень существенно. А если при этом еще и не злоупотреблять фастфудом, тяжелыми жирными мясными блюдами, съедать регулярно достаточное количество овощей и продуктов с ненасыщенными жирами, отказаться от курения, то никаких статинов может и не понадобиться.
Хотя ситуации, когда без лекарств не обойтись, существуют, это правда.
Какой уровень холестерина считается безопасным?
До 5,2 ммоль/л (200 мг/дл). Более высокие показатели увеличивают риск развития атеросклероза.
Какие продукты полезны, а какие нет?
Для нормализации уровня холестерина в крови необходима умеренность в употреблении жирных сортов красного мяса, колбас, копченостей, всего фастфуда, маргарина и других модифицированных растительных жиров (трансжиров).
Яйца и сливочное масло следует употреблять тоже без фанатизма, как и молочные продукты повышенной жирности, но исключать их полностью не обязательно.
Организм, как уже написано, сам регулирует в известной степени уровень холестерина, и при его избыточном поступлении снижает собственный синтез.
Важно обеспечить достаточный и необходимый уровень антиоксидантов, которые мешают молекулам холестерина окисляться и переходить в наиболее вредные формы. Поэтому нужно употреблять больше овощей и фруктов, которые, кроме антиоксидантов, содержат еще и клетчатку.
Желательно наличие в рационе жирной морской рыбы, как источника ненасыщенных жирных кислот. Из растительных масел полезнее всего оливковое.
С какого возраста нужно контролировать уровень холестерина?
В идеале — с 25 лет, особенно при не самом правильном образе жизни. С 30 лет — точно, а после 40 это просто необходимо.
Но бояться холестерина не следует. Это вещество — не яд, как, например, никотин. Его вред и польза зависят исключительно от того, насколько сбалансировано количество холестерина относительно потребностей организма.
Так что все в ваших руках. Оставайтесь здоровыми.
Повышенный холестерин
Повышенный холестерин, высокий холестерин в крови: так ли это страшно? И в чем причины повышения уровня холестерина? Скорее всего, статья доктора Евдокименко на эту тему вас удивит. Потому что с холестерином все далеко не однозначно. Итак.
Принято считать, что холестерин повышается от еды. Но не всякой еды, а от той, в которой его, холестерина, много.
Вам, наверное, известно, что холестерина очень много в животных жирах. Например, в говядине, баранине, свинине. Особенно если мясо жирное.
Но еще больше холестерина в субпродуктах — печени животных, почках, мозгах.
Много холестерина в яйцах, жирной куриной кожице, в утином жире, сливочном масле и майонезе. В колбасных изделиях. В креветках и треске. В сыре и жирном твороге. В сметане и пирожных с кремом, а также в мороженом.
И это я еще не все перечислил. Наверняка что-нибудь забыл. Ну и ладно. Уж информации о том, сколько холестерина содержится в том или ином продукте, везде навалом. В том числе – в Интернете.
Нам с вами важнее другое – правда ли, что холестерин в крови повышается от этих продуктов? И что делать с повышенным холестерином? Как его снизить?
Самый очевидный ответ, который напрашивается: сесть на диету. И не кушать те продукты, в которых больше всего холестерина.
Поможет? Не факт. Вот несколько историй, которые я нашел на различных форумах в интернете:
«Не пойму, в чем дело. У меня холестерин был 6.6. Села на диету и держала ее 3 месяца — холестерин стал 7.8. Почему так? И что теперь с ним делать? Я совсем запуталась….»
«У меня холестерин был 6,3. Чтобы его снизить, я сел на диету, но через два месяца холестерин стал 6,9! Как это понимать?»
«У меня холестерин 8 ммоль/л, хотя я вешу всего лишь 53 кг, не ем ничего жирного и острого. Единственное — люблю сладкое, но даже в этом себя начала ограничивать, а врач мне ничего не посоветовал, как будто у меня всё в норме».
«Сдала кровь-холестерин 6,2. Врач сказал, что нужно срочно на диету! Я и так все убрала – не ела ни жирного, ни сладкого. Готовлю все только на пару, ни сыра, ни яиц, ни колбасы – и через месяц холестерин стал 8,2! Сейчас вернулась к обычному питанию — снизился до 7,6. И всё, больше не снижается ни на сотую. Врач сказала — холестерин в голове. Поняла, что, наверное, панацеи от него нет…»
«У меня холестерин около 10, диета только повышает его! Помогите…».
Это даже не истории, а мольбы о помощи. И таких просьб о помощи очень, ну очень много.
Но ведь странно, вроде эти люди делали всё правильно. Чтобы снизить холестерин, сидели на диете, не ели мяса, не ели жирного и жаренного. А холестерин не снизился. Почему?
Да очень просто. На самом деле только 20 % холестерина поступает в организм с пищей.
Но большая часть холестерина, около 80 %, вырабатывается самим организмом! Печенью. Каждый день печень любого человека самостоятельно синтезирует от 1 до 5 грамм холестерина. А еще какую-то часть холестерина синтезируют клетки нашего организма.
И вот тут выясняется самое интересное и парадоксальное. Как показали последние исследования, синтез холестерина находится в обратной зависимости от его количества, поступающего с пищей.
Проще говоря, синтез холестерина в организме повышается, когда в пище холестерина мало. И снижается, когда в пище его много.
Таким образом, если вы прекратите употреблять продукты, содержащие холестерин, он просто начнет в большем количестве образовываться в организме. В том числе в печени. И уровень холестерина в крови останется прежним. Плюс-минус доли процента. Я же постоянно говорю, что организм – система саморегулирующаяся. Ей, этой системе, только мешать не надо.
Но у вас, я вижу, уже назрел следующий очевидный вопрос: «Получается, что сидеть на постной диете не нужно? Снизить холестерин это не поможет?»
— На постной диете сидеть действительно не нужно. Разве что уберите из своего рациона колбасы, сосиски, копчености. Снизьте потребление углеводов (про углеводы — на первый взгляд странно, но это так).
И откажитесь от фастфуда!
Таблетки от холестерина тоже спрячьте куда-нибудь подальше.
Холестерин – его норма, отклонения от нормы, причины отклонений * Клиника Диана в Санкт-Петербурге
Сердечно-сосудистые заболевания – ведущая причина заболеваемости и смертности людей в современном мире. Развитие этих болезней у каждого человека определяется индивидуально несколькими факторами.
Основной риск сердечно-сосудистых заболеваний – гиперхолестеринемия.
Гиперхолестеринемия – нарушения липидного состава крови, сопровождающиеся повышением в ней концентрации холестерина.
Что нужно знать о холестерине?
Холестерин – это липопротеин. Липопротеин – это комбинация жиров и белков. Большая часть холестерина (80%) вырабатывается в печени, 20% его поступает в организм с продуктами питания. Человеку нужно не более 300 мг холестерина в сутки.
Холестерин выполняет несколько важных функций:
- отвечает за формирование мембран клеток, поддерживает их прочность и эластичность;
- участвует в производстве желчи печенью;
- участвует в синтезе витамина Д;
- участвует в синтезе половых гормонов;
- защищает нервную систему;
- участвует в процессах метаболизма.
Какой бывает холестерин?
Холестерин низкой плотности (ЛПНП) – это «плохой» холестерин. Он оседает на стенках кровеносных сосудов и образует бляшки. Они со временем разрастаются и сужают артерии, затрудняя или полностью блокируя кровоснабжение сердца и головного мозга. В результате нарушается снабжение этих органов кислородом и питательными веществами.
Высокие уровни ЛПНП – основная причина сердечно-сосудистых заболеваний, сердечного приступа, инфаркта и инсульта. ЛПНП имеет и положительное значение, например, он нейтрализует вредные токсины.
Источники «плохого» холестерина – продукты животного происхождения: свинина, говядина, бекон, куриный окорочок и обжаренная кожа, колбаса, яичные желтки, сметана, сливки, твердые сыры, творог, шоколад.
Холестерин высокой плотности (ЛПВП) – это «хороший» холестерин. Он выполняет структурную роль в клетках, принимает участие в синтезе гормонов и витамина D. Желчные кислоты, помогающие перерабатывать жир в тонком кишечнике, печень производит из «хорошего» холестерина.
«Хороший» холестерин связывает «плохой» холестерин и тяжелые триглицериды, удаляет их из клеток, транспортирует их в печень для переработки. Он помогает предотвратить сердечно-сосудистые заболевания.
Источники «хорошего» холестерина: дикий лосось, скумбрия, тунец, палтус, авокадо, оливковое масло, грецкие орехи.
Триглицериды входят в состав липопротеинов очень низкой плотности (ЛПОНП), участвующих в образовании холестериновых бляшек. Увеличения уровня этих жиров в крови может привести к сердечным заболеваниям и диабету. После еды организм превращает лишние калории в триглицериды. Они накапливаются в жировых клетках.
Проблемы возникают, если уровень холестерина превышает 5,0 ммоль / л.
Важно знать уровень в крови всех видов холестерина. Это:
- общий холестерин;
- холестерин низкой плотности (ЛПНП) или «плохой холестерин»;
- холестерин высокой плотности (ЛПВП) или «хороший» холестерин;
- триглицериды.
Причины высокого уровня холестерина
Причинами высокого холестерина могут быть:
- избыточный вес;
- употребление в пищу большого количества сладкого и жирного;
- курение;
- употребление алкоголя;
- малоподвижный образ жизни;
- беременность.
Высокий холестерин характерен для некоторых болезней:
- врожденная гиперлипидемия;
- патологии гепатобилиарной системы;
- рак поджелудочной железы;
- сахарный диабет;
- гипотиреоз;
- патологии почек.
Причины очень низкого холестерина
Причинами очень низкого холестерина могут быть:
- острые инфекции;
- сепсис;
- обширные ожоги;
- голодание и очень строгая диета;
- употребление слишком много жирных кислот (омега).
Очень низкий холестерин может быть признаком заболеваний:
- гиполипопротеинемия;
- гипертиреоз;
- рак печени и другие онкологические заболевания;
- цирроз печени, особенно на поздних стадиях;
- хроническая анемия;
- патологии костного мозга;
- хроническая легочная патология.
Как проверить уровень холестерина?
Анализ крови на холестерин можно сдать в медицинской лаборатории. Лучше планировать его заранее, так как для него требуется подготовка.
Подготовка:
- анализ крови сдается натощак, поэтому последний прием пищи не менее чем за 12 часов до процедуры;
- исключить из меню все жареное и жирное, отказаться от алкоголя и курения за 2 – 3 дня до сдачи анализа;
- сообщите врачу о приеме лекарств, некоторые медикаменты оказывают существенное влияние на уровень холестерина: антибиотики, витамины, гормоны, фибраты, статины, мочегонные и гипотензивные препараты, нестероидные противовоспалительные средства.
Для домашнего использования в аптеке можно купить индивидуальные тест-системы для определения уровня холестерина. Но их точность несопоставима с результатами лабораторных исследований. На действие этих тестов могут повлиять факторы внешней среды – повышенная температура и влажность.
- Результаты анализов
- Общий холестерин
- Общий холестерин – это сумма «хорошего» и «плохого» холестерина.
| Возраст | Норма у мужчин, ммоль/л | Норма у женщин, ммоль/л |
| До 30 дней | 1,4 – 3,9 | 1,6 – 4,01 |
| 1 – 5 месяцев | 2,09 – 3,8 | 1,6 – 3,65 |
| 6 – 12 месяцев | 1,9 – 4,63 | 1,97 – 5,59 |
| 1 – 3 года | 2,2 – 4,71 | 2,79 – 4,99 |
| 4 – 6 лет | 2,84 – 5,61 | 2,74 – 4,99 |
| 7 – 9 лет | 2,8 – 5,46 | 2,6 – 5,43 |
| 10 – 12 лет | 2,7 – 5,77 | 2,72 – 5,64 |
| 13 – 15 лет | 2,35 – 5,28 | 2,79 – 5,3 |
| 16 – 17 лет | 2,12 – 4,97 | 2,38 – 6,05 |
| ≥ 18 лет |
|
|
- Холестерин низкой плотности (ЛПНП)
| Уровень ЛПНП | Результат |
| Ниже 1,8 ммоль / л | Хороший |
| Ниже 2,5 ммоль / л | Оптимальный |
| 2,6-3,3 ммоль / л | Почти оптимальный |
| 3,4-4,1 ммоль / л | Плохой |
| 4,1 и более ммоль / л | Очень плохой |
- Холестерин высокой плотности (ЛПВП)
| Уровень ЛПВП | Результат |
| Ниже 1 ммоль / л | Плохой |
| 1 – 1,4 ммоль / л для мужчин1 – 1,6 ммоль / л для женщин | Средний |
| более 1,4 ммоль / л для мужчинболее 1,6 ммоль / л для женщин | Хороший |
- Если количество «хорошего» холестерина снижено, а «плохого» увеличено на фоне высокого общего холестерина, то риск сердечно-сосудистых заболеваний еще более выражен.
- Триглицериды (ЛПОНП)
| Уровень ЛПОН | Результат |
| Ниже 1,7 ммоль / л | Хороший |
| 1,7 – 2,2 ммоль / л | Пограничный |
| 2,3 – 5,6 ммоль / л | Плохой |
| Более 5,6 ммоль / л | Очень плохой |
Как снизить уровень холестерина?
Чтобы снизить количество холестерина в крови, необходимо изменить свой образ жизни:
- Следите за своим весом. Увеличение массы тела на пол килограмма увеличивает уровень холестерина на две единицы.
- Жиры, содержащие насыщенные жирные кислоты, повышают уровень холестерина в крови. Поэтому выбирайте продукты, содержащие полиненасыщенные жирные кислоты: оливковое масло, авокадо, рапсовое масло, орехи.
- Сократите употребление яиц до трех в неделю.
- Ешьте больше бобовых. Питательные и дешевые, они содержат водорастворимую клетчатку – пектин. Он покрывает холестерин и выводит его из организма. Все бобовые имеют способность снижать уровень холестерина.
- Ешьте больше фруктов. Фрукты также обладают способностью снижать уровень холестерина, потому что богаты пектином.
- Добавьте в рацион овсянку. Овсяные отруби снижают уровень холестерина, потому что богаты пектиноподобной сывороткой.
- Эффективны в снижении уровня холестерина кукурузные отруби.
- Морковь снижает уровень холестерина, поскольку содержит пектин.
- Ешьте чеснок. Свежий чеснок снижает содержание в крови вредных жиров.
- Физические упражнения – основной способ повышения уровня защитных липопротеинов высокой плотности. А они снижают уровень нежелательных ЛПНП.
- Не курите! У курильщиков низкий уровень “хорошего” холестерина.
Тщательное соблюдение этих рекомендаций поможет снизить уровень холестерина на 10-12%.
Если соблюдение диеты в течение трех – шести месяцев не приводит к снижению уровня общего холестерина до нормы –