Нарушение жирового обмена является основным фактором развития атеросклероза и связанных с ним осложнений (ишемическая болезнь сердца, инфаркт, инсульт, облитерация сосудов нижних конечностей и пр.). При этом наиболее важным фактором повышенного риска атеросклероза является повышение содержания в крови атерогенных липопротеинов.
Статья на конкурс «био/мол/текст»: Вряд ли сейчас найдется человек, который не слышал, что высокий холестерин — это плохо. Однако столь же мала вероятность встретить человека, который знает, ПОЧЕМУ высокий холестерин — это плохо. И чем определяется высокий холестерин. И что такое высокий холестерин. И что такое холестерин вообще, зачем он нужен и откуда берется.
Итак, история вопроса такова.
Давным-давно, в одна тысяча девятьсот тринадцатом году, петербуржский физиолог Аничков Николай Александрович показал: не что иное, как холестерин, вызывает атеросклероз у экспериментальных кроликов, содержащихся на пище животного происхождения [1]. Вообще же, холестерин необходим для нормального функционирования животных клеток и является основной составляющей клеточных мембран , а также служит субстратом для синтеза стероидных гормонов и желчных кислот.
Главный липидный компонент пищевого жира и жировых отложений — это триглицериды, которые представляют собой эфиры глицерина и жирных кислот. Холестерин и триглицериды, будучи неполярными липидными веществами, транспортируются в плазме крови в составе липопротеиновых частиц.
Частицы эти подразделяют по размеру, плотности, относительному содержанию холестерина, триглицеридов и белков на пять больших классов: хиломикроны, липопротеины очень низкой плотности (ЛПОНП), липопротеины промежуточной плотности (ЛППП), липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП) [2].
Традиционно ЛПНП считается «плохим» холестерином, а ЛПВП — «хорошим» (рис. 1).
Рисунок 1. «Плохой» и «хороший» холестерины. Участие различных липопротеиновых частиц в транспорте липидов и холестерина.
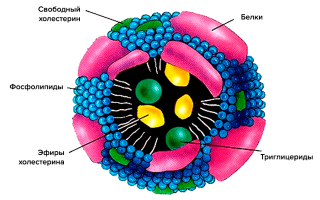
Схематично структура липопротеина включает неполярное ядро, состоящее по большей части из холестерина и триглицеридов, и оболочку из фосфолипидов и апопротеинов (рис. 2).
Ядро — функциональный груз, который доставляется до места назначения.
Оболочка же участвует в распознавании клеточными рецепторами липопротеиновых частиц, а также в обмене липидными частями между различными липопротеинами [3].
Рисунок 2. Схематическое строение липопротеиновой частицы
Баланс уровня холестерина в организме достигается следующими процессами: внутриклеточный синтез, захват из плазмы (главным образом из ЛПНП), выход из клетки в плазму (главным образом в составе ЛПВП). Предшественник синтеза стероидов — ацетил коэнзим А (CoA).
Процесс синтеза включает, по крайней мере, 21 шаг, начиная с последовательного преобразования ацетоацетил CoA. Лимитирующая стадия синтеза холестерина в большой степени определяется количеством холестерина, абсорбируемого в кишечнике и транспортируемого в печень [4].
При недостатке холестерина происходит компенсаторное усиление его захвата и синтеза.
Транспорт холестерина
Систему транспорта липидов можно разделить на две большие части: внешнюю и внутреннюю.
Внешний путь начинается с всасывания в кишечнике холестерина и триглицеридов. Его конечный результат — доставка триглицеридов в жировую ткань и мышцы, а холестерина — в печень. В кишечнике пищевой холестерин и триглицериды связываются с апопротеинами и фосфолипидами, формируя хиломикроны, которые через лимфоток попадают в плазму, мышечную и жировую ткани.
Здесь хиломикроны взаимодействуют с липопротеинлипазой — ферментом, который освобождает жирные кислоты. Эти жирные кислоты поступают в жировую и мышечную ткани для накопления и окисления соответственно. После изъятия триглицеридного ядра остаточные хиломикроны содержат большое количество холестерина и апопротеина Е.
Апопротеин Е специфически связывается со своим рецептором в клетках печени, после чего остаточный хиломикрон захватывается и катаболизируется в лизосомах. В результате этого процесса освобождается холестерин, который затем преобразуется в желчные кислоты и выводится или участвует в формировании новых липопротеинов, образующихся в печени (ЛПОНП).
При нормальных условиях хиломикроны находятся в плазме в течение 1–5 ч. после приема пищи [2], [3].
Внутренний путь. Печень постоянно синтезирует триглицериды, утилизируя свободные жирные кислоты и углеводы. В составе липидного ядра ЛПОНП они выходят в кровь. Внутриклеточный процесс формирования этих частиц схож с таковым для хиломикронов, за исключением различия в апопротеинах.
Последующее взаимодействие ЛПОНП с липопротеинлипазой в тканевых капиллярах приводит к формированию остаточных ЛПОНП, богатых холестерином (ЛППП). Примерно половина этих частиц выводится из кровотока клетками печени в течение 2–6 ч.
Остальные претерпевают модификацию с замещением оставшихся триглицеридов эфирами холестерина и освобождением от всех апопротеинов, за исключением апопротеина В. В результате формируются ЛПНП, которые содержат ¾ всего плазменного холестерина.
Их главная функция — доставка холестерина в клетки надпочечников, скелетных мышц, лимфоцитов, гонад и почек [3].
Модифицированные ЛПНП (окисленные продукты, количество которых возрастает при повышенном содержании в организме активных форм кислорода, так называемом окислительном стрессе) могут распознаваться иммунной системой как нежелательные элементы. Тогда макрофаги их захватывают и выводят из организма в виде ЛПВП. При чрезмерно высоком уровне ЛПНП макрофаги становятся перегруженными липидными частицами и оседают в стенках артерий, образуя атеросклеротические бляшки.
Основные транспортные функции липопротеинов приведены в таблице.
| ЛПВП | 4–14 нм | Транспорт холестерина от периферийных тканей к печени |
| ЛПНП | 20–22,5 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| ЛППП | 25–35 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| ЛПОНП | 30–80 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| Хиломикроны | 75–1200 нм | Транспорт холестерина и жирных кислот, поступающих с пищей, из кишечника в периферические ткани и печень |
Регуляция уровня холестерина
Уровень холестерина в крови в большой степени определяется диетой. Пищевые волокна снижают уровень холестерина, а пища животного происхождения повышает его содержание в крови.
Один из основных регуляторов метаболизма холестерина — рецептор LXR (рис. 3). LXR α и β принадлежат к семейству ядерных рецепторов, которые образуют гетеродимеры с ретиноидным Х рецептором и активируют гены-мишени. Их естественные лиганды — оксистерины (окисленные производные холестерина).
Обе изоформы идентичны на 80% по аминокислотной последовательности. LXR-α обнаружен в печени, кишечнике, почках, селезенке, жировой ткани; LXR-β в небольшом количестве обнаруживается повсеместно [6]. Метаболический путь оксистеринов быстрее, чем у холестерина, и поэтому их концентрация лучше отражает краткосрочный баланс холестерина в организме.
Существует всего три источника оксистеринов: ферментативные реакции, неферментативное окисление холестерина и поступление с пищей.
Неферментативные источники оксистеринов как правило минорные, но в патологических состояниях их вклад возрастает (окислительный стресс, атеросклероз), и оксистерины могут действовать наряду с другими продуктами перекисного окисления липидов [6].
Основное влияние LXR на метаболизм холестерина: обратный захват и транспорт в печень, вывод с желчью, снижение кишечного всасывания. Уровень продукции LXR различается на протяжении аорты; в дуге, зоне турбулентности, LXR в 5 раз меньше, чем в участках со стабильным течением. В здоровых артериях повышение экспрессии LXR в зоне сильного потока оказывает антиатерогенное действие [7].
Важную роль в метаболизме холестерина и стероидов играет рецептор-«мусорщик» SR-BI (рис. 4). Он был обнаружен в 1996 году как рецептор для ЛПВП [8]. В печени SR-BI отвечает за избирательный захват холестерина из ЛПВП.
В надпочечниках SR-BI опосредует избирательный захват этерифицированного холестерина из ЛПВП, который необходим для синтеза глюкокортикоидов. В макрофагах SR-BI связывает холестерин, что является первым этапом в обратном транспорте холестерина.
SR-BI также захватывает холестерин из плазмы и опосредует его прямой выход в кишечник [9].
Выведение холестерина из организма
Классический путь выведения холестерина: транспорт холестерина с периферии в печень (ЛПВП), захват клетками печени (SR-BI), экскреция в желчь и выведение через кишечник, где большая часть холестерина возвращается в кровь [10].
Основная функция ЛПВП — обратный транспорт холестерина в печень. Плазменные ЛПВП являются результатом комплекса различных метаболических событий. Состав ЛПВП очень различается по плотности, физико-химическим свойствам и биологической активности.
Это сферические или дисковидные образования. Дисковидные ЛПВП в основном состоят из апопротеина A-I с вложенным слоем фосфолипидов и свободного холестерина.
Сферические ЛПВП больше и дополнительно содержат гидрофобное ядро из эфиров холестерина и небольшого количества триглицеридов.
При метаболическом синдроме активируется обмен триглицеридов и эфиров холестерина между ЛПВП и триглицерид-богатыми липопротеинами. В результате содержание триглицеридов в ЛПВП повышается, а холестерина снижается (т.е.
холестерин не выводится из организма) [11].
Отсутствие ЛПВП у людей встречается при болезни Tangier, главные клинические проявления которой — увеличенные оранжевые миндалины, роговичная дуга, инфильтрация костного мозга и мукозного слоя кишечника [3].
Если коротко обобщить, то страшен не сам холестерин, который является необходимым компонентом, обеспечивающим нормальную структуру клеточных мембран и транспорт липидов в крови, а кроме того он является сырьем для производства стероидных гормонов.
Метаболические расстройства же проявляются при нарушении баланса ЛПНП и ЛПВП , что отражает нарушение системы транспорта липопротеинов, включающей работу печени, образование желчи и участие макрофагов.
Поэтому любые заболевания печени, а также аутоиммунные процессы могут вызвать развитие атеросклероза даже при вегетарианской диете. Если мы вернемся к изначальным опытам Н.А.
Аничкова по кормлению кроликов пищей, богатой холестерином, то увидим, что холестерин не встречается в естественном рационе кроликов и поэтому, как яд, нарушает работу печени, вызывает сильное воспаление сосудов и, как следствие, образование бляшек.
- Anitschkow N. and Chalatow S. (1983). Classics in arteriosclerosis research: On experimental cholesterin steatosis and its significance in the origin of some pathological processes by N. Anitschkow and S. Chalatow, translated by Mary Z. Pelias, 1913. Arteriosclerosis, Thrombosis, and Vascular Biology. 3, 178-182;
- Климов А.Н. Причины и условия развития атеросклероза. Превентивная кардиология. М.: «Медицина», 1977. — 260–321 с.;
- Cox R.A. and Garcia-Palmieri M.R. Cholesterol, triglycerides, and associated lipoproteins. Clinical methods: the history, physical, and laboratory examinations (3rd Edition). Boston: Butter-worths, 1990. — 153–160 p.;
- Grundy S.M. (1978). Cholesterol metabolism in man. West. J. Med. 128, 13–25;
- Википедия: «Липопротеины»;
- Wójcicka G., Jamroz-Wisniewska A., Horoszewicz K., Beltowski J. (2007). Liver X receptors (LXRs). Part I: Structure, function, regulation of activity, and role in lipid metabolism. Postepy Hig. Med. Dosw. 61, 736–759;
- Calkin A. and Tontonoz P. (2010). Liver X Receptor signaling pathways and atherosclerosis. Arterioscler. Thromb. Vasc. Biol. 30, 1513–1518;
- S. Acton, A. Rigotti, K. T. Landschulz, S. Xu, H. H. Hobbs, M. Krieger. (1996). Identification of Scavenger Receptor SR-BI as a High Density Lipoprotein Receptor. Science. 271, 518-520;
- Vrins C.L.J. (2010). From blood to gut: Direct secretion of cholesterol via transintestinal cholesterol efflux. World J. Gastroenterol. 16, 5953–5957;
- Van der Velde A.E. (2010). Reverse cholesterol transport: From classical view to new insights. World J. Gastroenterol. 16, 5908–5915;
- Wilfried Le Goff, Maryse Guerin, M.John Chapman. (2004). Pharmacological modulation of cholesteryl ester transfer protein, a new therapeutic target in atherogenic dyslipidemia. Pharmacology & Therapeutics. 101, 17-38;
- Липидный фундамент жизни;
- Наночастицами — по «плохому» холестерину!.
Хороший и плохой холестерин. В каких продуктах? Как понять?
Холестерин, хотя правильнее холестерол, в организме человека выполняет множество функций. Во-первых, это источник для формирования желчных кислот, стероидных гормонов. Во-вторых, из продуктов окисления холестерола под действием солнечных лучей формируется витамин D.
Холестерин: откуда он берется?
Известно, что холестерин поступает с пищей – 20% от всего объема, остальное синтезируются в печени. Однако продуцировать его может также кожа, нервная ткань, кишечник, женские и мужские репродуктивные органы.
В организме и во всех тканях, кроме нервной, холестерин находится в состоянии непрерывного обмена. В печени он превращается в желчные кислоты, которые необходимы для переваривания пищи, и жиров конкретно. Печень – это орган, который не только синтезирует холестерин, но и обеспечивает его распад.
В организме холестерин находится в виде липопротеинов – переносчиков. Дело в том, что он не может растворяться в водной фазе, поэтому для пребывания в плазме крови, ему нужны помощники. В этих переносчиках, также содержатся триглицериды и другие жиры.
Какие бывают липопротеины?
В крови можно обнаружить 4 вида липопротеинов, которые отличаются друг от друга химическим составом и плотностью. Поэтому в названии используется физическая характеристика по плотности: липопротеины высокой, низкой и очень низкой.
Сумма холестерина, который обнаруживается в крови, называется общим холестерином, или просто холестерином.
Все липопротеины отличаются не только по химическому составу, физическим свойствам, но и выполняемым функциям. В соответствии с этим условно выделяют «хороший» и «плохой» холестерин. К первой группе относят липопротеины высокой плотности, к последней – низкой. В официальной, то есть доказательной, медицине такие термины не используются.
Но почему сформировались такие оговорки и названия? Считается, что плохой холестерин – причина образования атеросклеротических бляшек в сосудах, что со временем приводит к сосудистым катастрофам: инфаркту, инсульту. А вот холестерин из липопротеинов низкой плотности, наоборот, противостоит их образованию, поэтому и считается «хорошим», «полезным».
Плохой и хороший холестерин: основные мифы
Еще пару десятков лет назад холестерин считали крайне опасным соединением – причиной атеросклероза, ишемии тканей и всех вытекающих последствий.
Поэтому питание, которое изобилует мясом, яйцами, молочными продуктами предлагали ограничивать, а то и вовсе исключить.
Позднее столь категоричные заявления и рекомендации были смягчены, ведь холестерин нужен организму для синтеза гормонов, поэтому исключать такие продукты нельзя.
Чтобы понимать разницу между «плохим» и «хорошим» холестерином, нужно разобраться в особенностях его усвоения организмом.
- Липопротеины низкой плотности извлекают холестерин из печени и кишечника, переносят его в ткани, стенки сосудов, где и происходит отложение в виде бляшек. Такие комплексы считаются плохими, а не сам холестерин.
- Липопротеины высокой плотности удаляют избыток холестериновых молекул из тканей и сосудов, уносят их в печень, где они и перерабатываются.
Но «хорошие» или «плохие» именно переносчики, а не сам холестерин.
Холестерин в питании: вред и польза
Ограничивать продукты с содержанием холестерина нужно далеко не всем. Например, в детском возрасте крайне важно полноценное поступление таких продуктов, ведь холестерин принимает участие в формировании клеток.
Молодым женщинам, у которых нет проблем с гормональным фоном, нет нужды ограничивать потребление таких продуктов. Ведь эстрогены не оставляют возможности холестерину образовывать бляшки за счет своего антиатерогенного эффекта.
Для мужчин холестерин даже полезен, ведь такие продукты, как яйца, мясо, молоко помогают в выработке тестостерона и андрогенов.
У молодых мужчин с полноценным питанием редко формируются проблемы в половой сфере и происходят постельные фиаско.
Снижать потребление продуктов, с содержанием холестерина нужно лишь после 40 лет, когда физиологически метаболические процессы замедляются, приобретаются проблемы со здоровьем и гормональным фоном.
Кстати, к формированию лишнего веса приводит не холестерин, а избыток калорий в питании. И не стоит путать такие понятия как низкохолестериновая и низкокалорийная диета.
Нужно ли ограничивать жиры?
По данным многочисленных исследований, за последнее десятилетие, пациенты, которое постоянно ограничивают жиры в питании в большей степени предрасположены к сердечно-сосудистым заболеваниям, диабету. Как ни странно, но среди этого числа большее количество людей с ожирением и лишним весом, слабоумием, чаще формируются депрессии.
Как говорилось выше, появление лишнего веса связано не с поступлением жиров, а с избытком калорий, которые поступают с белковой, но все же чаще углеводистой пищей. При сгорании жировой молекулы образуется больше энергии, а пища с содержанием жиров дает быстрое насыщение, и ее много не съешь в отличие от белковых или углеводных блюд.
Если в рационе отсутствуют жиры, то люди склонны потреблять большое количество углеводов, чтобы восполнить энергетические потери. При переваривании такой пищи, избыток энергии и жировые молекулы, образующиеся при липогенезе, откладывается в области живота, бедер – так и формируется лишний вес и развивается метаболический синдром.
Бояться жиров не стоит, и исключить их из рациона тем более. Да и включать в рацион обезжиренные продукты – не особо хорошая идея. Во-первых, они лишены полезных жиров. Во-вторых, по калорийности не отличаются от обычных продуктов. В-третьих, и, пожалуй, этот пункт самый важный – калорийность поддерживается за счет углеводов, что также влияет на вкус.
А это прямой путь к лишнему весу и всем проблемам, которые с ним связаны.
Холестерин: вредный или полезный?
Согласно результатам исследования , распространенность повышенного уровня общего холестерина среди ЛЮДЕЙ – 58%.
Гиперхолестеринемия, как врачи называют повышенную концентрацию холестерина в крови, увеличивает риск развития атеросклероза, гипертонии, ишемической болезни сердца, инфарктов и инсультов. Свой уровень холестерина на сегодняшний день знает меньше четверти людей.
Проблема в том, что при высоком уровне холестерина у человека долгие годы нет никаких клинических проявлений. Ровно до тех пор, пока не станет слишком поздно.
Холестерин по своему химическому составу является жирным спиртом. Он поступает в организм с пищей, и примерно в таком же количестве синтезируется печенью, почками и кишечником.
Для организма холестерин необходим: из него состоят клеточные мембраны, он нужен для синтеза жирорастворимых витаминов и стероидных гормонов, в том числе половых, он буквально латает поврежденные стенки артерий. И вместе с тем, когда его слишком много, холестерин откладывается в стенках сосудов.
Это приводит к тому, что просвет артерий сужается, и в них образуются тромбы, которые и приводят к ишемической болезни сердца, инфарктам и инсультам.
Защита на грани
Измерить свой уровень холестерина можно во время диспансеризации или в лаборатории поликлиники, предварительно получив направление у терапевта. Верхняя граница нормы холестерина в крови – 5,2 ммоль/л. Если показатель в норме, то человек защищен от атеросклероза.
Повторный анализ следует сдать через полтора года. Если уровень холестерина находится в диапазоне от 5,3 до 6,5 ммоль/л, то такой человек – в группе риска по развитию заболеваний сердечно-сосудистой системы. Ему необходима консультация врача и, как минимум, коррекция диеты и образа жизни.
При холестерине в диапазоне от 6,6 до 8 ммоль/л ставится диагноз умеренной гиперхолестеринемии, а выше 8 ммоль/л – уже выраженной. Такой уровень холестерина в крови считается катастрофическим.
Тут без консультации врача, дополнительных исследований и приема специальных препаратов, снижающих холестерин, не обойтись.
Еще одно исследование, которое необходимо пройти всем людям, чей уровень холестерина выше 5,2 ммоль/л, – выяснить свой липидный профиль.
Этот анализ позволяет оценить не только концентрацию в крови холестерина, но и липопротеинов высокой, низкой и очень низкой плотности – транспортных белков, которые доставляют холестерин из печени в ткани и обратно.
Атерогенными или участвующими в образовании бляшек в артериях являются липопротеины низкой плотности («вредный холестерин»). Выяснить липидный профиль важно, в первую очередь, для правильной тактики лечения.
Убеги от инфаркта
Для того чтобы привести уровень холестерина в норму, наряду с гиполипидемическими препаратами, обязательно назначается специальная диета и упражнения. Физическая активность позволяет не только снизить количество вредного холестерина в крови, но и повысить концентрацию хорошего.
Здоровым людям ВОЗ рекомендует час в день умеренной физической нагрузки. Пожилым или людям, уже имеющим хронические заболевания, достаточно будет ежедневно ходить в умеренном темпе в течение 40 минут.
Одного этого достаточно, чтобы вдвое снизить риск смерти от инсульта или инфаркта. Конечно, никакие упражнения не уберут уже имеющиеся атеросклеротические бляшки, но они не дадут образоваться новым.
Кроме того, физические нагрузки снижают вес, а значит, уменьшается нагрузка на сердце и сосуды.
Ешь, как грек
Традиционно при повышенном уровне холестерина рекомендуется средиземноморская диета, то есть придется перейти на рацион греков и итальянцев. Много овощей, фруктов, оливкового масла, рыбы, орехов и мало – насыщенных животных жиров. Оливковое масло и рыба богаты полиненасыщенными жирными кислотами – Омега 3.
Их потребление на 18% уменьшает концентрацию вредного холестерина. Более того, согласно Американской ассоциации по изучению заболеваний сердечно-сосудистой системы, регулярное употребление рыбьего жира рекомендуется в качестве профилактики атеросклероза.
В альтернативной медицине для снижения уровня холестерина рекомендуются также зеленый чай, авокадо, различные ягоды и соки. Соки, разумеется, свежевыжатые с мякотью.
Лечение соками получило название сокотерапии. На сегодняшний день проводятся десятки исследований, посвященных влиянию соков на уровень холестерина в крови. В лидерах пока – концентрированный гранатовый сок, 40 г которого в течение 8 и более недель ежедневно достоверно снижали уровень общего холестерина и липопротеинов низкой плотности.
Результаты исследования, опубликованного в «International Journal for Vitamin and Nutrition Research», весьма и очень обнадеживают, хотя выборка пациентов – всего 22 человека. Холестерин снижает также свежевыжатый апельсиновый сок. А яблочный сок полезен только с мякотью, что навело ученых на мысль о роли клетчатки в снижении холестерина.
Так что не обязательно пить свежевыжатые соки, достаточно есть много овощей и фруктов, как итальянцы и греки.
Норма холестерина
В последнее время к холестерину в медицине приковано повышенное внимание. Анализ на его содержание даже включен в комплекс обследований в рамках диспансеризации.
Когда его в организме слишком много, излишки начинают налипать на стенки артерий. В итоге это приводит к их сужению, вплоть до полного перекрытия. Это чревато серьезными заболеваниями сердца и риском инфаркта миокарда.
Поэтому так важно знать, какой в норме уровень холестерина и как его достичь.
Что такое холестерин
Это разновидность липидов, присутствующая в структуре клеток людей и животных. 20% его поступает с пищей, а основная масса синтезируется самим организмом. При нормальной концентрации это вещество не вредно, а даже необходимо, ведь оно:
- укрепляет клеточные мембраны;
- способствует пищеварению;
- участвует в образовании половых гормонов;
- стимулирует выработку витамина D;
- защищает нервные волокна;
- снижает проницаемость клеток.
Холестерин присутствует в организме в любом возрасте. Он требуется для выживания и не может быть чем-либо заменен. Однако мы часто слышим упоминание этого вещества в негативном контексте. Это заблуждение, поскольку вред наносит лишь один его вид. Их важно различать.
Хороший и плохой холестерин
Хорошим в быту называют липопротеин высокой плотности, а плохим – липопротеин низкой плотности. Липопротеин – это холестерол в белковой оболочке из аполипопротеина.
Высокая плотность означает, что непосредственно холестерола в соединении немного: основная масса приходится на белок. В таком соотношении транспортировка липида облегчается. Он поступает в печень и выводится с желчью, нигде не оседая. Поэтому его и считают хорошим.
Липопротеин низкой плотности, напротив, преимущественно состоит из холестерола. Его вывод из организма затруднен. Именно такой тип считается плохим. Он задерживается в клетках сосудов и вызывает атеросклероз. К тому же он имеет склонность к накоплению с возрастом. У взрослого человека его значительно больше, чем у ребенка.
Норма холестерина в крови у мужчин и женщин по возрасту
С годами показатели, которые могут считаться нормальными, меняются. Неодинаковы значения для мужчин и женщин. Перед вами таблица, которая поможет не запутаться в них и держать состояние здоровья под контролем.
| 20-30 лет | 3,16 | 5,75 | 3,16 | 6,32 |
| 30-40 лет | 3,37 | 6,27 | 3,57 | 6,99 |
| 40-50 лет | 3,81 | 6,86 | 3,91 | 7,15 |
| 50-60 лет | 4,20 | 7,77 | 4,09 | 7,15 |
| 60-70 лет | 4,45 | 7,85 | 4,12 | 7,10 |
| 71 год и старше | 4,48 | 7,25 | 3,73 | 6,86 |
Распространен миф, что нужно начинать отслеживать уровень холестерина ближе к пенсионному возрасту. Это большое заблуждение. Врачи рекомендуют впервые сдать кровь на его содержание уже в 25 лет. Нездоровый образ жизни современной молодежи способствует более активному накоплению липопротеинов низкой плотности, из-за чего и молодеют сердечные болезни.
Почему нарушается липидный обмен в организме
Метаболизм липидов – это сложный обменный процесс. Важной составляющей частью является обмен холестерола. Его нарушения являются одной из основных причин сердечно-сосудистых заболеваний.
Расстройство может произойти по разным причинам:
- наследственность (в этом случае первые симптомы появляются еще в детстве);
- заболевания желудочно-кишечного тракта;
- эндокринные патологии;
- нехватка или переизбыток ферментов;
- дисфункция почек;
- прием гормональных медикаментов;
- вредные привычки;
- повышенный индекс массы тела;
- гиподинамия.
Для взрослого человека нарушение липидного обмена не проходит незаметно. У мужчин раньше времени выпадают волосы, у женщин сбивается менструальный цикл. Избытки холестерина отражаются на состоянии кожи и общем самочувствии.
Симптомы повышенного холестерола в организме
Избыток этого вещества имеет внешние признаки. Вокруг радужной оболочки глаза образуются белые круги. Кожа желтеет, на ней появляются липидные отложения (ксантомы). Обычно это небольшие бугорки, но бывают ксантомы и в виде папул.
Остальные симптомы конкретно на повышение холестерина не указывают. Больной испытывает:
Все эти неприятности подсказывают, что пора обратиться к врачу. Понять по симптомам, что пора сдавать анализ именно на ЛПНП, сложно. В результате нарушение липидного обмена долго остается незамеченным, иногда до возникновения закупорки сосуда. Из-за этого холестерин называют тихим убийцей.
Что делать для нормализации холестерина
Сегодня не редкость, когда результаты анализа крови на общий холестерин отклоняются от нормальных. При этом хорошего в организме может не хватать, тогда как уровень плохого повышен. Соответственно, значение липопротеинов низкой плотности нужно сокращать, а высокой – увеличивать.
Начнем с последнего. Для этого достаточно интенсивной физической активности. Очистить организм от ЛПНП сложнее. Это требует:
- изменения рациона;
- похудения;
- увеличения продолжительности сна тем, кто недосыпает, и уменьшения – тем, кто пересыпает;
- регулирования температурного режима во избежание перемерзания;
- приема медикаментов.
Если повышенный холестерин вызван эндокринным или иным заболеванием, без должного лечения понизить его будет сложно. Поэтому, прежде чем принимать меры, стоит обследоваться комплексно, в частности сдать кровь на гормоны.
Диета и образ жизни людей с высоким холестерином
Взрослый человек понимает, что нормальный показатель холестерина – это залог здоровья сосудов. Атеросклероз затрудняет кровоток, сердце вынуждено работать на износ, чтобы прокачать кровь через суженные артерии. Рано или поздно бляшки перекроют сосуд, и человека ждет инфаркт.
Во избежание такого исхода важно достичь нормального уровня ЛПНП. Для этого важно скорректировать образ жизни, а в первую очередь – пищевые привычки:
- снизить потребление траснжиров;
- увеличить потребление мононенасыщенных жиров;
- увеличить потребление полиненасыщенных жиров;
- отказаться от растворимого кофе и пить только натуральный в ограниченном количестве.
Нельзя забывать, что норма холестерина в крови с годами меняется. Поэтому периодически (хотя бы раз в пять лет) свою диету нужно пересматривать. И делать это лучше под контролем врача.
Что нельзя есть, а что можно
Трудность следования диете заключается в том, что попадающие под запрет трансжиры содержатся в продуктах, к которым многие привыкли. Больному придется полностью отказаться от сладкого и мучного, сократить до минимума потребление жирной пищи. Диетологи стараются подобрать здоровые альтернативы вредным продуктам.
| Пирожные | Овсяное печенье |
| Свинина | Курица |
| Жареные блюда | Тушеные блюда |
| Сливочное масло | Растительное масло |
| Сметана | Нежирный йогурт |
| Субпродукты (печень, легкие) | Рыба |
| Манная каша | Овсяная каша |
| Мармелад | Натуральное желе |
Спорным продуктом являются яйца. Желтки способствуют повышению холестерина, тогда как белки, наоборот, полезны для его расщепления. Рекомендованный выход – разделить яйцо на части и есть только белки.
Препараты, снижающие общий холестерин
Эта группа медикаментов называется станины. Это один из видов гиполипидемических средств, используемых для устранения нарушений липидного обмена.
К статинам прибегают, когда уровень липопротеинов низкой плотности настолько высок, что коррекцией образа жизни его снизить невозможно. Самовольно их принимать нельзя, поскольку неправильная дозировка отразится на работе печени. Взрослому человеку лучше записаться к кардиологу.
Косвенно помогают при повышенном холестероле и витамины. Главная роль здесь отводится представителям группы B. B3 участвует в метаболизме жиров, B6 способствует усвоению жирных кислот, B8 ускоряет липидный обмен. Витамины A и E препятствуют образованию холестериновых бляшек.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Холестерин: что это, польза и вред | Полезная информация от VESNA Clinic
Холестерин — это вещество, жизненно необходимое нашему организму. Давайте разберемся, почему же он может навредить.
Что такое холестерин
Он относится к липидам — жирорастворимым веществам и нужен для образования здоровых клеток, выработки витамина D и жизненно важных гормонов.
Его недостаток может привести к депрессии и нарушениям в гормональной сфере, например, к бесплодию. А избыток ведет к атеросклерозу и сердечно-сосудистым заболеваниям.
Холестерин вырабатывается в печени, но не всасывается самостоятельно в кровь, для этого ему нужны проводники — липопротеиды.
Виды
Сам по себе холестерин не плохой и не хороший, все зависит от его проводников. Представьте, что вы выпили стакан воды — это будет полезно и приятно. Но если съесть кусок льда, то это может обжечь горло, хотя и та же вода, просто в другой форме. Так же и с холестерином.
Плохой холестерин
Если роль транспорта выполняют липопротеиды низкой плотности, то они переносят холестерин в артерии и он откладывается на стенках. Этот налет может уменьшать просвет артерий и повышать риск образования тромбов. Так начинается атеросклероз, повышение давления и сердечно-сосудистые заболевания.
Хороший холестерин
Липопротеиды высокой плотности возвращают излишки холестерина в печень, которая их перерабатывает. Это помогает уменьшить количество бляшек в артериях и снизить риски сердечных заболеваний и инсульта.
Почему повышается
Это происходит по нескольким причинам:
- Пищевые привычки. В первую очередь это большое количество вредной пищи: насыщенные жиры и трансжиры. Они чаще всего повышают уровень плохого холестерина в организме. К ним относится маргарин, рафинированное растительное масло, майонез, чипсы, полуфабрикаты и любая еда, приготовленная способом жарки.
- Недостаток физической активности. Сидячий образ жизни снижает уровень хорошего холестерина.
- Курение. Оно тоже уменьшает хороший холестерин в организме.
- Возраст. У молодых людей выше активность печени и быстрее выводятся излишки холестерина. Поэтому с возрастом его уровень растет.
- Вес. Ожирение нарушает обмен жиров в организме и приводит к повышению плохого холестерина.
- Наследственность. Восприимчивость к жирам зависит от генов, поэтому если у родителей холестерин повышен, то детям нужно больше внимания уделять его уровню в организме.
- Генетические заболевания. При наследственной гиперхолестеринемии из организма не выводится избыток жиров и нужна медицинская помощь для снижения их уровня.
- Серьезные заболевания. Сахарный диабет, болезни почек и гипотиреоз тоже повышают риск увеличения холестерина в крови.
Холестерин и атеросклероз
Отложения на стенках артерий называются бляшками. Если их много, то просвет сосудов снижается и кровь с трудом попадает к жизненно важным органам: сердцу и мозгу. Такие артерии не могут нормально работать и артериальное давление повышается. В этом случае стоит серьезно заняться своим здоровьем и изменением образа жизни, чтобы уменьшить вероятность инсульта и инфаркта.
Что делать
Чтобы снизить уровень холестерина можно:
- Съедать больше пищи, богатой липопротеидами низкой плотности для увеличения хорошего холестерина в крови. К таким продуктам относятся орехи, семечки, авокадо, морская рыба и другие продукты, богатые полезными жирами.
- Увеличить количество фруктов, овощей и клетчатки в своем рационе, а также меньше есть жареной пищи и полуфабрикатов.
- Заниматься физическими упражнениями хотя бы по полчаса в день. Можно ходить пешком одну–две остановки, выбирать лестницу вместо лифта или другим способом увеличить активность. Даже если нет возможности полноценно заниматься спортом.
- Снизить уровень стресса, бросить курить и принимать алкоголь. Эти меры нужны, чтобы уменьшить нагрузку на сердечно-сосудистую систему.
Но заниматься изменением образа жизни самостоятельно сложно, поэтому лучше это делать с помощью своего врача. Он поможет подобрать диету и физические нагрузки и подберет препараты для снижения холестерина. А также назначит необходимые анализы, чтобы убедится, что лечение работает.
Решетникова А.А.
Высокий холестерин: содержание в продуктах, диета и в каких продуктах содержится много холестерина
Профилактика сердечно-сосудистых заболеваний начинается с изменения питания. Диетологи рекомендуют обратить внимание на содержание углеводов и жиров в рационе.
В связи с этим пациенты часто интересуются, в каких продуктах содержится много холестерина. Контроль поступления холестерина в организм является важным аспектом оздоровительной диеты.
Холестерин и его роль в организме
Высокий холестерин — звучит угрожающе
Вопреки распространенным представлениям, холестерин не является ядом или лишним компонентом продуктов. Холестерин – это липид, который в большом количестве содержится в организме человека.
Вещество входит в состав клеточных оболочек и желчи. Кроме того, холестерин необходим для синтеза половых гормонов в железах. Эта информация может вызвать недоумение у обывателя, но на самом деле проблема несколько сложнее.
Холестерин в организме образован двумя основными формами: липопротеидом низкой плотности и липопротеидом высокой плотности.
Липопротеид низкой плотности также называют вредным холестерином – он содержится во многих продуктах питания, включая красное мясо и молочные продукты.
Вредный холестерин способен связываться с другими веществами, содержащимися в крови, и вызывать закупорку сосудов. Именно с концентрацией этого типа холестерина в крови связан атеросклероз.
Липопротеид высокой плотности называют полезным холестерином. Это вещество защищает клетки сердца и уменьшает риск развития атеросклероза.
В сущности, в крови человека постоянно содержится определенное количество полезного и вредного холестерина. От их соотношения зависит риск сердечно-сосудистых патологий.
Высокая концентрация вредного холестерина никак не проявляет себя. Врачи могут случайно обнаружить это состояние при исследовании липидного профиля пациента.
- Для профилактики многих заболеваний даже здоровым молодым людям рекомендуется грамотно составлять рацион и обращать внимание на холестериновый состав продуктов.
- Интересные факты о холестерине раскроет видеосюжет:
Продукты с высоким содержанием холестерина
Высокий холестерин в крови приводит к формированию бляшек в сосудах
Определенные продукты могут содержать большое количество как вредного, так и полезного холестерина. Для предотвращения развития заболеваний сердечно-сосудистой системы диетологи рекомендуют ограничивать употребление следующих продуктов:
- Красное мясо. Большое количество вредного холестерина содержится в свинине.
- Печень, сердца, желудки и другие мясные субпродукты.
- Жирные молочные продукты: сыр, молоко и мороженое.
- Желток куриного яйца.
- Картофельные чипсы, картофель фри, жареная курица и луковые кольца.
- Некоторые орехи и арахисовое масло.
- Отдельные хлебобулочные изделия (например, кексы).
- Обработанные пищевые продукты, в состав которых входит пальмовое или кокосовое масло.
- Шоколад.
- Маргарин.
В перечисленных растительных продуктах содержатся трансжиры, которые также вредны для организма. Однако не стоит полностью исключать из рациона все продукты с холестерином, поскольку здоровая диета должна быть комплексной.
Рацион, полностью исключающий насыщенные жиры и холестерин, может быть также вреден для здоровья.
Причины появления излишек холестерина
Высокая концентрация вредного холестерина в крови не всегда связана с особенностями питания. Следующие состояния могут быть причиной избытка холестерина в организме:
- Ожирение.
- Недостаток физической активности. Занятия физкультурой помогают повысить уровень полезного холестерина в организме.
- Курение. Вещества, содержащиеся в табачном дыме, повреждают стенки кровеносных сосудов, что косвенно может сказаться на липидном профиле крови.
- Сахарный диабет. Высокая концентрация сахара в крови способствует увеличению уровня вредного холестерина.
- Генетическая предрасположенность. Иногда плохой липидный профиль не связан с какими-либо клиническими предпосылками.
- Гипотиреоз и метаболические нарушения.
- Поликистоз яичников у женщин.
- Заболевания почек.
- Злоупотребление мочегонными препаратами.
Несомненно, содержание липидов в продуктах играет важную роль, но не стоит игнорировать другие факторы риска.
Как понизить уровень холестерина с помощью питания?
Холестерин можно снизить благодаря правильному питанию
При выявлении высокой концентрации вредного холестерина в крови необходимо выяснить причину состояния. Иногда проблема связана с определенными заболеваниями, которые нужно лечить медикаментозно.
Если же состояние обусловлено особенностями рациона, оздоровительная диета может помочь восстановить липидный баланс. При составлении рациона следует обратить внимание на вещества, косвенно влияющие на содержание холестерина в организме.
Поступление следующих веществ в организм должно быть минимизировано:
- Трансжиры. Содержатся в закусках, выпечке, печеньях, крекерах, чипсах, маргарине и некоторых полуфабрикатах.
- Соль. Организм не может функционировать без соли, но злоупотребление этой добавкой негативно отражается на состоянии сердечно-сосудистой системы.
- Сахар. Простые углеводы являются источником энергии для клеток, но их поступление должно соответствовать потребностям организма. Излишки сахара в организме увеличивают риск ожирения и сахарного диабета.
- Другие вещества, напротив, уменьшают содержание вредного холестерина в организме, поэтому продукты, их содержащие, должны быть представлены в рационе.
К полезным веществам относят:
- Омега-3 жирные кислоты. Эти вещества положительно влияют на липидный профиль.
- Растворимые пищевые волокна. Эти вещества связывают вредный холестерин и выводят его из организма вместе со стулом.
Следующие продукты содержат перечисленные вещества:
- Рыба: лосось, форель и тунец.
- Орехи, семена и бобы.
- Фрукты: апельсины, персики, мандарины, яблоки.
- Зеленые овощи.
- Натуральные растительные масла: оливковое масло, масло авокадо.
- Овес и овсяные отруби.
- Льняные семечки.
- Брюссельская капуста.
- Соевые продукты.
Также существуют напитки, употребление которых поможет снизить содержание холестерина. К таким напиткам относят:
- Зеленый чай. В нем содержатся антиоксиданты, известные как полифенолы. Эти вещества помогают уменьшить концентрацию липопротеидов низкой плотности в крови. Кроме того, полифенолы стимулируют выделение вредного холестерина вместе со стулом.
- Ягодный сок. Наиболее полезны соки из ежевики, вишни, красной малины, черники и клубники.
- Имбирный чай. Регулярное употребление этого напитка не только положительно влияет на липидный профиль, но и улучшает состояние органов пищеварения.
Изучение этикеток продуктов перед их покупкой поможет определить содержание полезных и вредных веществ.
Как проверить свой холестерин?
Есть препараты, которые понижают уровень холестерина
Оценить соотношение полезного и вредного холестерина можно с помощью анализа крови, называемого липидным профилем. Обычно кровь для анализа забирают из локтевой вены. Пациента могут попросить воздержаться от употребления продуктов за 12 часов до анализа.
Липидный профиль показывает концентрацию общего холестерина, липопротеидов низкой и высокой плотности, а также содержание триглицеридов. Следующие показатели считаются нормой:
- Общий холестерин: менее 200 мг/дл.
- Липопротеиды низкой плотности: менее 100 мг/дл.
- Липопротеиды высокой плотности: 40 мг/дл или выше.
- Триглицериды: менее 150 мг/дл.
Эти показатели рассчитаны на здорового человека, в то время как у пациентов с атеросклерозом и сахарным диабетом может быть другое соотношение липидов.
Медикаментозное лечение
Жаренные и жирные продукты следует полностью исключить!
Изменение рациона питания и образа жизни не является первой линией защиты организма от высокой концентрации вредного холестерина. Многим пациентам требуются специальные лекарственные средства, снижающие содержание вредных липидов в крови.
Назначить медикаментозное лечение может только кардиолог или врач общего профиля. Конкретный выбор лекарства или комбинации лекарств зависит от ряда условий, включая индивидуальные факторы риска, возраст пациента, текущее состояние здоровья и возможные побочные эффекты.
Наиболее частые назначения включают следующие средства:
- Статины. Эти средства блокируют синтез вещества, которое используется клетками печени для выделения холестерина. Таким образом, действие препарата позволяет косвенно снизить содержание холестерина в крови. Статины также помогают организму реабсорбировать холестерин из сосудистых отложений, благодаря чему улучшается кровоток в артериях.
- Средства, связывающие желчные кислоты. Печень человека использует холестерин для выработки желчных кислот – веществ, необходимых для пищеварения. Препараты, вроде холестирамина и колестипола, связывают желчные кислоты и тем самым косвенно снижают уровень холестерина. Такой эффект объясняется тем, что при недостатке желчных кислот печень использует излишки холестерина для компенсации дефицита.
- Ингибиторы абсорбции холестерина. Тонкий кишечник поглощает холестерин из пищи и транспортирует его в кровь.
- Эзетимиб и аналогичные препараты ограничивают абсорбцию холестерина в кишечнике и тем самым снижают его концентрацию в крови. Эзетимиб можно использовать в комбинации со статинами.
- Фибраты – лекарства, уменьшающие уровень триглицеридов за счет уменьшения синтеза липопротеидов низкой плотности в печени. Также эти лекарства ускоряют выведение излишек триглицеридов из крови.
- Добавки с никотиновой кислотой. Это вещество также называют витамином B3. Никотиновая кислота снижает уровень триглицеридов в крови. Иногда врачи назначают эту добавку пациентам с непереносимостью статинов.
Сочетание медикаментозного лечения со здоровой диетой и достаточными физическими нагрузками поможет снизить концентрацию вредного холестерина в крови и избежать возникновения сердечно-сосудистых патологий.