Своевременная диагностика играет определяющую роль в лечении онкологических (раковых) патологий. Чтобы точно установить наличие ракового заболевания, необходим комплекс диагностических мероприятий.
Однако зачастую об опасных изменениях в организме предупреждают элементарные анализы крови, кала или мочи, которые можно сдать в любой лаборатории.
При наличии отклонений в показателях врач разработает индивидуальную программу обследования и определит, какие анализы сдать на онкологию, чтобы развеять или подтвердить подозрения.
Анализ мочи
Рак органов мочевыделительной системы проявляет себя кровью в моче. Также моча может содержать кетоновые тела, которые свидетельствуют о распаде тканей. Однако эти симптомы сопровождают и заболевания, не связанные с онкологией, например, говорят о наличии камней в мочевом пузыре или почках, о сахарном диабете.
Для диагностики других видов рака анализ мочи не информативен. По нему нельзя судить о наличии онкологических заболеваний, однако отклонения показаний от нормы свидетельствуют о проблемах со здоровьем. Если отклонения серьезные и подтверждаются результатами других базовых анализов, то это повод провести специальные анализы на определение рака.
Исключение составляет множественная миелома, при которой в моче определяют специфический белок Бенс-Джонса.
Для исследования собирают утреннюю мочу в стерильный контейнер, который можно приобрести в аптеке. Предварительно нужно принять душ.
Анализ кала
Кровь может содержаться и в кале, причем визуально заметить ее практически невозможно. Выявить ее наличие поможет лабораторный анализ.
Наличие крови в кале — признак рака кишечника (чаще всего толстой кишки), однако это симптом и множества заболеваний ЖКТ доброкачественного характера. Кровоточить могут полипы в кишечнике. Причем следует помнить, что полипы имеют свойство перерождаться в злокачественную опухоль. В любом случае наличие крови в кале — повод пройти более глубокую диагностику, сдать анализы для выявления рака.
Кал также собирают в стерильную емкость в утренние часы.
Какой анализ крови показывает онкологию
Многие пациенты убеждены, что возможно определение рака по анализу крови. На самом деле существует несколько видов этой диагностической процедуры, начиная с общего анализа и заканчивая анализом на онкомаркеры. Выделяют следующие виды диагностики рака по анализу крови с разной степенью информативности:
- общий анализ;
- биохимический анализ;
- анализ на свертываемость крови;
- иммунологический анализ крови (на онкомаркеры).
Даже если онкозаболевание еще не проявило себя болезненными симптомами, в организме уже происходят негативные изменения, которые может зафиксировать анализ крови.
Когда злокачественная опухоль растет, она уничтожает здоровые клетки, служащие для роста организма, и выделяет токсические вещества.
Эти изменения заметны даже при общем анализе крови, однако могут быть и признаком десятков заболеваний, не связанных с раком.
Наиболее информативным считают анализ на онкомаркеры — специфические вещества, которые выделяются в кровь в результате жизнедеятельности клеток опухоли.
Однако учитывая, что онкомаркеры содержатся в организме любого человека, и их количество повышается при воспалениях, то и этот анализ не доказывает на 100% наличие рака.
Он становится лишь поводом сдать более достоверные анализы для определения онкологии.
Покажет ли рак общий анализ крови
Этот анализ не дает полноценной информации о наличии опухоли в организме. Тем не менее это одно из базовых исследований, которое помогает выявить раковое заболевание на ранней стадии, когда оно еще не проявляет себя симптомами. Поэтому если определять, какие анализы сдать на проверку рака, то начинать нужно именно с него.
О злокачественных процессах в организме могут свидетельствовать следующие изменения в структуре крови:
- уменьшение количества лимфоцитов;
- повышение или понижение числа лейкоцитов;
- снижение гемоглобина;
- низкие тромбоциты;
- повышение скорости оседания эритроцитов (СОЭ);
- увеличение количества нейтрофилов;
- наличие незрелых клеток крови.
Если пациент при наличии одного или одновременно нескольких перечисленных признаков испытывает слабость, быстро утомляется, теряет аппетит и вес, нужно обязательно пройти более детальное обследование.
Кровь сдают натощак или минимум спустя 4 часа после приема пищи. Забор проводят из пальца.
Биохимический анализ крови
Метод выявляет отклонения, которые могут быть признаком рака. Нужно учитывать, что те же изменения характерны для многих не онкологических заболеваний, поэтому однозначно трактовать результаты нельзя.
Врач анализирует следующие показатели:
- Общий белок. Клетки раковых опухолей питаются белком, а если у пациента отсутствует аппетит, то его объем значительно снижается. При некоторых онкозаболеваниях объем белка, наоборот, увеличивается.
- Мочевина, креатинин. Их увеличение — признак плохой работы почек или интоксикации, при которой белок в организме активно распадается.
- Сахар. Многие злокачественные опухоли (саркома, рак легкого, печени, матки, молочной железы) сопровождаются признаками сахарного диабета с изменениями уровня сахара в крови, так как организм плохо вырабатывает инсулин.
- Билирубин. Повышение его объема может быть симптомом злокачественного поражения печени.
- Ферменты АЛТ, АСТ. Повышенный объем — свидетельство возможной опухоли печени.
- Щелочная фосфатаза. Еще один фермент, повышение которого может быть признаком злокачественных изменений в костях и костной ткани, желчной пузыре, печени, яичниках, матке.
- Холестерин. При значительном снижении объема возможно подозрение на рак печени или метастазы в этот орган.
Забор крови проводят из вены. Сдавать ее нужно натощак.
Анализы на свертываемость крови
При онкологических заболеваниях свертываемость крови становится выше, а в больших и малых сосудах (вплоть до капилляров) могут образовываться тромбы. Если результаты анализа показывают эти отклонения, потребуется дальнейшее обследование на онкологию.
Кровь для данного анализа также забирают из вены.
Иммунологический анализ крови: онкомаркеры
Если говорить о том, какие анализы показывают онкологию, то это обследование достаточно информативно и позволяет определить наличие ракового заболевания. Также его применяют для выявления рецидивов после лечения.
Онкомаркеры представляют собой особые виды белка, ферментов или продукты белкового распада. Их выделяет либо ткань злокачественного новообразования, либо здоровые ткани при реакции на раковые клетки. Сейчас научно доказано существование более 200 их видов.
В небольшом количестве онкомаркеры есть и в организме здорового человека, их объем умеренно увеличивается, например, при простуде, а также у женщин при беременности, у мужчин при аденоме предстательной железы.
Однако появление в большом объеме тех или иных специфических видов характерно для определенных опухолей. К примеру, онкомаркеры РЭА и СА-15-3 могут сигнализировать о раке молочной железы, а СА 125 и НЕ-4 — о раке яичников.
Для получения максимально объективного результата рекомендуется сдавать анализ на несколько онкомаркеров.
По повышению уровня того или иного онкомаркера можно определить, какой именно орган или система поражены опухолью. Также данный анализ способен показать, что человек входит в группу риска развития онкозаболеваний. К примеру, у мужчин повышение онкомаркера PSA становится предвестником рака предстательной железы.
Иммунологический анализ сдают натощак, кровь забирают из вены. Также онкомаркеры определяют по анализу мочи.
Цитологическое исследование
Это наиболее информативный вид лабораторного обследования, который точно определяет наличие или отсутствие злокачественных клеток.
Анализ заключается в заборе крошечного участка тканей, в которых подозревается наличие раковой опухоли, с дальнейшим исследованием под микроскопом. Современные эндоскопические технологии позволяют производить забор биоматериала из любого органа — кожи, печени, легких, костного мозга, лимфоузлов.
Цитология изучает клеточное строение и функции. Клетки раковой опухоли значительно отличаются от клеток здоровых тканей, поэтому при лабораторном исследовании можно точно определить злокачественность новообразования.
Для цитологического исследования используют следующие биоматериалы:
- отпечатки с кожи, слизистых оболочек;
- жидкости в виде мочи, мокроты;
- смывы из внутренних органов, полученные при эндоскопии;
- образцы тканей, полученные при пункции тонкой иглой.
Этот метод диагностики используют при профилактических осмотрах, уточнении диагноза, планировании и контроле лечения, для выявления рецидивов. Он прост, безопасен для пациента, а результаты можно получить в течение суток.
Инструментальная диагностика
При подозрении на раковое заболевание или выявлении злокачественного новообразования пациенту необходимо пройти более детальные обследования, чтобы определить расположение опухоли, ее объем, степень поражения других органов и систем (наличие метастазов), а также разработать программу эффективного лечения. Для этого используют комплекс инструментальных обследований. В него включают различные виды диагностики — в зависимости от подозрения на то или иное заболевание.
Современные клиники предлагают следующие виды инструментальных обследований:
- магнитно-резонансную томографию (с контрастным веществом или без него);
- компьютерную томографию (с применением и без применения контрастного рентген-вещества);
- обзорную рентгенографию в прямой и боковой проекции;
- контрастную рентгенографию (ирригографию, гистеросальпингографию);
- ультразвуковое исследование с доплерографией;
- эндоскопическое исследование (фиброгастроскопию, колоноскопию, бронхоскопию);
- радионуклидную диагностику (сцинтиграфия и позитронно-эмиссионная томография, совмещенная с конмпьютерной томографией).
Эти виды обследований позволяют с высокой точностью определить раковые заболевания.
Обследования при подозрении на рак в онкоцентре «СМ-Клиника»
Все необходимые лабораторные и инструментальные обследования при подозрении на онкологическое заболевание можно пройти в Онкологическом центре «СМ-Клиника».
Запишитесь на прием к специалисту онкоцентра, который определит, какие анализы нужно сдать для определения онкологии в вашем случае.
Квалифицированные врачи диагностируют любые виды рака на всех стадиях развития, в том числе на самой ранней.
В онкоцентре работает собственная лаборатория, оснащенная современной автоматизированной аппаратурой, которая помогает специалистам выявить раковые патологии еще до появления первых опасных симптомов. К услугам пациентов не только общие анализы крови, но и высокоточные генетические тесты. Исследования соответствуют международным стандартам качества.
Также в лаборатории онкоцентра можно пройти профилактические тесты, определяющие риск развития злокачественного заболевания. Для записи оставьте заявку на сайте или позвоните +7 (495) 777-48-49.
Вас могут заинтересовать статьи:
Раннее выявление рака молочной железы
- Что такое рак молочной железы
Рак молочной железы (РМЖ, рак груди) — это злокачественное новообразование (опухоль) железистой ткани молочной железы. - Распространенность рака молочной железы
В мире это самый частый вид рака среди женщин, им болеют женщины в возрасте от 13 до 90 лет.
Количество случаев рака молочной железы в развитых странах резко увеличилось после 1970-х годов. Причиной увеличения частоты заболеваемости считают изменившийся стиль жизни населения развитых стран, в частности то, что в семьях стало меньше детей, сроки грудного вскармливания сократились, а возраст первых родов перешагнул тридцатилетний рубеж.
Учитывая, что молочная железа состоит из одинаковых тканей у мужчин и женщин, рак молочной железы иногда встречается и у мужчин, но случаи рака молочной железы у мужчин составляют менее 1% от общего количества больных РМЖ.
Факторы риска рака молочной железы
Частота и риск развития рака молочной железы зависит от многих факторов, как модифицируемых, так и немодифицируемых.
Немодифицируемые факторы риска:
• Возраст
• Семейная история рака молочной железы
• При ранее выявленном раке одной молочной железы, возрастает риск поражения второй молочной железы
• Наличие других видов рака (рак эндометрия, яичников, толстой кишки)
• Первые месячные (менархе) ранее 11 лет
• Климакс в возрасте старше 55 лет
Другие факторы риска:
• Роды. Нерожавшие женщины имеют более высокий риск в сравнении с рожавшими женщинами.
• Поздние роды: женщины, первые роды у которых пришлись на возраст старше 30 лет, имеют более высокий риск развития рака молочной железы.
• Длительная заместительная гормональная терапия эстроген-прогестиновыми препаратами в возрасте от 50 до 79 лет повышает риск развития рака груди.
• Повышенная масса тела является фактором риска рака молочной железы в постменопаузе
• Алкоголь так же увеличивает риск РМЖ, что связывают с повышением уровня эстрогенов на фоне употребления алкоголя.
- Скрининг рака молочной железы
- Женщины с высоким риском рака молочной железы, например, с генетической мутацией BRCA1 и BRCA2, с множественной близкородственной наследственностью, должны изучить информацию о генетических тестах и рекомендациях о скрининге у лиц высокого риска.
- Исследования для раннего выявления рака молочной железы:
• осмотр молочной железы врачом
• самостоятельный осмотр молочной железы.
• маммография (основной метод скрининга) - Самоосмотр молочной железы
Скрининг рака молочной железы включает исследования, которые позволяют обнаружить опухоль раньше, чем сама женщина найдет уплотнение в груди. Вероятность смерти от рака молочной железы снизилась в конце прошлого века отчасти это из-за того, что скрининговые исследования позволяют обнаружить рак в самой ранней стадии, в которой он лечится гораздо успешнее.
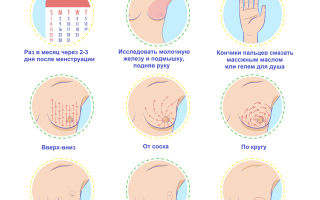
Самоосмотр молочной железы – это способ обнаружения изменений в вашей собственной груди. Нет исследований, показывающих, что самоосмотр молочной железы снижает риск смертности от рака. Тем не менее, некоторые женщины чувствуют, что проведение самоосмотра на регулярной основе улучшает их способность находить изменения, которые иначе не были бы замечены.
Лучшее время для выполнения самоосмотра молочной железы – примерно неделя после окончания менструации, когда молочная железа менее напряженная. Если у вас нет менструального цикла, вы можете выбрать один день каждый месяца.
Осмотр молочной железы врачом
Ваш врач может выполнять осмотр молочной железы на регулярной основе как часть скрининга. Во время исследования врач внимательно осмотрит и затем ощупает обе молочные железы и подмышечную область. Большинство экспертов рекомендуют проводить осмотр молочных желез, параллельно с маммографией, начиная с 40-50 лет.
Маммография
Маммография – рентгеновское исследование молочной железы. Это лучший скрининговый тест для раннего выявления рака молочной железы.
Перед маммограммой Вас попросят раздеться до пояса и, возможно, надеть больничную одежду. Каждая молочная железа исследуется отдельно. Молочную железу расплющивают между двумя панелями. Это может быть не комфортно, но занимает всего несколько секунд.
Для того, что бы снизить неприятные ощущения во время обследования, старайтесь избегать планирования маммографии прямо перед или во время менструации, когда молочная железа более чувствительна. Также не используйте подмышечные дезодоранты в день исследования.
Результаты маммографии
Интерпретацией результатов исследования занимается врач рентгенолог. Результат становится известен достаточно быстро, от нескольких часов, до суток, в зависимости от загруженности врача. Некоторым женщинам могут понадобиться дополнительные снимки.
Необходимость провести дополнительное исследование не означает, что у Вас рак. Дополнительные снимки помогают рентгенологу получить более ясное и четкое изображение ткани молочной железы. Полученные результаты следует обсудить со своим врачом.
Обсуждение результатов маммографии
Если в результате маммографии выявлены изменения, то, вероятно, Ваш врач порекомендует Вам дополнительные исследования. В большинстве случаев, у женщин с отклонениями в маммограмме нет рака молочной железы.
Рекомендации для скрининга рака молочной железы
Когда начинать делать маммограмму
• Большинство экспертов рекомендуют сходятся во мнении, что ежегодный скрининг (включая маммограмму и осмотр груди) необходимо начинать с пятидесятилетнего возраста.
• Некоторые эксперты рекомендуют начинать проводить маммографию с 40 лет.
Следует заметить, что результаты исследований, на которых основаны данные рекомендации, противоречивы, и не позволяют однозначно рекомендовать раннее начало скрининга.
- • Решение о раннем начале скрининга необходимо обсудить со своим врачом, который поможет Вам принять решение, оценив все факторы риска
- Как часто делать маммограмму
Женщины, которые начинают скрининг в возрасте 40 лет, обычно проводят его раз в год до 50 лет. - После 50 лет, большинство экспертных групп рекомендуют скрининг один раз в два года, в зависимости от индивидуального риска по раку молочной железы у женщины.
Когда прекращать проведение маммографии.
Большинство экспертных групп рекомендуют, чтобы женщина продолжала делать рутинную маммографию и клинический осмотр в течение всей жизни. Данная рекомендация объясняется тем, что риск развития рака молочной железы с возрастом увеличивается.
Рак молочной железы
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рак молочной железы: причины появления, симптомы, диагностика и способы лечения.
Определение
Рак молочной железы – самое распространенное женское онкологическое заболевание, регистрируемое в развитых странах мира. Врачи называют факторы риска, наличие которых не говорит о том, что болезнь обязательно возникнет, однако осведомленность о них помогает ранней диагностике. Не менее важно знать симптомы рака молочной железы и обязательно проводить ежемесячное самообследование молочных желез. В предотвращении заболевания чрезвычайно важную роль играет профилактика заболевания, плановые медицинские осмотры и диагностические обследования согласно возрасту и факторам риска. Причины появления рака молочной железы Рак молочной железы – это сложное заболевание, обусловленное целым комплексом причин и факторов риска:
- Генетическая предрасположенность – один из основных факторов риска. Около 10% случаев рака молочной железы имеют связь с передачей по наследству мутаций генов BRCA1 и BRCA2. У женщин с наличием этих мутаций вероятность заболеть раком молочных желез в течение жизни составляет от 50 до 85%.
- С возрастом вероятность заболеть раком молочных желез увеличивается. В основной группе риска женщины старше 45–50 лет.
- Избыточный вес является фактором риска в постменопаузе. Однако повышенный коэффициент индекса массы тела имеет связь со сниженным риском в предклимактерическом периоде.
- Высокий уровень женских гормонов эстрогенов.
- Высокая плотность молочной железы, которая выявляется при маммографии.
- Заместительная гормональная терапия в менопаузе.
- Начало менструации до 12 лет и прекращение после 55 лет, поздние роды и их отсутствие, отсутствие кормления грудью.
- Травмы молочных желез, мастит.
- Курение.
- Злоупотребление алкоголем.
Классификация заболевания По клиническому течению:
- Узловая форма – встречается чаще всего. Ранние стадии протекают без выраженных симптомов. Пациентки могут жаловаться на наличие безболезненного плотного опухолевидного образования или участка уплотнения в том или ином отделе железы.
- Диффузная форма. Общими признаками этой формы рака являются:
- отек кожи и ткани железы,
- повышение температуры кожи в месте поражения,
- значительная местная распространенность, метастазирование.
Диффузная форма делится на следующие типы:
- инфильтративный рак – имеет агрессивное течение, характеризуется формированием плотного образования, отеком кожи груди, образованием корки, похожей на поверхность апельсина, втянутостью соска и ареолы;
- маститоподобный рак характеризуется болезненными уплотнениями, отеком, синюшностью кожи и повышением ее температуры;
- панцирный рак отличается большой продолжительностью опухолевого процесса, опухоль поражает не только молочные железы, но и распространяется на соседние органы; вместо отечности наблюдается уменьшение размера молочной железы, появляется пигментация и множественные узелки, сливающиеся в одну опухоль;
- рак Педжета поражает протоки соска и околососковую область, характеризуется появлением корочек и язв в зоне соска; по мере прогрессирования процесса новообразование может затронуть и другие части груди, болезнь развивается медленно.
По стадиям: Стадирование рака молочной железы проводится по международной системе TNM. Буквой Т обозначают распространенность опухоли, N – поражение лимфатических узлов, М – наличие метастазов в других органах. Рядом с каждой буквой ставят цифру от 0 до 4, обозначающую степень распространенности процесса, то есть стадию. Упрощенно стадирование выглядит так:
- Нулевая стадия (T0N0M0) – неинвазивный, то есть не проникающий в другие органы и ткани рак молочной железы.
- 1-я стадия (Т1N0M0) – инвазивный рак молочной железы, при котором раковые клетки появляются в соседних с опухолью тканях. На этой стадии опухоль может достигать 2 см в диаметре, но при пальпации обнаружить ее трудно.
- 2-я стадия (Т2N1-2M0) наступает, когда опухоль разрастается до 5 см в диаметре, а раковые клетки проникли в лимфатические узлы, окружающие молочную железу.
- 3-я стадия разделяется на два подтипа: IIIA и IIIB (Т3N3M0). IIIA – рак с опухолью более 5 см и большим количеством злокачественных клеток в лимфоузлах. Стадия IIIB – опухоль любого размера, которая распространилась на кожу груди, лимфатические узлы и грудную стенку.
- 4-я стадия (Т4N3M1) – опухоль дает метастазы в другие органы, в основном легкие, печень, кости и головной мозг.
Рак молочной железы классифицируется по гистологическому типу, то есть по виду ткани, пораженной опухолевым процессом. Ею пользуются специалисты.
Симптомы рака молочной железы
К ранним признакам рака молочной железы относят изменения кожи груди (отек, покраснение или другие видимые различия одной или двух молочных желез), увеличение размера или изменение формы груди, изменения внешнего вида одного или обоих сосков, выделения из сосков, болезненные ощущения в области груди, уплотнения, узелки в одной или обеих молочных железах. Симптомы, более специфичные для инвазивного рака молочной железы:
- зуд или раздражение кожи груди;
- изменение цвета кожи молочных желез;
- увеличение размера или формы груди (в течение короткого периода времени);
- шелушение кожи соска;
- при пальпации груди ощущается комок, узел;
- покраснение, отек (по типу апельсиновой корки) или изъязвление кожи молочной железы;
- боль в груди или соске;
- втягивание соска и/или ареолы;
- кожа соска или груди выглядит красной, чешуйчатой или утолщенной;
- кровянистые выделения из соска/сосков;
- опухолевое образование в подмышечных лимфатических узлах.
Диагностика рака молочной железы Диагностика рака молочных желез начинается с осмотра, изучения жалоб и истории болезни. При подозрении на онкологический процесс врач назначит лабораторные и инструментальные исследования:
- Клинический анализ крови с развернутой лейкоцитарной формулой.
Общий белок (в крови) (Protein total)
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
С-реактивный белок (СРБ, CRP)
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Лактатдегидрогеназа (ЛДГ, L-лактат, НАД+Оксидоредуктаза, Lactate Dehydrogenase, LDH)
Лактатдегидрогеназа – гликолитический фермент, участвующий в конечных этапах превращений глюкозы. Тест используют в диагностике различных заболеваний (сердца, печени, мышц, почек, легких, системы крови).
Креатинин (в крови) (Creatinine)
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Кальций общий (Ca, Calcium total)
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме.
Цитологическое исследование пунктатов молочной железы
Цитологическое исследование пунктатов молочной железы проводят для определения воспалительных процессов, при подозрении на новообразование, а также для определения характера заболевания (злокачественный или доброкачественный).
К каким врачам обращаться Лечением рака молочной железы занимаются маммологи и врачи-онкологи.
- Лечение рака молочной железы
- Успех лечения зависит от ранней диагностики и обнаружения заболевания на начальных стадиях.
- Выбор метода лечения зависит от стадии, возраста пациентки, вида рака, наличия или отсутствия метастазов, наличия генетической мутации, рецепторов к эстрогену у опухоли.
- Зачастую проводится комбинированное лечение, сочетающее два и более метода.
- Гормональная терапия назначается, если у опухоли есть рецепторы, чувствительные к гормонам – эстрогену и прогестерону.
- Таргетная терапия – сравнительно новый вид лечения, который применяется, если выявлена генетическая мутация, запускающая патологический механизм в организме.
- Осложнения
- Осложнения непосредственно рака молочной железы:
К основным методам терапии относятся хирургическое удаление опухоли, химио- и лучевая терапия; гормональная терапия; иммунотерапия; таргетная терапия. Хирургическое лечение является основным, врачи стараются удалить все пораженные ткани и близлежащие лимфатические узлы. Если новообразование не превышает 2 см, хирурги могут удалить только его и около 2 см близлежащих тканей. При больших размерах опухоли показана мастэктомия – полное удаление молочной железы. Химиотерапия делится на неоадъювантную, которую проводят перед операцией для уменьшения размера опухоли, адъювантную – послеоперационную, которую применяют с целью уничтожения всех оставшихся раковых клеток, и паллиативную – при неоперабельных опухолях. Химиотерапевтические препараты вводятся внутривенно — как капельницы с обычными лекарствами. Иммунотерапия применяется в основном при рецидивах и устойчивости опухоли к обычному лечению. Она заключается во введении лекарственных препаратов, которые активизируют иммунные клетки организма для борьбы с опухолью. Осложнения при раке молочной железы могут возникнуть как последствие самого заболевания, так и его лечения, которое зачастую тяжелое и направлено в первую очередь на максимально эффективное избавление от опухоли.
- опухолевая интоксикация;
- болевой синдром;
- венозные тромбозы (опухолевые клетки производят вещества, повышающие свертываемость крови, в результате чего могут формироваться тромбы);
- плевральный выпот – накопление жидкости в плевральной полости, окружающей легкие. Возникает на поздних стадиях заболевания;
- присоединение бактериальных, вирусных инфекций в результате сниженного иммунитета;
- гормональные нарушения.
Послеоперационные осложнения:
- лимфостаз верхних конечностей — вследствие удаления пораженных опухолью лимфатических узлов нарушается отток лимфатической жидкости от тканей руки (с той стороны, где была операция), появляется отек верхней конечности;
- психологические последствия удаления молочной железы, которые могут быть скорректированы при работе с психологом, а также после проведения операции по имплантации эндопротеза на место удаленной молочной железы.
Осложнения после химио- и лучевой терапии:
- гематологические изменения (анемия, снижение количества тромбоцитов, лейкоцитов), как правило, проходят самостоятельно после прекращения лечения или требуют назначения препаратов, стимулирующих рост клеток крови;
- инфекционные осложнения и грибковые инфекции возникают в результате снижения иммунитета, требуют назначения антибактериальной и противогрибковой терапии;
- бесплодие (если химиотерапия проводилась у молодых женщин).
Профилактика рака молочной железы
Основной профилактической мерой является скрининг молочных желез, начиная с 40–45 лет один раз в два года и ежегодно с 50 лет. Скрининг включает консультацию маммолога и выполнение маммографии.
Посещение гинеколога не реже одного раза в год с 18 лет с обязательным осмотром и пальпацией молочных желез.
Самообследование молочных желез следует выполнять ежемесячно.
Источники:
- Клинические рекомендации европейского общества онкологии по диагностике, адъювантной терапии и наблюдению при первичном раке молочной железы. –2010. – С. 21.
- Клинические рекомендации Министерства здравоохранения РФ. Рак молочной железы. – 2018. – С. 91.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диагностика рака: почему онкомаркеры «не работают»
Анализ крови на онкомаркеры – одно из самых популярных исследований, которые люди назначают себе «на всякий случай». Почему этого делать нельзя, и какие диагностические методы на самом деле помогают выявить рак на ранней стадии, рассказывает онколог ЕМС, д.м.н. Гелена Петровна Генс.
- Гелена Петровна, можно ли с помощью онкомаркеров диагностировать рак на ранней стадии?
- Действительно, у многих пациентов существует устойчивая вера в то, что опухолевые клетки выделяют определенные вещества, которые циркулируют в крови с момента зарождения новообразования, и достаточно периодически сдавать анализ крови на онкомаркеры, чтобы удостовериться, что рака нет.
- Есть множество материалов в интернете на эту тему, которые содержат, к сожалению, абсолютно ложные утверждения о том, что проверяя кровь на онкомаркеры, возможно обнаружить заболевание на ранней стадии.
- На самом деле использование онкомаркеров для достоверного выявления рака не показало своей эффективности ни в одном исследовании, соответственно, они не могут быть рекомендованы для первичной диагностики онкологических заболеваний.
Далеко не всегда значения онкомаркеров коррелируют с заболеванием. Для примера приведу случай из своей практики: недавно у меня проходила лечение пациентка – молодая женщина, у которой был диагностирован метастатический рак молочной железы, при этом значения онкомаркера CA 15.3 оставались в пределах нормы.
Какие причины кроме онкологических заболеваний, могут вызвать повышение онкомаркеров?
В диагностике есть два критерия, которыми мы оцениваем любое исследование – это чувствительность и специфичность. Маркеры могут быть высокочувствительными, но низкоспецифичными. Это говорит о том, что их повышение может зависеть от целого ряда причин, совершенно не связанных с онкологическими заболеваниями.
Например, маркер рака яичников CA 125 может быть повышен не только при опухолях или воспалительных заболеваниях яичников, а, например, при нарушении функции печени, воспалительных заболеваниях шейки матки и самой матки. Часто при нарушениях функции печени повышается раковоэмбриональный антиген (РЭА).
Таким образом, значения онкомаркеров зависят от целого ряда процессов, в том числе и воспалительных, которые могут происходить в организме.
При этом бывает так, что незначительное повышение онкомаркера служит началом для старта целого ряда диагностических процедур вплоть до такого небезвредного исследования, как позитронно-эмиссионная томография (ПЭТ/КТ), и как выясняется впоследствии, эти процедуры были совсем не нужны этому пациенту.
Для чего применяются онкомаркеры?
Онкомаркеры в основном используются для мониторинга течения заболевания и оценки эффективности лекарственной терапии опухолевых заболеваний.
В том случае, если изначально при установлении диагноза у пациента было обнаружено повышение онкомаркера, в дальнейшем с его помощью мы можем отслеживать, как проходит лечение.
Часто после операции или проведенного химиотерапевтического лечения мы видим, как уровень маркера с нескольких тысяч единиц буквально «обваливается» до нормальных значений.
Его повышение в динамике может говорить о том что, произошел либо рецидив опухоли, либо оставшаяся, как говорят врачи, – «резидуальная» опухоль проявила резистентность к лечению. Наряду с результатами других исследований это может послужить для врачей сигналом о том, что следует подумать о смене тактики лечения и о дальнейшем полном обследовании пациента.
Есть ли исследования, которые действительно помогают выявить рак на ранней стадии?
Существуют исследования для выявления некоторых видов рака, которые показали свою надежность и действенность в больших эпидемиологических исследованиях и рекомендуются для применения в скрининговом режиме.
Так, например, Специальная комиссия США по профилактике заболеваний (United States Preventive Service Task Force — USPSTF) по результатам недавних клинических исследований рекомендует проведение низкодозовой компьютерной томографии для скрининга рака легкого.
Низкодозовая КТ рекомендуется людям в возрастной группе от 55 до 80 лет и которые при этом имеют 30-летнюю историю курения или бросили курить не более, чем 15 назад.
На сегодняшний день это самый точный метод для раннего выявления рака легкого, эффективность которого подтверждена с точки зрения доказательной медицины.
Ни рентгеновское исследование, ни тем более флюорография органов грудной клетки, которые применялись ранее, не могут заменить низкодозовую КТ, так как их разрешающая способность позволяет выявить только крупноочаговые образования, которые свидетельствуют о поздних стадиях онкологического процесса.
При этом взгляды на некоторые виды скрининга, которые массово применялись в течение нескольких десятилетий, сегодня пересматриваются.
Например, раньше мужчинам врачи рекомендовали сдавать анализ крови на ПСА для скрининга рака простаты.
Но последние исследования показали, что уровень ПСА не всегда служит надежным основанием для начала диагностических мероприятий. Поэтому сейчас мы рекомендуем сдавать ПСА только после консультации с урологом.
Для скрининга рака молочной железы рекомендации остаются прежними – для женщин, не входящих в группу риска по раку молочной железы, обязательная маммография после 50 лет раз в два года. При повышенной плотности тканей молочной железы (встречается примерно у 40% женщин) необходимо дополнительно к маммографии проводить УЗИ молочных желез.
Еще одно очень распространенное онкологическое заболевание, которое может быть выявлено с помощью скрининга – рак кишечника.
Для выявления рака кишечника рекомендуется колоноскопия, которую достаточно проводить раз в пять лет, начиная с 50 лет, в том случае если нет жалоб и отягощенной наследственности по данному заболеванию.
По желанию пациента обследование может быть проведено под анестезией и не доставить никаких неприятных ощущений, при этом оно является самым точным и эффективном методом диагностики колоректального рака.
Сегодня существуют и альтернативные методики: КТ-колонография, или «виртуальная колоноскопия», позволяет провести исследование толстой кишки без введения эндоскопа — на компьютерном томографе.
Метод обладает высокой чувствительностью: 90% при диагностике полипов более 1 см при продолжительности исследования около 10 минут.
Ее можно рекомендовать тем, кто уже ранее проходил традиционную скрининговую колоноскопию, которая не выявила никаких отклонений.
На что стоит обратить внимание молодым людям?
Скрининг, который начинается в более раннем возрасте – это скрининг на рак шейки матки. Мазок на онкоцитологию (ПАП-тест), по американским рекомендациям, необходимо сдавать с 21 года.
Кроме того, необходимо сдавать тест на вирус папилломы человека (ВПЧ), так как длительное носительство определенных онкогенных типов ВПЧ ассоциируется с высоким риском развития рака шейки матки.
Надежным методом защиты от рака шейки матки является вакцинация девочек и молодых женщин против ВПЧ.
К сожалению, в последнее время увеличивается заболеваемость раком кожи и меланомой.
Поэтому желательно показывать так называемые «родинки» и другие пигментные образования на коже дерматологу раз в год, особенно если вы находитесь в группе риска: у вас светлая кожа, были случаи заболевания раком кожи или меланомой в семье, были случаи солнечных ожогов, или вы любитель посещать солярии, которые, кстати, запрещены в некоторых странах к посещению до 18 лет. Доказано, что два и больше эпизодов солнечных ожогов кожи повышают риск возникновения рака кожи и меланомы.
Можно ли следить за «родинками» самостоятельно?
К самоосмотрам у специалистов отношение скептическое. Например, самоосмотр молочных желез, который так пропагандировали раньше, не доказал своей эффективности. Теперь это считается вредным, потому что усыпляет бдительность и не позволяет вовремя провести диагностику. Так же и осмотром кожи. Лучше, если его проведет дерматолог.
Могут ли онкологические заболевания передаваться по наследству?
К счастью, большинство онкозаболеваний не передаются по наследству. Из всех видов рака только около 15% являются наследственными.
Яркий пример наследственного рака – это носительство мутаций в антионкогенах BRCA 1 и BRCA 2, которое связано с повышенным риском рака молочной железы и в меньшей степени с раком яичников. Всем хорошо известна история Анжелины Джоли, мама и бабушка которой умерли от рака молочной железы.
Таким женщинам необходимо регулярно наблюдаться и проходить обследования молочной железы и яичников, чтобы предотвратить развитие наследственного рака.
Остальные 85% опухолей — это опухоли, которые возникают спонтанно, не зависят от какой-либо наследственной предрасположенности.
Однако если в семье несколько кровных родственников страдали онкологическими заболеваниями, мы говорим о том, что их дети могут иметь сниженную способность к метаболизму канцерогенных веществ, а также к репарации ДНК, то есть к «починке» ДНК, если говорить упрощенно.
Каковы основные факторы риска развития онкологических заболеваний?
К основным факторам риска можно отнести работу на вредных производствах, курение, частое (более трех раз в неделю) и длительное употребление алкоголя, ежедневное употребление красного мяса, постоянное употребление пищи, которая прошла термическую обработку, была заморожена и продается в готовом к употреблению виде.
Такая пища бедна волокнами, витаминами и другими необходимыми человеку веществами, что может вести к повышенному риску возникновения, например, рака молочной железы.
Курение — это один из наиболее распространенных и грозных факторов риска – оно приводит не только к раку легких, но и раку пищевода, желудка, мочевого пузыря, опухолей головы и шеи: раку гортани, раку слизистой щеки, раку языка и т.д.
Для рака кожи и меланомы, как мы уже упоминали, фактором риска является пребывание на солнце до солнечных ожогов.
Длительное употребление гормональных препаратов, например, заместительной гормональной терапии, более 5 лет и не под наблюдением врачей, может вести к повышению риска заболевания раком молочной железы и раком матки у женщин, поэтому прием таких препаратов должен проводиться под строгим контролем маммолога и гинеколога.
Как мы уже упоминали выше, фактором риска могут являться и вирусы, в том числе онкогенные типы вируса ВПЧ, которые приводят к раку половых органов и раку полости рта. Некоторые неканцерогенные вирусы могут также являться факторами риска.
Например, вирусы гепатита B и C: они не вызывают напрямую рак печени, но приводят к хроническому воспалительному заболеванию печени – гепатиту, и через 15 лет у пациента с хроническим гепатитом B и C может развиться гепатоцеллюлярный рак.
Когда стоит проконсультироваться с врачом?
Если есть факторы риска, или человек чувствует беспокойство, лучше проконсультироваться с врачом-онкологом. Чего точно не стоит делать – назначать обследования самому себе.
Вы можете получить массу ложноположительных и ложноотрицательных результатов, которые усложнят Вашу жизнь и могут привести к стрессу, ненужным диагностическим процедурам и вмешательствам.
Конечно, если вдруг появились тревожные симптомы, то проконсультироваться с онкологом нужно обязательно, независимо от рисков.
На консультации мы задаем очень много вопросов, нас интересует все: образ жизни, стаж курения, употребление алкоголя, частота стрессов, характер питания, аппетит, индекс массы тела, наследственность, условия работы, как пациент спит ночью и др.
Если это женщина, важен гормональный статус, репродуктивный анамнез: во сколько лет появился первый ребенок, сколько было родов, кормила ли женщина грудью и т.д.
Пациенту может показаться, что эти вопросы не имеют отношения к его проблеме, но для нас они важны, они позволяют составить индивидуальный портрет человека, оценить риски развития у него тех или иных онкологических заболеваний и назначить именно тот комплекс обследований, который ему необходим.
Персонализированный онкологический чек-ап в Европейском медицинском центре.
Скрининг рака молочной железы
Успешное излечение онкологических заболеваний во многом зависит от времени их обнаружения: чем раньше выявлена патология, тем выше шансы на выздоровление и ниже уровень смертности.
Скрининг рака молочной железы в клинике MedEx – это комплексное обследование, которое позволяет обнаружить злокачественные новообразования в зачатке и вовремя начать лечение.
Если болезнь протекает бессимптомно, то только регулярные скрининговые тесты позволяют ее вовремя диагностировать.
Виды скрининговых исследований
Для диагностики онкологических заболеваний у женщин на ранней стадии применяются такие методы, как:
- Ежегодный плановый осмотр у маммолога;
- Маммография – рентгенологическое исследование молочных желез;
- УЗИ-диагностика груди;
- Генетические тесты (если у ближайших родственниц диагностировали онкологические заболевания молочных желез);
- МРТ молочных желез;
- Инновационная методика – использование биосканера. В России она сейчас на стадии апробации, но пациенты клиники MedEx уже могут пройти сканирование.
Маммография и УЗИ – наиболее распространенные в мировой медицинской практике методы онкоскрининга, они дополняют друг друга и часто назначаются последовательно.
Кроме того, важно регулярно проводить самостоятельное обследование груди и лимфоузлов на предмет уплотнений, болезненности или внешних изменений. При любых подозрениях нужно сразу обращаться к врачу.
Важно понимать, что такое скрининг на онкологию молочной железы, и не смешивать это понятие с диагностикой в привычном смысле. Задача скрининговых тестов – выявление подозрительных участков молочной железы и возможных патологий, которые требуют внимания. При необходимости лечащий врач назначит после скрининга дополнительные исследования (например, биопсию).
Показания к регулярным скрининговым исследованиям молочных желез
Онкоскрининг рекомендуется регулярно проходить всем женщинам, даже если ничего не беспокоит. Периодичность исследования зависит от возраста, наследственности и других факторов.
Общие рекомендации такие:
- Женщинам в возрасте 20-30 лет желательно приходить на плановый прием к маммологу хотя бы раз в 2-3 года. При необходимости врач отправит на маммографию или УЗИ, но иногда достаточно осмотра.
- После 40 лет осмотр и маммографию лучше проходить каждый год, так как в этом возрасте возрастает риск заболевания.
- Женщинам с высоким фактором риска целесообразно проходить скрининговые тесты, начиная с более раннего возраста, и повторять обследование чаще. К этой группе относятся, например, женщины с возможной генетической предрасположенностью к раку груди (если в семье были случаи заболевания).
Показанием для срочного внепланового обследования служат любые отклонения и жалобы – боль, уплотнения в груди, изменение кожных покровов и другие тревожные признаки.
Обсудить график онкоскрининга и подходящие вам методы исследования можно с лечащим врачом.
Применение биосканера для ранней диагностики рака груди
В клинике персональной медицины MedEx женщины могут пройти диагностику с помощью биосканера – это современная альтернатива традиционным методам обследования. Устройство излучает слабые электромагнитные волны и позволяет с большой точностью обнаружить в организме пораженные участки: воспаления, доброкачественные и злокачественные новообразования.
Биосканер TRIMprob успешно применяется за рубежом для диагностики большинства систем и органов, в том числе и для раннего обнаружения рака молочных желез.
Преимущества такого метода онкоскрининга:
- Это неинвазивное исследование – без вмешательства в работу организма;
- Быстрый результат: заключение составляется в течение нескольких минут после процедуры, и вы избавлены от мучительного ожидания;
- Безопасность: для исследования используются электромагнитные волны, причем мощность излучения прибора меньше, чем у обычного мобильного телефона;
- Высокая точность методики подтверждена в Италии и других странах Евросоюза, где биосканер применяется для скрининга уже давно.
Биосканер TRIMprob определяет «проблемные зоны» в молочных железах. А отличить воспалительный процесс от доброкачественного образования или онкологии поможет дополнительная диагностика.
Такой принцип отвечает самой идее скрининга: провести максимально быстрый и комфортный для пациентки тест, а после этого при необходимости уточнить диагноз другими методами.
Маммография: особенности и преимущества метода
- После осмотра и консультации врач может выписать направление на маммографию – это традиционный рентгенологический метод онкоскрининга молочной железы.
- В чем состоят его преимущества и особенности:
- 1. Маммография – методика с точностью до 90%, при условии, что такое исследование проводится на современном чувствительном оборудовании с высоким разрешением;
- 2. На снимке отображаются даже небольшие патологические изменения, когда клинических симптомов нет и новообразование не пальпируется;
3.
Маммография позволяет обнаружить в молочных железах микрокальцинаты малого диаметра (до 0,5 мм).
Существует отдельный подвид маммографии с контрастированием молочных протоков – дуктография. Его применяют в тех случаях, когда пациентка жалуется на кровянистые выделения из сосков. Минус маммографии – лучевая нагрузка на организм женщины.
В каких случаях делают УЗИ молочных желез
Еще один традиционный метод скрининга рака молочных желез и расширенной диагностики – УЗИ. Его используют в дополнение к маммографии или биосканированию.
В чем преимущества ультразвукового исследования молочных желез:
- УЗ-сканер позволяет отличить плотную опухоль от кисты (доброкачественного образования – полости, которая заполнена жидкостью);
- Во время процедуры на организм не воздействуют рентгеновские лучи;
- УЗИ дает точные результаты даже при обследовании молодых женщин, у которых молочные железы имеют плотную структуру и могут плохо поддаваться рентгенодиагностике;
- Врач может обследовать не только грудь, но и лимфатические узлы, расположенные в этой области.
Есть ли противопоказания для скрининга
Абсолютных противопоказаний для клинического скрининга на рак молочной железы нет, но подходящие вам методы исследования и регулярность тестов нужно обсудить с врачом.
Кроме того, есть некоторые ограничения, например:
- Маммография при обследовании молодых женщин иногда дает ложноположительные результаты из-за особенностей структуры молочной железы в возрасте до 40 лет. Поэтому результаты маммографии в возрасте 20-30 лет лучше уточнять с помощью дополнительной УЗИ-диагностики.
- После 70-75 лет ежегодный скрининг проводить не обязательно: в этом возрасте рак груди считается «клинически незначимым», то есть, слабо влияет на качество и продолжительность жизни. Но решение в любом случае остается за женщиной.
Скрининг рака молочных желез в Москве в клинике MedEx
У нас в клинике персональной медицины MedEx вы можете пройти большинство скрининговых тестов и получить консультацию врача. В качестве удобной альтернативы традиционным методам диагностики молочных желез мы предлагаем онкоскрининг с помощью биосканера TRIMprob – аппарата, который недавно появился в России.
Дополнительно у нас есть комплексные программы проверки женского здоровья по десяткам показателей – в них включены и лабораторные исследования, и прием узких специалистов. Пройдя такой чекап, вы сможете убедиться, что с организмом всё в порядке, либо вовремя принять меры.
Полный комплекс исследований в одном медицинском центре – лучший вариант для пациента, поскольку специалисты разного профиля могут оперативно передавать друг другу результаты и обсуждать ситуацию. В этом случае оценка состояния здоровья получится точной, без искажений и сложностей коммуникации, а само обследование занимает меньше времени.